| Autore | Affiliazione |
|---|---|
| Terri Davis, MSHS, PA-C | West Virginia University School of Medicine, Morgantown, West Virginia |
| Joseph Minardi, MD | West Virginia University, Department of Emergency Medicine, Morgantown, West Virginia |
| Jennifer Knight, MD | West Virginia University, Department of Surgery, Morgantown, West Virginia |
| Hollynn Larrabee, MD | West Virginia University, Dipartimento di Medicina d’Emergenza, Morgantown, West Virginia |
| Gregory Schaefer, DO | West Virginia University, Dipartimento di Chirurgia, Morgantown, West Virginia |
Introduzione
Relazione del caso
Discussione
Conclusione
ABSTRACT
La rottura dell’aneurisma dell’arteria splenica è rara e potenzialmente mortale. È stato in gran parte segnalato in pazienti incinte e tipicamente non diagnosticato fino alla laparotomia. Questo caso segnala una costellazione di risultati clinici e sonografici che possono condurre i clinici a diagnosticare rapidamente la rottura dell’aneurisma dell’arteria splenica al lato del letto. Inoltre proponiamo un approccio sonografico rapido, ma sistematico ai pazienti con emoperitoneo atraumatico che causa lo shock. Si tratta di un’altra dimostrazione dell’utilità dell’ecografia al letto del paziente in condizioni critiche, in particolare con shock indifferenziato.
INTRODUZIONE
La rottura dell’aneurisma dell’arteria splenica (SAA) è una condizione rara che è difficile da diagnosticare data la presentazione aspecifica. Il dolore addominale aspecifico è comune nel dipartimento di emergenza (ED) e rappresenta il 4-5% delle denunce.1 L’incidenza delle SAA è bassa, vista incidentalmente solo nello 0,78% dei pazienti sottoposti ad angiografia.2 Di questi, solo il 10% circa si rompe.3 Riportiamo un caso di rottura dell’aneurisma dell’arteria splenica che sottolinea il valore dell’ecografia eseguita nell’ED per accorciare la differenziale, diminuire il tempo di diagnosi e modificare il piano di gestione con benefici nel risultato del paziente. Questo studio non ha dovuto essere approvato dal comitato di revisione istituzionale della nostra università, poiché gli studi di casi non sono considerati dalla nostra istituzione come “ricerca su soggetti umani”.”
Rapporto di caso
Una donna di 41 anni si è presentata all’ED con un dolore toracico acuto e lancinante che si irradia nell’addome e nella schiena con nausea e diaforesi. Ha riferito un dolore addominale diffuso per diversi mesi e ha ammesso un uso occasionale di alcol. La colecistectomia era la sua unica storia chirurgica.
I segni vitali iniziali erano 82/60 di pressione e 110 di polso. L’esame fisico ha mostrato un addome diffusamente tenero con un aumento del dolore nel quadrante superiore sinistro e nelle regioni epigastriche. I segni vitali sono migliorati inizialmente con un bolo di fluido endovenoso (IV).
La differenziale iniziale ha incluso l’emorragia gastrointestinale superiore, la sepsi, l’infarto miocardico, le emergenze aortiche, le complicazioni di gravidanza compreso ectopico ed il visus perforato.
La radiografia del torace e l’elettrocardiogramma erano normali. Nonostante la stabilizzazione iniziale, il paziente è diventato di nuovo ipotensivo con segni di shock profondo, tra cui un aspetto cinereo, stato mentale diminuito e pulsazioni deboli e deboli.
Si è eseguita un’ecografia al letto per valutare la fisiologia del paziente e la potenziale eziologia dello shock. Le viste cardiache erano limitate ma non mostravano effusione o dilatazione evidente del ventricolo destro, e la funzione ventricolare sinistra appariva vigorosa (Figura 1, riquadro 1). Le porzioni visualizzate dell’aorta addominale erano di calibro normale, come si vede nella Figura 1, quadro 2. Un esteso fluido peritoneale libero con aree di ecogenicità aumentata e mista è stato notato nella sacca di Morison (Figura 1, Fotogramma 3 e Video), nei canali paracolici e nella pelvi (Figura 1, Fotogramma 4 e Video). C’era un’estesa formazione di coaguli nell’epigastrio e nel quadrante superiore sinistro (Figura 2, Fotogrammi 1-3) ma non intorno alla milza, che appariva normale (Figura 2, Fotogramma 4). Non c’erano masse annessiali evidenti (figure non disponibili a causa di un malfunzionamento della macchina tecnica) e la gonadotropina corionica umana (HCG) precedentemente ordinata era risultata negativa.
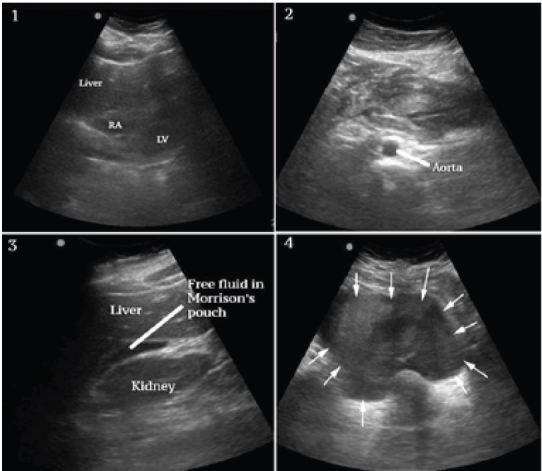
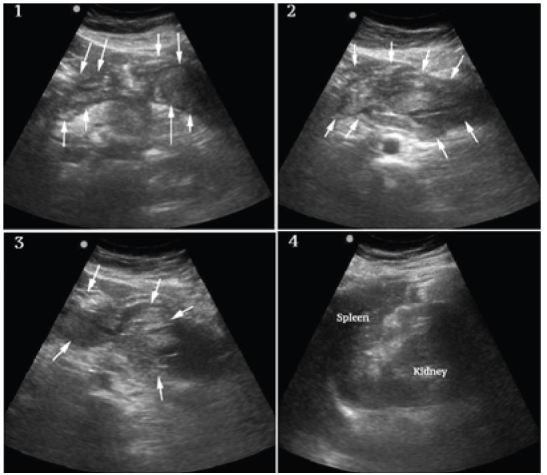
A questo punto la differenziale è stata modificata e includeva la rottura spontanea della milza, ma in base all’esperienza clinica precedente, questa era considerata meno probabile a causa dell’aspetto normale della milza all’ecografia. La pancreatite emorragica è stata considerata, ma l’estensione dell’emorragia intraperitoneale e la presentazione clinica non sembravano coerenti. Anche la rottura di una gravidanza ectopica e la cisti ovarica emorragica sono state ritenute improbabili, data la mancanza di massa annessa e l’HCG negativo. La SAA è stata ritenuta la diagnosi più probabile dati i risultati clinici ed ecografici complessivi, in particolare l’emoperitoneo atraumatico diffuso, la formazione di coaguli localizzati nell’epigastrio e nel quadrante superiore sinistro e la mancanza di risultati a sostegno di altre considerazioni differenziali.
È stato assicurato un accesso IV adeguato e la rianimazione con sangue è stata iniziata mentre il paziente è stato portato immediatamente in radiologia per l’angiografia con tomografia computerizzata (CT), che ha mostrato SAA multiple ed emorragia in corso. Sono state consultate la radiologia interventistica e la chirurgia. Il paziente è stato portato in una doppia suite di angiografia/sala operatoria dove è stata eseguita l’embolizzazione dell’arteria splenica, seguita da evacuazione aperta dell’ematoma, splenectomia, pancreatectomia distale e ulteriore controllo dell’emorragia. La rianimazione ha seguito un protocollo trasfusionale massiccio, con la somministrazione totale di sette unità di globuli rossi confezionati, quattro unità di plasma fresco congelato, un’unità ciascuno di piastrine e crioprecipitato, oltre all’autotrasfusione durante l’intervento.
DISCUSSIONE
Le SAA rotte sono una causa non comune di shock emorragico, ma l’arteria splenica rappresenta il 60% degli aneurismi viscerali.2 Le SAA hanno un rapporto femmina-maschio di 4:1 statisticamente correlato alla multiparità con una media di 3,5 gravidanze.2 Si ritiene che ciò sia correlato alle influenze ormonali e all’aumento dello stress della parete arteriosa splenica da ipertensione portale in gravidanza. Ipertensione portale da altre cause è anche creduto di essere un fattore che contribuisce.2 Il nostro paziente non aveva fattori di rischio noti per una rottura SAA diverso dal suo sesso femminile, rendendo la sua bassa probabilità per questa diagnosi.
Dopo la rottura, SAA causare una significativa perdita di sangue con instabilità emodinamica in genere si verificano in 6-96 ore, dando il tempo per la riparazione se diagnosticato. La mortalità varia dal 10 al 36% in pazienti non incinte3-4 ma raddoppia per le pazienti incinte e quelle con preesistente ipertensione portale.4 La diagnosi e l’intervento rapidi sono critici.
La presentazione iniziale della rottura è il dolore toracico seguito da instabilità emodinamica 6-96 ore dopo. La perdita di sangue ritardata è causata dal “fenomeno della doppia rottura”, in cui il sangue è inizialmente contenuto all’interno del sacco omentale inferiore, ritardando l’insorgenza dell’emorragia intraperitoneale.5 Ciò fornisce una finestra per la diagnosi e il trattamento che può ridurre l’attuale tasso di mortalità.
La rottura della SAA è riportata più frequentemente in gravidanza. Solo pochi casi riportati hanno descritto l’uso dell’ecografia al letto per identificare l’emoperitoneo prima della laparotomia aperta. Jackson et al.4 hanno descritto due casi di donne con collasso emodinamico: uno in una paziente a 35 settimane di gestazione e un altro in una donna con segni di shock e una sospetta eziologia ostetrica. Grousolles et al.,5 riportano una donna a 6 settimane di gestazione che presentava segni di shock e una diagnosi iniziale sospetta di rottura di gravidanza ectopica. Heitkamp et al.6 riportano una donna a 31 settimane di gestazione che lamentava un improvviso e forte dolore addominale e ipotensione, con emoperitoneo all’ecografia, che è stata sottoposta a laparotomia dove è stata identificata e trattata chirurgicamente una sospetta rottura della SAA.
La diagnosi di SAA avviene principalmente quando viene ordinata una TC con contrasto come parte del lavoro di controllo del dolore addominale o durante la chirurgia esplorativa per un emoperitoneo non traumatico.
Le cause dell’emoperitoneo non traumatico con instabilità emodinamica includono la rottura di una neoplasia vascolare in un organo solido, la rottura spontanea della splena, la rottura di una gravidanza ectopica, la rottura dell’utero durante la gravidanza, la rottura dell’arteria uterina o la rottura di un aneurisma dell’aorta addominale intraperitoneale. La rottura di una cisti ovarica emorragica può causare emoperitoneo, ma l’ipotensione è atipica.7 Quando la SAA si verifica durante la gravidanza, il 70% viene inizialmente diagnosticato come rottura dell’utero.8
Quando si utilizza l’ecografia per valutare i casi di shock non traumatico con emoperitoneo, un’attenta considerazione della diagnosi differenziale con una valutazione ecografica rapida ma sistematica può suggerire l’eziologia più probabile. In questo caso, l’assenza di coagulo o di liquido intorno alla milza implicava che la rottura spontanea della milza fosse improbabile. Questa convinzione era basata principalmente sull’esperienza del clinico, ma ci sono stati anche rapporti di rottura spontanea della milza che riportano splenomegalia, ematoma perisplenico e/o raccolte di liquido come risultati sonografici comuni.9 L’assenza di masse annessiali e l’HCG negativo hanno reso improbabile l’ectopia o altre eziologie annessiali. Il diametro normale dell’aorta ha reso improbabile la rottura dell’aorta addominale intraperitoneale. Un’altra patologia uterina è stata ritenuta improbabile date le dimensioni grossolanamente normali dell’utero e il fatto che queste sono tipicamente complicazioni di una gravidanza più avanzata. Infine, la localizzata, estesa formazione di coaguli nell’epigastrio e nel quadrante superiore sinistro suggeriva fortemente una rottura dell’ASA. Ulteriori analisi con modalità di colore e Doppler potrebbero essere considerate per casi simili, ma non sono state eseguite in questo caso. La diagnosi preliminare fatta usando un protocollo modificato di ultrasuono rapido in shock10 in pazienti con instabilità emodinamica correla fortemente con le diagnosi finali,11 suggerendo l’ultrasuono ha potenziale nel guidare l’approccio terapeutico di prima linea come ha fatto in questo caso.
CONCLUSIONE
Segnaliamo un paziente che ha presentato con i reclami non specifici e l’ipotensione indifferenziata in cui l’ultrasuono del lato del letto ha aiutato nell’alterazione drastica il differenziale. L’identificazione della rara diagnosi di rottura dell’aneurisma dell’arteria splenica ha portato a un intervento rapido e a un esito più favorevole per il paziente. Questo caso illustra ulteriormente l’utilità dell’ecografia al letto del paziente nella valutazione dei malati critici, in particolare nello shock indifferenziato. Suggeriamo una valutazione ecografica rapida ma sistematica per aiutare a determinare l’eziologia dell’emoperitoneo non traumatico che causa lo shock. L’assenza di segni ecografici di altre eziologie combinata con il ritrovamento di un’estesa formazione di coaguli nell’epigastrio e nel quadrante superiore sinistro può suggerire la rottura di un aneurisma dell’arteria splenica più precocemente nel corso del paziente, accelerando la diagnosi e la gestione e migliorando potenzialmente l’esito.
Footnotes
Section Editor: Rick A. McPheeters, DO
Testo completo disponibile tramite accesso aperto a http://escholarship.org/uc/uciem_westjem
Indirizzo per la corrispondenza: Joseph Minardi, MD, West Virginia University, Dipartimento di Medicina d’Emergenza, RCBHSC PO Box 9149, Morgantown, WV 26506. Email: [email protected]. 9 / 2015; 16:762 – 765
Storia della presentazione: Revisione ricevuta 12 marzo 2015; Presentato 6 giugno 2015; Accettato 24 luglio 2015
Conflitti di interesse: Con l’accordo di presentazione dell’articolo WestJEM, tutti gli autori sono tenuti a rivelare tutte le affiliazioni, fonti di finanziamento e relazioni finanziarie o di gestione che potrebbero essere percepiti come potenziali fonti di bias. Gli autori non ne hanno rivelato nessuno.
1. Powers RD, Guertler AT. Dolore addominale nell’ED: stabilità e cambiamento in 20 anni. Am J Emerg Med. 1995;13(3):301.
2. Berceli SA. Aneurismi dell’arteria epatica e splenica. Semin Vasc Surg. 2005;18:196-201.
3. Abdulrahman A, Shabkah A, Hassanain M, et al. Aneurisma spontaneo rotto dell’arteria splenica: Un case report e revisione della letteratura. Int J Surg Case Rep. 2014;5(10):754-757.
4. Jackson HT, Diaconu SC, Maluso PJ, et al. Aneurismi dell’arteria splenica rotti e l’uso di un protocollo FAST adattato in donne in età riproduttiva con collasso emodinamico: una serie di casi. Case Reports in Emergency Medicine. 2014.
5. Groussolles M, Merveille M, Alacoque X, et al. Rottura di un aneurisma dell’arteria splenica nel primo trimestre di gravidanza. JEM. 2011;41(1):e13-e16.
6. Heitkamp A, Dickhoff C, Nederhoed J, et al. Salvato da un volo fatale: Un aneurisma dell’arteria splenica rotto in una donna incinta. Int J Surg Case Rep. 2015(8):32-34.
7. Lucey BC, Varghese JC, Anderson SW, et al. Spontaneous hemoperitoneum: a bloody mess. Emerg Radiol. 2007;14(2):65-75.
8. Barrett JM, van Hooydonk JE, Boehm FH. Rottura di aneurismi arteriosi legata alla gravidanza. Indagine ostetrica e ginecologica. 1982;37(9):557-566.
9. Gedik E, Girgin S, Aldemir M, et al. Rottura splenica non traumatica: rapporto di sette casi e revisione della letteratura. World J Gastroenterol. 2008;14(43):6711-6.
10. Perera P, Mailhot T, Riley D, et al. L’esame RUSH: Rapida ecografia in SHock nella valutazione del malato critico. Emerg Med Clin North Am. 2010;28(1):29-56.
11. Volpicelli G1, Lamorte A, Tullio M, et al. Ecografia multiorgano point-of-care per la valutazione dell’ipotensione indifferenziata nel dipartimento di emergenza. Intensive Care Med. 2013;39(7):1290-8.