MIAMI – Hoewel zeldzaam, kunnen patiënten die zich presenteren met een of meer huidkankers die karakteristiek zijn voor die geassocieerd met verlies van het BAP1 tumorsuppressore eiwit een verhoogd risico lopen op agressievere uveale melanomen en andere kankers zoals nierkanker en mesothelioom. Daarom kunnen dermatologen die de laesies en het verklikkerpatroon van deze erfelijke mutatie binnen families herkennen, een grote dienst bewijzen door voorlichting, genetische counseling en doorverwijzing van patiënten naar een nabijgelegen kankercentrum aan te moedigen, aldus Hensin Tsao, MD, PhD.
“BAP1 is een gemengd-tumorsyndroom. Deze patiënten krijgen melanoom en mesothelioom, nierkanker en oculair melanoom,” zei dr. Tsao op de 2018 Orlando Dermatology Aesthetic and Clinical Conference.
 Courtesy James Dick
Courtesy James Dick
Dr. Hensin Tsao
“En melanoom wordt een venster en een kans om deze andere mutaties te screenen en te identificeren. En zoals bij alle kankersyndromen willen we eerder screenen.”
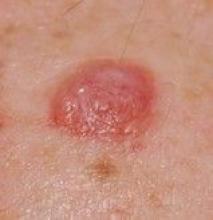
De BAP1-geassocieerde huidlaesies kunnen ontstaan wanneer patiënten relatief jong zijn, zelfs als tieners. Het melanoom en de niercelkanker kunnen ook een vroeg begin hebben, zei Dr. Tsao, directeur van het melanoom genetica programma in het Massachusetts General Hospital, Boston. De huidlaesie zelf kan een aanwijzing zijn voor een BAP1 kiembaanmutatie. In het algemeen zijn ze klein, koepelvormig – niet plat zoals een oppervlakkige basale cel – zelden gepigmenteerd en zien ze er “oranjeachtig doorschijnend” uit. Dr. Tsao voegde daaraan toe: “Als je ze begint te zien, zul je ze herkennen. Maar om zeker te zijn, zul je een biopsie moeten doen om te weten wat er aan de hand is.”
Bij één patiënt die hij beschreef, was het patroon van maligniteiten in de familie van de patiënt een aanwijzing dat ze een BAP1-mutatie had, zei Dr. Tsao. De proband had melanoom vanaf de leeftijd van 31 jaar, een plaveiselcelcarcinoom op 35 jaar, en basaalcelcarcinoom op de leeftijd van 40 jaar. “Ze had negen ‘nevoïde melanomen’ in de loop der jaren. Nevoïde melanomen zijn zeldzaam, en met negen op een rij weet je dat er iets vreemds aan de hand is.” Dr. Tsao en zijn team voerden een serie sentinel lymfeklier biopsieën uit die uitzaaiingen uitsloten. “Wat ook interessant is, is dat de vader oculair melanoom had, wat ons aan het denken zette over BAP1-mutaties in deze familie.” Een zus die melanoom ontwikkelde en een broer bij wie op 45-jarige leeftijd ook melanoom plus nierkanker werd vastgesteld, waren verdere aanwijzingen voor de kiembaanmutatie.
Niet langer ‘veroordeelde eiwitten’
Onder normale omstandigheden is BAP1 een tumorsuppressoreiwit dat betrokken is bij een cellulair proces dat ‘ubiquitinatie’ wordt genoemd. Vaak dient ubiquitinatie om eiwitten te identificeren die “veroordeeld” zijn voor vernietiging door het proteasoom systeem. Het BAP1-eiwit werkt via een moleculair relais en verwijdert de ubiquitinepolypeptidegroepen op het eiwit. “Bij afwezigheid van BAP1 blijven eiwitten vaak langer hangen omdat ze ubiquitinegroepen ophopen, of anders wordt de functie van het eiwit op de een of andere manier gewijzigd door mechanismen die we nog niet helemaal begrijpen,” legde Dr. Tsao uit.
 Dr. Hensin Tsao
Dr. Hensin Tsao
Een BAP1-geassocieerde huidlaesie
Bij iemand met een relevante mutatie die deze BAP1-functie vernietigt, lukt het niet om de ubiquitineverbindingen te verwijderen. “In het geval van BAP1-eiwitverlies kunnen kankers woekeren. “Alle tot nu toe beschreven families hebben een schadelijke mutatie die dit eiwit op de een of andere manier doodt,” zei Dr. Tsao.
Zodra een dermatoloog een BAP1-mutatie-geassocieerde kanker vermoedt, kan hij een BAP1-kernvlek bestellen om de diagnose te bevestigen. Formele documentatie van een kiembaanmutatie vereist echter genetisch onderzoek van het bloed-DNA.
Een lesje familiegeschiedenis
Vraag patiënten niet alleen naar de geschiedenis van melanoom in hun familie, maar ook of een naast familielid de diagnose oogmelanoom heeft gekregen, stelde dr. Tsao voor. “We hadden de gelegenheid om te kijken naar cutane en oculaire melanoom families. In het algemeen, als je familie een oculair melanoom heeft samen met cutaan melanoom, is het risico om een BAP1 mutatie dragende familie te zijn groter.” Bovendien deden hij en zijn collega’s een case control studie met Ivana K. Kim, MD, van het Massachusetts Eye and Ear Infirmary in Boston, en ontdekten dat mensen met metastatisch oculair melanoom meer kans hadden om BAP1-mutaties te hebben, vergeleken met degenen met niet-metastatisch oculair melanoom.
“De vrees is natuurlijk dat patiënten die drager zijn van een BAP1-mutatie, vatbaarder zijn voor dodelijker varianten van uveaal melanoom.”
Hoewel het afnemen van een familiegeschiedenis essentieel is, kunnen sommige patiënten niet bekend zijn met mesothelioom. “Dus vraag naar ongewone longkankers of oogkankers,” stelde Dr. Tsao voor. “En als het lijkt alsof er een aggregatie van zeldzame tumoren is, breng ze dan naar een nabijgelegen kankercentrum. Mesothelioom is moeilijk te behandelen en een vreselijke ziekte,” voegde hij eraan toe. “Dus als er een kans is dat je het mesothelioom vroeg kunt opsporen, is dat goed.”
Hij waarschuwde ook voor overinterpretatie van patiëntenrapporten over maligniteiten in de familie, deels omdat long- en borstkankers relatief vaak voorkomen. “Soms, als je een familie met long- of borstkanker ziet, kan het gewoon een toevallige associatie zijn, omdat deze vrij vaak voorkomen in de algemene bevolking.” Met andere woorden, om te bepalen of een longkanker in een familie met melanoom een toevallige associatie is, zijn “vrij grote aantallen nodig om dat te bewijzen.”
Het aantal nierkankers in BAP1-families staat volgens mij niet in verhouding tot de normale verwachtingen van de bevolking,” voegde Dr. Tsao eraan toe.