Bij aankomst op de spoedeisende hulp dienen dezelfde protocollen voor overdracht en behandeling van de patiënt zorgvuldig te worden gevolgd. Triage van de patiënt bij aankomst is een integraal onderdeel van de eerste beoordeling, vooral in een multicasualty situatie. Hoofdletsels kunnen volgens de GCS-score worden ingedeeld in licht (GCS-score ≥14), matig (GCS-score ≤13 en ≥9), en ernstig (GCS-score ≤8). Alle patiënten met ernstig hoofdletsel moeten geïntubeerd en beademd op de spoedeisende hulp aankomen. Als een patiënt met ernstig of matig hoofdletsel aankomt met een onbeschermde luchtweg, neem dan onmiddellijk maatregelen voor overbrenging naar de reanimatieafdeling. Een patiënt wiens toestand verslechtert, moet ook zorg krijgen in de reanimatieruimte.
ATLS-protocollen moeten worden gevolgd zoals voor elke traumapatiënt. Beheer van de luchtwegen en ondersteuning van de ademhaling met bescherming van de gehele wervelkolom moeten worden ingesteld of voortgezet. Handhaving van een adequate gemiddelde bloeddruk om een adequate CPP te handhaven is ook belangrijk. Er is geen consensus bereikt over het soort vocht dat aan dergelijke patiënten moet worden toegediend, maar de meerderheid van de beroepsbeoefenaars in de gezondheidszorg geven aanvankelijk colloïden.
Onderzoek van een patiënt met hoofdletsel moet even grondig zijn als bij elke andere patiënt en moet rekening houden met de klinische toestand van de patiënt en de bijzondere aspecten van het ongeval. Zoek vooral naar kenmerken die wijzen op een schedelbasisfractuur, zoals hieronder:
-
Raccoonogen
-
Battle sign (na 8-12 h)
-
CSF rhinorrhea of otorrhea
-
Hemotympanum
Bij aangezichtsbreuken, auscultate de carotids voor bruit, wat wijst op mogelijke carotid dissectie.
Een volledig neurologisch onderzoek moet volgen. Kijk vooral naar het volgende:
-
Zichtsscherpte bij een alerte patiënt
-
Pupillaire lichtreflexen, zowel directe als consensuele
-
Retinale loslating of bloedingen of papilledema
-
Spinale tederheid en, indien de patiënt coöperatief is, ledemaatbewegingen
-
Motorische zwakheden, indien mogelijk, en grove sensorische tekorten
-
Reflexen, plantaire respons
Vergeet niet om de patiënten regelmatig opnieuw te beoordelen omdat hun neurologische toestand snel kan veranderen.
Minder ernstig hoofdletsel
Na het afnemen van de anamnese en het uitvoeren van het eerste onderzoek bij patiënten met minder ernstig hoofdletsel (d.w.z. GCS score ≥14), beoordeel of een schedelradiografie geïndiceerd is. Indicaties voor een röntgenfoto van de schedel zijn als volgt:
-
Voorgeschiedenis van bewustzijnsverlies of amnesie
-
Schedelscheuring (tot op bot of > 5 cm)
-
Violent mechanisme van letsel
-
Aanhoudende hoofdpijn en/of braken
-
Significant maxillofaciaal letsel
Als de radiografische bevindingen niet opmerkelijk zijn, kan de patiënt naar huis worden ontslagen met instructies voor hoofdletsel. De patiënt moet echter worden opgenomen als zich moeilijkheden bij de beoordeling voordoen, zoals in het volgende:
-
Mogelijk drugs- of alcoholgebruik
-
Epilepsie
-
Poging tot zelfmoord
-
Bestaande neurologische aandoeningen (bijv, Ziekte van Parkinson, ziekte van Alzheimer)
-
Patiënt behandeld met warfarine of die een stollingsstoornis heeft
-
Onvoldoende verantwoordelijke volwassene om toezicht te houden
-
Onzekerheid over diagnose
Als de röntgenfotoröntgenfoto CNS letsel laat zien, zoals op onderstaande foto’s, neem de patiënt dan op in het ziekenhuis en laat idealiter een CT-scan van het hoofd maken.
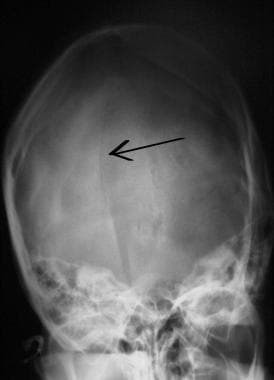 Initiële evaluatie en behandeling van letsels aan het CZS. Lineaire occipitale schedelbreuk (pijl).
Initiële evaluatie en behandeling van letsels aan het CZS. Lineaire occipitale schedelbreuk (pijl). 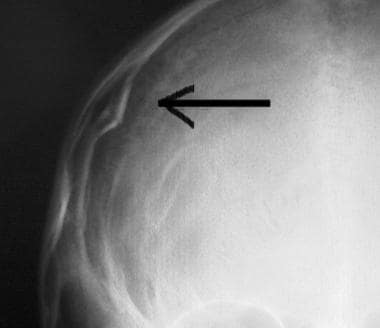 Initiële evaluatie en behandeling van letsels aan het CZS. Gedeprimeerde schedel fractuur (pijl).
Initiële evaluatie en behandeling van letsels aan het CZS. Gedeprimeerde schedel fractuur (pijl). 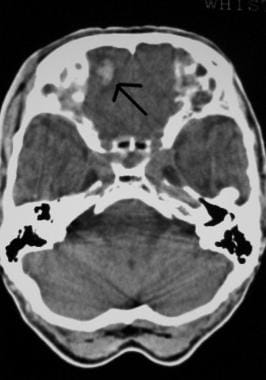 Initiële evaluatie en behandeling van CNS letsel. Frontale contusies op CT-scanbeeld van het hoofd (pijl).
Initiële evaluatie en behandeling van CNS letsel. Frontale contusies op CT-scanbeeld van het hoofd (pijl). De kans op intracraniële pathologie na hoofdletsel neemt aanzienlijk toe met bewustzijnsstoornissen en de aanwezigheid van een schedelbreuk. Zie de afbeelding hieronder.
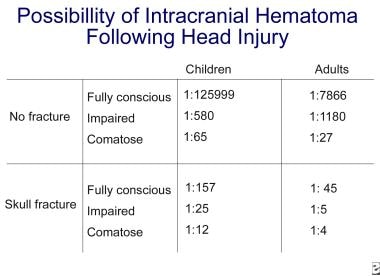 Initiële evaluatie en behandeling van letsels aan het CZS. Waarschijnlijkheid van intracranieel hematoom na hoofdletsel.
Initiële evaluatie en behandeling van letsels aan het CZS. Waarschijnlijkheid van intracranieel hematoom na hoofdletsel. Matig hoofdletsel
Alle patiënten met matig hoofdletsel (GCS-score ≤13 en ≥9) moeten een CT-scan van het hoofd ondergaan en moeten in het ziekenhuis worden opgenomen. Als de CT-scan letsel aan het CZS aantoont, is doorverwijzing naar de neurochirurgische afdeling absoluut noodzakelijk. Indien de CT-scan niets laat zien, moet de patiënt ter observatie worden opgenomen. Een patiënt met een matig hoofdletsel en normale CT-scanbevindingen zou binnen enkele uren na opname moeten verbeteren. Indien geen verbetering wordt opgemerkt, moet de CT-scan worden herhaald.
Bij opname van patiënten met licht of matig hoofdletsel zonder intracraniële pathologie, gelden de volgende richtlijnen:
-
Neurologische observaties moeten om de 2 uur worden uitgevoerd. De patiënt mag niets via de mond innemen tot hij alert is.
-
Start met intraveneuze toediening van 0,9% natriumchloride-oplossing (plus 20 mmol kaliumchloride als de patiënt braakt).
-
Milde analgetica (bijv. paracetamol, codeïnefosfaat) en anti-emetica kunnen zo nodig worden voorgeschreven. Vermijd fenothiazines omdat ze de aanvalsdrempel kunnen verlagen.
Zwaar hoofdletsel
Na stabilisatie moeten patiënten met ernstig hoofdletsel (GCS-score ≤8) een CT-scan van het hoofd ondergaan. Neurochirurgische doorverwijzing is noodzakelijk voor het beheer van intracraniële pathologie en ICP. Neem onmiddellijk maatregelen om de ICP te verlagen. Indien de bevindingen van de CT scan wijzen op diffuus hersenletsel en/of intracraniële pathologie, kunnen eenvoudige maatregelen worden genomen om de ICP te verlagen tot overbrenging naar de neurochirurgische afdeling, als volgt :
-
Het hoofd moet omhoog worden gebracht (30-45°). Houd de nek recht, en vermijd vernauwing van de veneuze terugvoer.
-
Houd normovolemie en normale bloeddruk (gemiddelde bloeddruk >90 mm Hg).
-
Ventileer tot normocapnia en vermijd hypocapnia (PCO2 >3.5 kPa).
-
Gebruik lichte sedatie en analgesie (vb, codeïne fosfaat 30-60 mg IM q4h).
-
Overweeg toediening van mannitol (1 g/kg IV onmiddellijk), maar neem eerst contact op met de neurochirurgisch assistent.
Rurgische spoedbehandeling
Rurgische spoedbehandeling op de spoedafdeling zou niet nodig moeten zijn in gebieden met een gevestigde neurochirurgische zorg. Indien echter geen onmiddellijke neurochirurgische zorg beschikbaar is, kan het maken van verkennende boorgaten noodzakelijk zijn. CT scan faciliteiten zullen waarschijnlijk niet beschikbaar zijn; daarom is klinisch inzicht in deze omstandigheden zeer belangrijk. Burr gaten worden voornamelijk gemaakt voor diagnostische doeleinden omdat de meeste acute hematomen te gestold zijn om door het gat verwijderd te kunnen worden en het meest voorkomende intracraniële hematoom subduraal is en niet extraduraal. Het maken van boorgaten kan echter helpen om een bescheiden decompressie te bereiken, en idealiter zou de arts bereid moeten zijn om over te gaan tot een volledige trauma craniotomie. In elk geval mag een dergelijke ingreep niet worden ondernomen tenzij de verwijzende neurochirurgische eenheid daarvoor toestemming heeft gegeven.
Criteria voor verkennende boorgaten zijn als volgt:
-
Er zijn geen CT scan faciliteiten onmiddellijk beschikbaar.
-
Er is geen neurochirurgisch verwijscentrum onmiddellijk beschikbaar.
-
De patiënt gaat snel achteruit, met één pupil gefixeerd en verwijd, en de patiënt reageert niet op mannitol.
-
De patiënt is stervende aan hersenstam herniatie.
Plaats boorgaten langs de mogelijke lijn van een trauma craniotomie en aan de kant van de verwijdende pupil of de pupil die het eerst verwijdt (indien bekend). Begin vlak voor het oor (1-1,5 cm) en boven de jukbeenboog. Als er geen hematoom wordt aangetroffen, overweeg dan de dura te openen, vooral als een blauwachtige verkleuring een subduraal hematoom suggereert.
Wervelletsels
De overgrote meerderheid (>70% bij volwassenen en >60% bij kinderen) van de wervelletsels betreft de cervicale wervelkolom, het meest beweeglijke deel van de wervelkolom. Bij kinderen is de bovenste halswervelkolom (tussen C2 en de achterhoofdsknobbel) het vaakst het slachtoffer, terwijl bij volwassenen de middelste tot onderste halswervelkolom het vaakst het slachtoffer is. Vanwege de kans op letsel aan de wervelkolom moet elke patiënt die een trauma oploopt worden behandeld als een patiënt met mogelijk letsel aan de wervelkolom totdat radiografisch en klinisch bewijs het tegendeel aantoont. Onmiddellijke immobilisatie van de halswervelkolom in de daarvoor bestemde kraag en onmiddellijke immobilisatie van de rest van de wervelkolom op een wervelplank is aangewezen.
Imaging van de wervelkolom moet ten minste bestaan uit platte röntgenfoto’s van de halswervelkolom (anteroposterieur en lateraal, een pin-aanzicht, en met de C7-T1 junctie zichtbaar). Wanneer een letsel aan de wervelkolom sterk wordt gesuggereerd, d.w.z. door de wijze van verwonding of door indicatieve bevindingen op de röntgenfilm, moet vervolgens een CT-scan van de wervelkolom worden gemaakt.
Behandeling
Bij aankomst op de spoedeisende hulp moet de patiënt op een beschermende wervelplank zijn gelegd. Volledig klinisch onderzoek en beoordeling moeten volgen op de eerste stabilisatie. Let op extensie van de nek als intubatie nodig is. Controleer palpabele stappen over de hele wervelkolom tijdens het secundaire onderzoek. Controleer op klinische tekenen van letsel aan het ruggenmerg. Vergeet de blaas niet (katheterisatie kan nodig zijn). Wees bedacht op de mogelijkheid van spinale shock, d.w.z. hypotensie door verlies van sympatische tonus die gepaard gaat met bradycardie. Toediening van vocht om het evenwicht te herstellen, met of zonder toegevoegde pressoren, is noodzakelijk om de gemiddelde arteriële druk hoger dan 90 mm Hg te houden (dopamine is het middel bij uitstek), maar overbelast de patiënt niet omdat dit tot hartfalen kan leiden. Wees er ook van bewust dat een gebrek aan tachycardie een echt vochtverlies kan maskeren.
Aangepaste laterale röntgenfilms van de cervicale wervelkolom, zoals hieronder afgebeeld, zouden het minst van de uitgevoerde onderzoeken moeten zijn. Onderzoek op uitlijning, zwelling van weke delen, stappen of fracturen. Indien klinische of radiologische aanwijzingen voor een letsel aan de wervelkolom aanwezig zijn, omvat de onmiddellijke behandeling van de patiënt na stabilisatie analgesie, volledige beeldvorming, en overleg met ruggengraatchirurgen.
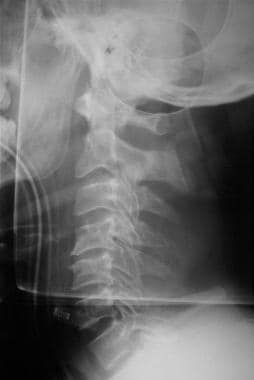 Initiële evaluatie en behandeling van letsels aan het CZS. Röntgenfoto van de laterale wervelkolom.
Initiële evaluatie en behandeling van letsels aan het CZS. Röntgenfoto van de laterale wervelkolom. De afwezigheid van radiologisch bewijs dat een ruggenmergletsel bevestigt, mag niet leiden tot een versoepeling van de voorzorgsmaatregelen totdat de patiënt helder en coöperatief genoeg is om alle ledematen te bewegen en eventuele gebieden van overmatige gevoeligheid te melden. Ruggenmergletsel zonder radiografische afwijking (d.w.z. SCIWORA) komt in ongeveer 2-4% van de ruggenmergletsels voor.
Gemeenschappelijke soorten letsel
-
Atlantooccipitale dislocatie: Deze zijn bijna universeel fataal, maar snelle herkenning en stabilisatie kan zeer belangrijk zijn.
-
Atlasfracturen: Afhankelijk van het type, worden de meeste conservatief behandeld.
-
Axisfracturen: Deze zijn moeilijk te behandelen door hoge nonunion percentages, maar de meeste vereisen een vorm van interne fixatie.
-
C3-T1 letsels: Vroege reductie en uitlijning zijn belangrijk. Decompressie van het ruggenmerg wordt aanbevolen voor patiënten met incomplete letsels.
Gebruik van steroïden bij ruggenmergletsel (methylprednisolon)
De National Acute Spinal Cord Injury Studies (NASCIS) I en II, gepubliceerd in de jaren negentig, toonden een aanzienlijk voordeel aan van toediening van hoge doses methylprednisolon vroeg na een ruggenmergletsel (binnen 8 uur). De dosis is 30 mg/kg IV gedurende 15 minuten, gevolgd door 5,4 mg/kg/uur via continue intraveneuze infusie gedurende 24 uur.
De NASCIS I en II trials hebben aanzienlijke kritiek gekregen met betrekking tot zowel hun opzet als de mogelijke baten/risicoverhouding. De meeste deskundigen en autoriteiten op het gebied van ruggenmergletsel zouden het routinematige gebruik van steroïden bij ruggenmergletsel niet adviseren. De recente gegevens van de CRASH-studie bij hoofdletsels hebben dit standpunt nog versterkt. Behandeling van ruggenmergletsels moet echter altijd worden geleid door lokale richtlijnen.
Steroïden worden niet routinematig aanbevolen voor patiënten met ernstig hoofdletsel. Het aanvankelijke enthousiasme in de jaren zestig, dat voortkwam uit positieve resultaten van laboratoriumonderzoek, heeft zich nooit vertaald in een significante verbetering van de resultaten. Bijgevolg bevelen richtlijnen het gebruik van steroïden bij patiënten met ernstig hoofdletsel niet aan. De geldigheid van het bewijsmateriaal dat tot deze conclusies heeft geleid, is echter in twijfel getrokken en het gebruik van corticosteroïden bij alle graden van ernst van het hoofdletsel is onlangs onderzocht in een groot, gerandomiseerd internationaal onderzoek (d.w.z. het CRASH-onderzoek) dat door de Medical Research Council werd gesteund. Deze studie werd 6 maanden voortijdig stopgezet omdat geen specifiek voordeel werd vastgesteld bij patiënten die steroïden kregen, terwijl wel een lichte toename van comorbiditeit werd vastgesteld.
Vochtvervanging
Intraveneuze vochtvervanging is een integraal onderdeel van het reanimatieproces. De leeftijd van de patiënt en de aanwezigheid van andere verwondingen die tot ernstige hypovolemie kunnen leiden, zoals vasculaire verwondingen, intra-abdominale bloedingen of bekkenfracturen, zijn van vitaal belang. Speciale zorg moet ook worden besteed aan de aanwezigheid van ernstig spinaal letsel (paraplegie of tetraplegie), dat kan leiden tot spinale shock door gebrek aan sympathische uitstroom. Dit kan 8-12 uur duren en uit zich in ernstige hypotensie die niet gepaard gaat met tachycardie, zweten of perifere vasoconstrictie. Pogingen om de bloeddruk met grote hoeveelheden vocht te ondersteunen kunnen tot aanzienlijke problemen leiden wanneer de spinale shock wegebt en de sympathische tonus terugkeert. De overmatige vochtbelasting kan leiden tot hartfalen en, in het geval van hersenletsel, tot verergering van hersenoedeem.
Er is geen bewijs voor de beste vervangende vloeistof voor patiënten met hersenletsel. Gepubliceerde richtlijnen ondersteunen geen specifieke vloeistof, maar isotone kristalloïde oplossingen (bijv. natriumchloride) worden over het algemeen aanbevolen. Hypotone oplossingen (bv. Ringers lactaat of dextrose/saline) moeten echter vermeden worden, behalve bij kinderen, bij wie dextrose/saline routinematig gebruikt wordt. Bij ernstige hypovolemie als gevolg van een trauma is snelle volumevervanging met colloïden of humaan albumine niet gecontraïndiceerd. In het algemeen moet de reanimatie van vloeistoffen worden geleid door het naast elkaar liggende trauma en erop gericht zijn een hersenletselpatiënt in een euvolemische toestand te houden. Het concept van “patiënten droogleggen” wordt als achterhaald beschouwd. Een dergelijke aanpak kan de cerebrale doorbloeding in gevaar brengen en het resultaat ongunstig beïnvloeden.
Er is een voortdurende controverse over de waarde van vroegtijdige toediening van mannitol bij vermoedelijk hersenletsel. De oorspronkelijke opvatting dat mannitol werkt door de hersenen “uit te drogen” en zo de intracraniële druk (ICP) te verlagen, is weerlegd en het is nu bekend dat het belangrijkste effect rheologisch is. Door de verlaging van de viscositeit van het bloed verhoogt mannitol de cerebrale bloedstroom, wat resulteert in een gedeeltelijke reactieve vasoconstrictie van de arteriolen en een verlaging van de ICP. Zelfs wanneer geen significante ICP-verlaging wordt bereikt, kan mannitol de cerebrale bloedstroom nog met bijna 30% verhogen. Bovendien zijn het tijdstip en de snelheid van toediening van mannitol, evenals de specifieke indicaties voor de toediening ervan, nooit onderworpen aan een gerandomiseerde trial.
In de Verenigde Staten krijgen alle patiënten met ernstig hoofdletsel met abnormale pupillaire tekenen routinematig 100 ml mannitol 20% bij aankomst op de spoedafdeling. Traditioneel zouden de meeste neurochirurgen in het Verenigd Koninkrijk aanraden om 1 g/kg mannitol 20% toe te dienen als bolusinfusie. De gepubliceerde richtlijnen geven ook aan dat de osmolaliteit van het plasma op minder dan 320 mOsm moet worden gehouden. In de acute situatie is dit minder een punt van zorg, maar het moet altijd in gedachten worden gehouden, aangezien deze patiënten soms gedurende lange perioden in de reanimatieruimte blijven. Als mannitol aan een patiënt wordt toegediend, moet hij of zij worden gekatheteriseerd.
Het is echter waarschijnlijk dat in werkelijkheid veel hogere doses nodig zijn dan die welke hierboven worden aanbevolen. Recente gegevens uit 2 gerandomiseerde onderzoeken van dezelfde groep hebben een significant verbeterd herstel aangetoond van patiënten met ernstig hoofdletsel die bij aankomst en vóór het maken van een CT-scan een initiële bolusinfusie van mannitol 20% van 0,6-0,7 g/kg kregen. Nadat de CT-scan de aanwezigheid van een acuut subduraal hematoom of intracerebrale contusies had bevestigd, kregen de patiënten met normale pupillen nog eens 0,6-0,7 g/kg, terwijl de patiënten met ongelijke pupillen nog eens 1-1,4 g/kg kregen. In beide groepen patiënten werd gelijktijdig zoutoplossing toegediend om het diuretisch effect van mannitol te corrigeren en de euvolemie te handhaven. Hoewel deze studies niet alle vragen hebben beantwoord, ondersteunen zij het vroege en agressieve gebruik van mannitol bij patiënten met hersenletsel.
Hypertonische oplossingen hebben recent aan populariteit gewonnen bij de behandeling van traumapatiënten. Er zijn aanwijzingen dat hypertonische zoutoplossing kan worden gebruikt als alternatief voor mannitol, vooral bij kinderen. Infusies met 3% natriumchlorideoplossing hebben aangetoond de ICP te verlagen en de resultaten bij kinderen te verbeteren, maar niet bij volwassenen. In een recente meta-analyse van 5 gerandomiseerde klinische onderzoeken bleken hypertone natriumoplossingen effectiever te zijn dan mannitol bij het onder controle houden van episodes van verhoogde ICP. Er is momenteel geen bewijs voor een beter klinisch resultaat, en een groot gerandomiseerd onderzoek is gerechtvaardigd.
Anticonvulsantiatherapie
Anticonvulsiva worden ook niet routinematig aanbevolen bij patiënten met hersenletsel die geen aanvallen hebben. Onmiddellijke (op slag) epileptische aanvallen worden vaak gemeld, vooral bij kinderen. Dit kan enkele seconden tot een minuut duren en wordt niet als echte epilepsie beschouwd. Men denkt nu dat het een korte functionele decerebratie is die het gevolg is van verlies van corticale inhibitie. De herstelfase is gewoonlijk kort en het risico van latere aanvallen is niet verhoogd. Anticonvulsiva zijn in dit geval niet geïndiceerd.
Zekere vormen van ernstig hoofdletsel kunnen leiden tot een verhoogd risico (>60%) op vroege epilepsie (eerste 7 d), als volgt:
-
Acute subdurale
-
Penetrerende letsels
-
Corticale contusies
-
Geschiedenis van aanzienlijk alcoholmisbruik
-
Epilepsie in de eerste 24 uur
Bij deze patiënten, hebben gerandomiseerde controletests aangetoond dat profylactische toediening van anti-epileptica (fenytoïne of carbamazepine) gedurende 1 week een gunstig effect heeft. Na deze periode, als er geen nieuwe aanvallen zijn opgetreden, moeten de anticonvulsiva worden afgebouwd, omdat er geen significant voordeel is bij voortzetting en late epilepsie niet wordt voorkomen.
Als de patiënt bij of onmiddellijk na aankomst epileptische aanvallen heeft, moeten anticonvulsiva worden toegediend nadat onmiddellijke controle met diazepam of lorazepam (bij voorkeur) is bereikt. Een recente meta-analyse van 47 gecontroleerde trials naar het voorkomen van aanvallen ondersteunde het gebruik van fenytoïne als het middel van keuze bij traumatisch hersenletsel. Het is ook zeer belangrijk te beseffen dat toevallen de oxygenatie van elke patiënt met ernstig hoofdletsel nadelig beïnvloeden. Onmiddellijke ondersteuning van de luchtwegen en vroegtijdige controle is daarom noodzakelijk.
Het is van cruciaal belang om adequate plasmaspiegels van anti-epileptica te bereiken en te handhaven bij een patiënt met hersenletsel. Voor fenytoïne wordt een intraveneuze laaddosis van 18 mg/kg aanbevolen voor volwassenen en 20 mg/kg voor kinderen. Langzame toediening (gedurende 30 minuten), bij voorkeur met een intraveneuze pomp, wordt aanbevolen. Het is echter ook belangrijk om te onthouden dat, nadat de aanvallen macroscopisch onder controle zijn, een ongewoon lange postictale toestand in feite slecht gecontroleerde aanvallen kan zijn (d.w.z. status epilepticus). Als adequate anti-epileptica zijn toegediend (idealiter, als elektro-encefalografie status epilepticus heeft uitgesloten), dan dienen andere oorzaken te worden onderzocht.
Hyperoxie en hersenletsel
Enig nieuw bewijsmateriaal wijst erop dat het vroegtijdig toedienen van hoge zuurstofconcentraties van nut kan zijn bij hersenletsel bij volwassenen. Behandeling van ernstig hoofdletsel met meer nadruk op zuurstofmonitoring van hersenweefsel heeft ook enkele bemoedigende resultaten laten zien, die mogelijk dezelfde fysiologische basis hebben.