Posturografia dinamică computerizată (CDP) este bine documentată în literatura clinică și științifică ca metodă obiectivă de diferențiere a deficiențelor funcționale senzoriale, motorii și adaptative centrale ale echilibrului. Deoarece echilibrul este expresia funcțională a unui sistem extrem de adaptiv format din componente multiple care interacționează, informațiile privind afectarea funcțională furnizate de CDP sunt complementare abordărilor tradiționale de diagnosticare a pacienților cu tulburări de echilibru (ENG, scaun rotativ, RMN etc.) care se concentrează pe componente anatomice individuale, izolate.
La aproximativ 50% dintre pacienții cu tulburări cronice de echilibru, în special cei mai în vârstă, nu există o singură cauză localizată, iar testele tradiționale de diagnosticare nu sunt concludente. La acești pacienți complecși, informațiile despre afectarea specifică furnizate de CDP reduc ambiguitatea și sunt singurele informații obiective pentru selectarea căilor de tratament care duc la îmbunătățirea rezultatelor.
CDP cuprinde trei protocoale de testare funcțională. Testul de organizare senzorială (SOT) este conceput pentru a examina cât de bine utilizează pacientul informațiile din sistemele vestibular, vizual și proprioceptiv pentru a controla echilibrul. Testul de control motor (MCT) evaluează eficacitatea răspunsurilor reflexe automate motorii ale pacientului pentru a restabili echilibrul în urma unor perturbări bruște și neașteptate ale suprafeței de sprijin, înainte și înapoi. Testul de adaptare (ADT) utilizează rotațiile „degetelor de la picioare în sus” și „degetelor de la picioare în jos” ale suprafeței de sprijin pentru a evalua capacitatea pacientului de a se adapta la neregularitățile neașteptate ale suprafeței de sprijin. Rezultatele fiecărui protocol de testare sunt rezumate în grafice ușor de interpretat, în care scorurile pacientului sunt comparate cu valorile normative corectate în funcție de vârstă. Din cauza interacțiunilor potențiale dintre deficiențele senzoriale, motorii automate și cele de adaptare centrală, trebuie efectuate atât protocoalele de testare senzoriale, cât și cele motorii pentru a diferenția cu exactitate diferitele deficiențe de echilibru.
Informațiile privind deficiențele CDP sunt utilizate împreună cu rezultatele și constatările din istoricul pacientului, examenul fizic și alte teste de diagnosticare pentru a prioritiza, în vederea tratamentului, deficiențele specifice care au cel mai mare impact negativ asupra funcției și care au cea mai mare probabilitate de a răspunde la tratament. Atunci când rezultatele anamnezei, ale examenului fizic și ale altor teste nu sunt concludente, deciziile de tratament pot fi determinate doar de informațiile CDP. Este important de menționat că, atunci când rezultatele și constatările clinice nu sunt în concordanță cu prezentarea clinică sau cu istoricul, CDP poate alerta medicul cu privire la probleme, inclusiv patologii altfel nesuspectate și/sau încercarea inconștientă sau deliberată a pacientului de a exagera simptomele.
Casele următoare ilustrează contribuția CDP la evaluarea cuprinzătoare a echilibrului și la planificarea eficientă a tratamentului.
CAZUL 1:
Această femeie în vârstă de 35 de ani cu o plângere principală de amețeală descrisă ca fiind „deranjantă” de o lună de zile este un exemplu tipic de caz în care istoricul, examenul fizic și alte teste de diagnostic nu sunt concludente și nu sugerează calea spre un rezultat. Ea neagă vertijul adevărat, simptomele poziționale sau senzația de dezechilibru. Ea descrie o senzație de amețeală, cu greață ocazională, în special după ce merge în mașină. I s-au prescris antivert și valium, fără efect. Audiograma a arătat o audiție bilaterală normală. Examinarea fizică în cabinetul ORL a indicat teste de echilibru normale (Rhomberg, și Hallpike). Rezultatele video nistagmografiei au fost în limite normale pentru testele calorice, oculomotorii, poziționale și de poziționare. Rezultatele CDP sunt prezentate mai jos: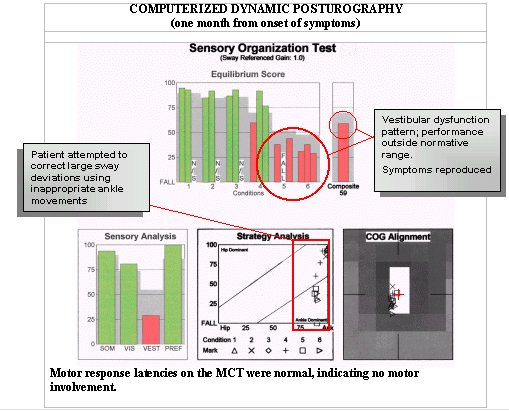
Deși testele la locul leziunii au indicat o funcție auditivă și vestibulară normală în acest caz, datele CDP sunt în concordanță cu afectarea vestibulară, sugerând că pacientul fie nu primește informații de la sistemul vestibular periferic, fie nu folosește eficient informațiile pentru a menține stabilitatea posturală și că mișcările gleznei sunt folosite în mod necorespunzător pentru a-și recăpăta echilibrul. Rezultatele normale ale nistagmografiei video tind să excludă o disfuncție a sistemului vestibular periferic. Pe baza datelor CDP, pacientul a fost trimis la terapie fizică (PT) și a fost pus în aplicare un plan orientat spre provocarea funcției sistemului vestibular la cerere și utilizarea mai eficientă a modelelor de mișcare a gleznei și șoldului cu exerciții de dificultate crescândă. Scopul PT a fost de a obține un echilibru mai stabil și de a atenua simptomele subiective.
După mai multe ședințe de PT completate de un program individualizat de exerciții la domiciliu, pacientul a fost reevaluat cu CDP, cu rezultatele prezentate mai jos. La momentul acestei evaluări, pacientul nu a raportat nici o revenire a simptomelor de amețeală sau vertij, iar rezultatele CDP au indicat un control funcțional al echilibrului în limite normale.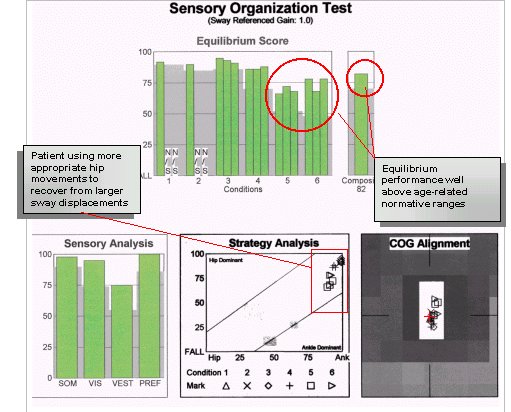
Cazul doi:
Acest bărbat în vârstă de 75 de ani, cu plângeri de amețeli și instabilitate ocazionale, este un exemplu de individ în vârstă la care alte constatări clinice nu sugerează o cale de tratare a simptomelor și plângerilor pacientului. Pacientul a negat simptome de vertij adevărat și era cel mai mult preocupat de o instabilitate progresivă care îl împiedica să schieze pe zăpadă. Audiograma tonală pură a indicat o pierdere simetrică ușoară a auzului neurosenzorial de înaltă frecvență simetrică, cu o bună discriminare a vorbirii la nivel bilateral. Rezultatele ENG au fost în limite normale pentru testele calorice, oculomotorii, poziționale și de poziționare. Rezultatele CDP au indicat următoarele: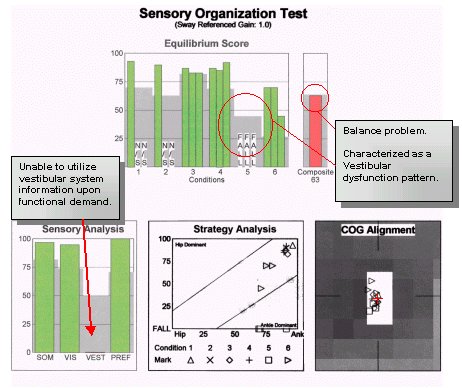
În acest caz, testele auditive și vestibulare tradiționale au indicat o funcție a sistemului periferic în limitele așteptate pentru vârsta pacientului. În timp ce testarea convențională a locului leziunii a servit la excluderea unor probleme majore ale căilor auditive, nu a oferit nicio perspectivă asupra naturii plângerii pacientului și nici nu a sugerat un program de tratament pentru a crește funcția și a reduce afectarea. Pacientul este un „performant” care a solicitat foarte mult funcția sa de echilibru. Deși acest lucru poate fi neobișnuit pentru un pacient de vârsta lui, nu este o situație neobișnuită pentru alți pacienți. Rezultatele CDP au relevat o problemă de echilibru prezentă în cadrul activităților care solicită foarte mult sistemul vestibular. În afară de măsurile calitative utilizate în timpul examenului fizic, CDP a fost singura măsură obiectivă a utilizării de către pacient a intrărilor vizuale și proprioceptive și a fost singurul test care a sugerat un plan de tratament. După ce au putut fi excluse în mod eficient anomalii periferice grave ale sistemului auditiv și vestibular, a fost conceput un plan de tratament pentru ca pacientul să forțeze utilizarea la cerere a intrărilor sistemului vestibular.
Pacientul a fost instruit într-un program la domiciliu care viza sistemul vestibular. La finalizare, pacientul a fost testat din nou cu CDP, cu următoarele rezultate: 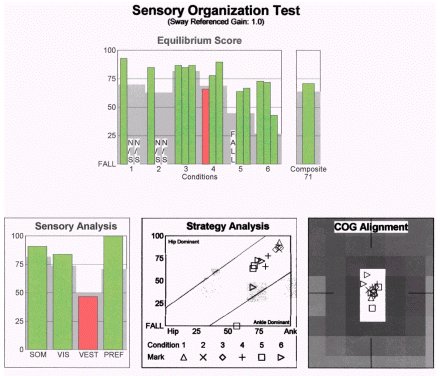
Notează că modelul vestibular pe SOT s-a îmbunătățit considerabil după intervenția de terapie fizică, deși a rămas un deficit subtil. Acest lucru sugerează că mecanismul vestibular furniza informații către sistemul nervos central, dar informațiile nu erau folosite în mod eficient. Absența unor anomalii semnificative în ENG ar susține această impresie. Pacientul a reușit să își îmbunătățească funcția, odată ce deficitul a fost măsurat și mai bine înțeles. Dacă datele SOT nu ar fi fost disponibile, clinicianul nu ar fi avut datele necesare pentru a formula un plan de tratament.
În considerarea stilului de viață activ al acestui domn, obiectivul a fost o funcție vestibulară normală, iar programul la domiciliu a fost ajustat în consecință, prin creșterea intensității provocărilor de echilibru.
Cazul TREI:
Un bibliotecar în vârstă de 69 de ani s-a prezentat inițial cu VPPB acut și a fost tratat cu repoziționarea canalitelor. Simptomele poziționale s-au rezolvat, dar pacientul a continuat să se plângă de amețeli și dezechilibru.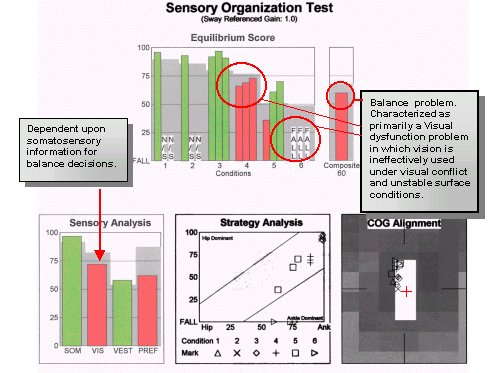
Rezultatele testelor au evidențiat un deficit funcțional vizual/vestibular subiacent, împreună cu simptomele poziționale ale VPPB. Un studiu recent al populației a arătat că problemele de utilizare a vederii pentru echilibru au fost frecvente în urma tratamentului pacienților cu VPPB cu manevre de poziționare.
Pentru acest pacient, tratamentul a fost conceput pentru a provoca sistemele vizual și vestibular să răspundă în condiții de alterare a condițiilor somatosenzoriale, sau a suprafeței de sprijin, și a condițiilor de conflict vizual. Prin această intervenție concentrată, s-au obținut următoarele rezultate în treizeci de zile.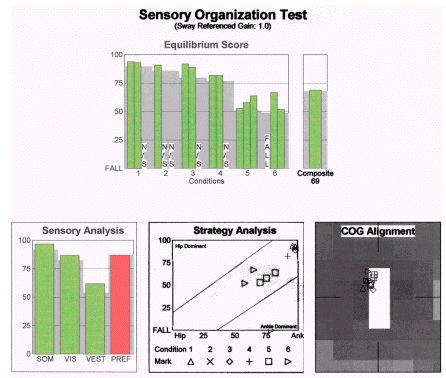
Rețineți că, în acest caz, evaluarea și tratamentul convențional ar fi condus probabil la întreruperea tratamentului după procedura de repoziționare a canalitului. Cu toate acestea, SOT a indicat că au existat deficiențe reziduale în utilizarea informațiilor vizuale pentru echilibru care nu au fost abordate prin manevrele de repoziționare. Odată ce afectarea a fost demonstrată și mai bine înțeleasă, planul de tratament a fost reproiectat pentru a fi mai eficient și mai cuprinzător.
REZUMAT
Evaluarea clinică a pacienților cu amețeli sau tulburări de echilibru ar trebui să includă atât teste convenționale de localizare a leziunii, cât și măsuri obiective ale echilibrului. În primele două cazuri analizate mai sus, este important de remarcat faptul că pacienții au fost auto-referiți. Probabil, acești pacienți căutau mai mult decât un diagnostic; acești pacienți căutau o evaluare profesională și un plan de tratament pentru a reduce impactul tulburării echilibrului lor.
Sarcina clinicianului este să investigheze și să excludă problemele legate de căile și structurile auditive/vestibulare specifice și să investigheze mijloacele posibile de tratament eficient. Cu o evaluare cuprinzătoare, clinicianul poate stabili, de asemenea, o bază de referință pentru evaluarea rezultatelor planului de tratament. Deși reabilitarea echilibrului și reabilitarea vestibulară pot fi soluții eficiente pentru a crește funcția și a reduce afectarea, programul trebuie să se bazeze pe o evaluare funcțională obiectivă.
1.Black F, Angel C, Pesznecker S, Gianna C. Analiza rezultatelor protocoalelor individualizate de reabilitare vestibulară. The American Journal of Otology. 2000;21:543-551.
2.Black F. Starea clinică a posturografiei dinamice computerizate în neurotologie. Current Opinion in Otolaryngology and Head and Neck Surgery. 2001;9:314-318.
3.Stewart M, Chen A, Wyatt R, et al. Cost-effectiveness of the diagnostic evaluation of vertigo. Laryngoscop. 1999;108:600-605.
4.Shepard N, Telian S. Practical Management of the Balance Disorder Patient. San Diego, CA: Singular Publishing Group, Inc; 1996.
5.Fife T, Baloh, RW. Dezechilibrul de cauză necunoscută la persoanele în vârstă. Ann Neurol. 1993 1994;34:694-702.
6.Tinetti M, Doucette J, Claus E, Marottoli R. Factori de risc pentru leziuni grave în timpul căderilor persoanelor în vârstă în comunitate. Journal of American Geriatrics Society. 1995;43:1214-1221.
7.Di Girolamo S, Paludetti G, Briglia G, Cosenza A, Santarelli R, Di Nardo W. Postural control in benign paroxysmal positional vertigo before and after recovery. Acta Otolaryngol (Stockh). 1998;118:289-293.
8.Blatt P, Georgakakis G, Herdman S, Clendaniel R, Tusa R. The effects of the Canalith Repositioning Maneuver on resolving postural instability in patients with Benign Paroxysmal Positional Vertigo. The American Journal of Otology. 2000;21:356-363.