| Autor | Afiliación |
|---|---|
| Terri Davis, MSHS, PA-C | Escuela de Medicina de la Universidad de Virginia Occidental, Morgantown, West Virginia |
| Joseph Minardi, MD | West Virginia University, Department of Emergency Medicine, Morgantown, West Virginia |
| Jennifer Knight, MD | West Virginia University, Department of Surgery, Morgantown, West Virginia |
| Hollynn Larrabee, MD | West Virginia University, Department of Emergency Medicine, Morgantown, West Virginia |
| Gregory Schaefer, DO | West Virginia University, Department of Surgery, Morgantown, West Virginia |
Introducción
Informe de un caso
Discusión
Conclusión
ABSTRACT
La rotura de un aneurisma de la arteria esplénica es rara y potencialmente mortal. Se ha notificado en gran medida en pacientes embarazadas y normalmente no se diagnostica hasta la laparotomía. Este caso reporta una constelación de hallazgos clínicos y ecográficos que pueden llevar a los clínicos a diagnosticar rápidamente la ruptura del aneurisma de la arteria esplénica en la cabecera. También proponemos un enfoque ecográfico rápido, pero sistemático, para los pacientes con hemoperitoneo atraumático que causa shock. Se trata de una demostración más de la utilidad de la ecografía a pie de cama en pacientes críticos, concretamente con shock indiferenciado.
INTRODUCCIÓN
La rotura del aneurisma de la arteria esplénica (AEE) es una afección poco frecuente y difícil de diagnosticar dada su presentación inespecífica. El dolor abdominal inespecífico es frecuente en el servicio de urgencias (SU) y representa el 4-5% de las quejas.1 La incidencia de los AAS es baja, ya que sólo se observan incidentalmente en el 0,78% de los pacientes a los que se les realiza una angiografía.2 De ellos, sólo el 10% se rompe.3 Presentamos un caso de rotura de un aneurisma de la arteria esplénica que pone de relieve el valor de la ecografía realizada en el servicio de urgencias para acortar el diferencial, reducir el tiempo de diagnóstico y modificar el plan de tratamiento, con los consiguientes beneficios para el paciente. Este estudio no necesitó la aprobación de la junta de revisión institucional de nuestra universidad, ya que los estudios de casos no son considerados por nuestra institución como «investigación con sujetos humanos».
INFORME DE UN CASO
Una mujer de 41 años acudió al servicio de urgencias con un dolor torácico agudo y punzante que se irradiaba hacia el abdomen y la espalda con náuseas y diaforesis. Refiere dolor abdominal difuso desde hace varios meses, y admite que sólo consume alcohol ocasionalmente. La colecistectomía era su único antecedente quirúrgico.
Las constantes vitales iniciales eran PA 82/60 y pulso 110. La exploración física mostraba un abdomen difusamente sensible con aumento del dolor en el cuadrante superior izquierdo y las regiones epigástricas. Las constantes vitales mejoraron inicialmente con un bolo de líquido intravenoso.
El diferencial inicial incluía hemorragia gastrointestinal superior, sepsis, infarto de miocardio, emergencias aórticas, complicaciones del embarazo, incluyendo ectópico, y víscera perforada.
La radiografía de tórax y el electrocardiograma fueron normales. A pesar de la estabilización inicial, la paciente volvió a estar hipotensa con signos de shock profundo que incluían un aspecto ceniciento, disminución del estado mental y pulsos débiles y filiformes.
Se realizó una ecografía a pie de cama para evaluar la fisiología de la paciente y la posible etiología del shock. Las vistas cardíacas eran limitadas pero no mostraban derrame ni dilatación evidente del ventrículo derecho, y la función del ventrículo izquierdo parecía vigorosa (Figura 1, Cuadro 1). Las porciones visualizadas de la aorta abdominal eran de calibre normal como se ve en la Figura 1, Cuadro 2. Se observó abundante líquido peritoneal libre con áreas de ecogenicidad aumentada y mixta en la bolsa de Morison (figura 1, fotograma 3 y vídeo), los canales paracólicos y la pelvis (figura 1, fotograma 4 y vídeo). Había una amplia formación de coágulos en el epigastrio y en el cuadrante superior izquierdo (figura 2, fotogramas 1-3), pero no alrededor del bazo, que parecía normal (figura 2, fotograma 4). No había masas anexiales evidentes (las figuras no están disponibles debido a un mal funcionamiento técnico de la máquina) y la gonadotropina coriónica humana (HCG) ordenada previamente había resultado negativa.
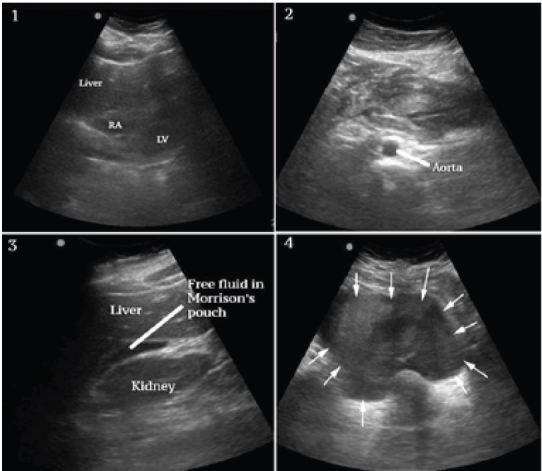
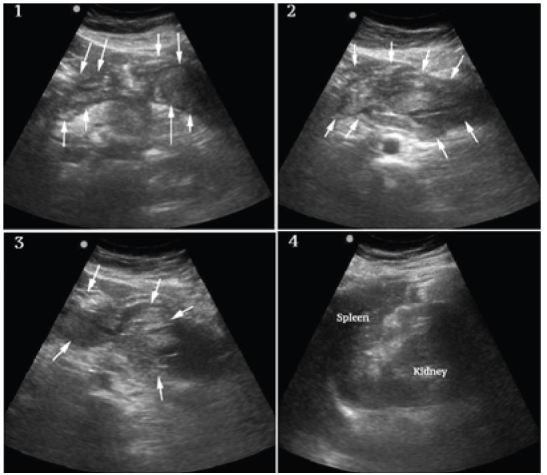
En este punto el diferencial se modificó e incluyó la ruptura esplénica espontánea, pero por la experiencia clínica previa, esto se consideró menos probable debido a la apariencia normal del bazo en la ecografía. Se consideró la posibilidad de una pancreatitis hemorrágica, pero la extensión de la hemorragia intraperitoneal y la presentación clínica no parecían coherentes. La ruptura de un embarazo ectópico y un quiste ovárico hemorrágico también se consideraron poco probables dada la ausencia de masa anexial y la HCG negativa. Se consideró que el diagnóstico más probable era el SAA, dados los hallazgos clínicos y ecográficos generales, específicamente el hemoperitoneo atraumático difuso, la formación de coágulos localizados en el epigastrio y el cuadrante superior izquierdo y la falta de hallazgos que apoyaran otras consideraciones diferenciales.
Se aseguró un acceso intravenoso adecuado y se inició la reanimación con sangre, mientras que la paciente fue llevada inmediatamente a radiología para realizar una angiografía por tomografía computarizada (TC), que mostró múltiples SAA y una hemorragia en curso. Se consultó a radiología intervencionista y a cirugía. El paciente fue trasladado a una sala de angiografía y quirófano donde se realizó una embolización de la arteria esplénica, seguida de una evacuación abierta del hematoma, esplenectomía, pancreatectomía distal y control de la hemorragia. La reanimación siguió un protocolo de transfusión masiva, con la administración total de siete unidades de glóbulos rojos empaquetados, cuatro unidades de plasma fresco congelado, una unidad de plaquetas y otra de crioprecipitado, además de la autotransfusión durante la cirugía. Evolucionó bien en el postoperatorio.
DISCUSIÓN
La rotura de las AAS es una causa infrecuente de shock hemorrágico, pero la arteria esplénica representa el 60% de los aneurismas viscerales.2 Las AAS tienen una proporción de 4:1 entre mujeres y hombres, estadísticamente relacionada con la multiparidad, con una media de 3,5 embarazos.2 Se cree que esto está relacionado con las influencias hormonales y el aumento de la tensión de la pared arterial esplénica por la hipertensión portal durante el embarazo. También se cree que la hipertensión portal por otras causas es un factor que contribuye a ello.2 Nuestra paciente no tenía ningún factor de riesgo conocido de rotura de ASA, aparte de su sexo femenino, lo que hace que sea poco probable este diagnóstico.
Después de la rotura, los ASA causan una pérdida de sangre significativa con inestabilidad hemodinámica que suele producirse en 6-96 horas, lo que da tiempo a la reparación si se diagnostica. La mortalidad oscila entre el 10 y el 36% en pacientes no embarazadas3-4 , pero se duplica en pacientes embarazadas y en aquellas con hipertensión portal preexistente.4 El diagnóstico y la intervención rápidos son fundamentales.
La presentación inicial de la rotura es el dolor torácico seguido de inestabilidad hemodinámica entre 6 y 96 horas después. El retraso en la pérdida de sangre se debe al «fenómeno de la doble rotura», en el que la sangre queda contenida inicialmente en el saco omental menor, lo que retrasa la aparición de la hemorragia intraperitoneal.5 Esto proporciona una ventana para el diagnóstico y el tratamiento que puede reducir la tasa de mortalidad actual.
La rotura del SAA se registra con mayor frecuencia en el embarazo. Sólo unos pocos casos comunicados describen el uso de la ecografía a pie de cama para identificar el hemoperitoneo antes de la laparotomía abierta. Jackson et al.4 describieron dos casos de mujeres con colapso hemodinámico: uno en una paciente de 35 semanas de gestación y otro en una mujer con signos de shock y sospecha de etiología obstétrica. Grousolles et al.5 informan de una mujer con 6 semanas de gestación que presenta signos de shock y un diagnóstico inicial de sospecha de ruptura de embarazo ectópico. Heitkamp et al.6 informan de una mujer de 31 semanas de gestación que se quejaba de dolor abdominal intenso e hipotensión repentina, con hemoperitoneo en la ecografía, que fue sometida a una laparotomía en la que se identificó y trató quirúrgicamente una presunta rotura de ASA.
El diagnóstico de ASA se produce principalmente cuando se solicita una TC con contraste como parte del estudio del dolor abdominal o durante una cirugía exploratoria por hemoperitoneo no traumático.
Las etiologías del hemoperitoneo no traumático con inestabilidad hemodinámica incluyen la ruptura de una neoplasia vascular en un órgano sólido, la ruptura esplénica espontánea, la ruptura de un embarazo ectópico, la ruptura uterina durante el embarazo, la ruptura de una arteria uterina o la ruptura de un aneurisma aórtico abdominal intraperitoneal. La rotura de un quiste ovárico hemorrágico puede causar hemoperitoneo, pero la hipotensión es atípica.7 Cuando el SAA se produce durante el embarazo, el 70% se diagnostica inicialmente como rotura uterina.8
Cuando se utiliza la ecografía para evaluar casos de shock no traumático con hemoperitoneo, una cuidadosa consideración del diagnóstico diferencial con una evaluación ecográfica rápida pero sistemática puede sugerir la etiología más probable. En este caso, la ausencia de coágulos o líquido alrededor del bazo implicaba que la rotura espontánea del bazo era poco probable. Esta creencia se basaba principalmente en la experiencia clínica, pero también ha habido informes de ruptura espontánea del bazo que informan de esplenomegalia, hematoma periesplénico y/o colecciones de líquido como hallazgos ecográficos comunes.9 La ausencia de masas anexiales y la HCG negativa hicieron que las etiologías ectópicas o de otros anexos parecieran poco probables. El diámetro normal de la aorta hacía improbable la rotura aórtica abdominal intraperitoneal. Otras patologías uterinas se consideraron poco probables dado el tamaño groseramente normal del útero y el hecho de que éstas son típicamente complicaciones de embarazos posteriores. Por último, la formación de coágulos localizados y extensos en el epigastrio y en el cuadrante superior izquierdo sugería fuertemente una rotura de la ASA. Se podría considerar la realización de análisis adicionales con modalidades de color y Doppler para casos similares, pero no se realizaron en este caso. El diagnóstico preliminar realizado mediante un protocolo modificado de ecografía rápida en shock10 en pacientes con inestabilidad hemodinámica se correlaciona fuertemente con los diagnósticos finales,11 lo que sugiere que la ecografía tiene potencial para guiar el enfoque terapéutico de primera línea, como hizo en este caso.
CONCLUSIÓN
Informamos de un paciente que se presentó con quejas inespecíficas e hipotensión indiferenciada en el que la ecografía a pie de cama ayudó a alterar drásticamente el diferencial. La identificación temprana del raro diagnóstico de aneurisma de la arteria esplénica condujo a una rápida intervención y a un resultado más favorable para el paciente. Este caso ilustra aún más la utilidad de la ecografía a pie de cama en la evaluación de pacientes críticos, específicamente en el shock indiferenciado. Sugerimos una evaluación ecográfica rápida pero sistemática para ayudar a determinar la etiología del hemoperitoneo no traumático que causa el shock. La ausencia de signos ecográficos de otras etiologías, combinada con el hallazgo de una extensa formación de coágulos en el epigastrio y el cuadrante superior izquierdo, puede sugerir la rotura de un aneurisma de la arteria esplénica en una fase más temprana del curso del paciente, lo que acelera el diagnóstico y el tratamiento y puede mejorar el resultado.
Footnotes
Editor de la sección: Rick A. McPheeters, DO
Texto completo disponible a través de acceso abierto en http://escholarship.org/uc/uciem_westjem
Dirección para correspondencia: Joseph Minardi, MD, West Virginia University, Department of Emergency Medicine, RCBHSC PO Box 9149, Morgantown, WV 26506. Correo electrónico: [email protected]. 9 / 2015; 16:762 – 765
Historia de presentación: Revisión recibida el 12 de marzo de 2015; Enviado el 6 de junio de 2015; Aceptado el 24 de julio de 2015
Conflictos de intereses: Por el acuerdo de presentación de artículos de WestJEM, todos los autores están obligados a revelar todas las afiliaciones, fuentes de financiación y relaciones financieras o de gestión que podrían ser percibidas como posibles fuentes de sesgo. Los autores no revelaron ninguna.
1. Powers RD, Guertler AT. Dolor abdominal en urgencias: estabilidad y cambio en 20 años. Am J Emerg Med. 1995;13(3):301.
2. Berceli SA. Aneurismas de la arteria hepática y esplénica. Semin Vasc Surg. 2005;18:196-201.
3. Abdulrahman A, Shabkah A, Hassanain M, et al. Ruptured spontaneous splenic artery aneurysm: Un informe de caso y revisión de la literatura. Int J Surg Case Rep. 2014;5(10):754-757.
4. Jackson HT, Diaconu SC, Maluso PJ, et al. Ruptura de aneurismas de la arteria esplénica y uso de un protocolo FAST adaptado en mujeres en edad reproductiva con colapso hemodinámico: una serie de casos. Informes de casos en medicina de emergencia. 2014.
5. Groussolles M, Merveille M, Alacoque X, et al. Ruptura de un aneurisma de la arteria esplénica en el primer trimestre del embarazo. JEM. 2011;41(1):e13-e16.
6. Heitkamp A, Dickhoff C, Nederhoed J, et al. Salvado de un vuelo fatal: Un aneurisma de la arteria esplénica roto en una mujer embarazada. Int J Surg Case Rep. 2015(8):32-34.
7. Lucey BC, Varghese JC, Anderson SW, et al. Hemoperitoneo espontáneo: un lío sangriento. Emerg Radiol. 2007;14(2):65-75.
8. Barrett JM, van Hooydonk JE, Boehm FH. Pregnancy-related rupture of arterial aneurysms. Obstetrical and Gynecological Survey. 1982;37(9):557-566.
9. Gedik E, Girgin S, Aldemir M, et al. Non-traumatic splenic rupture: report of seven cases and review of the literature. World J Gastroenterol. 2008;14(43):6711-6.
10. Perera P, Mailhot T, Riley D, et al. El examen RUSH: La ecografía rápida en SHock en la evaluación de los enfermos críticos. Emerg Med Clin North Am. 2010;28(1):29-56.
11. Volpicelli G1, Lamorte A, Tullio M, et al. Point-of-care multiorgan ultrasonography for the evaluation of undifferentiated hypotension in the emergency department. Intensive Care Med. 2013;39(7):1290-8.