La sosirea la departamentul de urgență, trebuie urmate cu atenție aceleași protocoale de transfer și manipulare a pacientului. Triajul pacientului la sosire este o parte integrantă a evaluării inițiale, în special într-o situație cu victime multiple. Traumatismele craniene pot fi clasificate în funcție de scorul GCS ca fiind minore (scor GCS ≥14), moderate (scor GCS ≤13 și ≥9) și grave (scor GCS ≤8). Toți pacienții cu traumatisme craniene grave ar trebui să ajungă în serviciul de urgență intubați și ventilați. Dacă un pacient cu un traumatism cranian sever sau moderat ajunge cu căile respiratorii neprotejate, instituiți măsuri imediate pentru transferul în zona de resuscitare. Un pacient a cărui stare se deteriorează ar trebui, de asemenea, să primească îngrijiri în zona de resuscitare.
Protocoalele ATLS ar trebui să fie urmate ca pentru orice pacient cu traumatisme. Trebuie instituit sau continuat managementul căilor aeriene și susținerea respirației cu protejarea întregii coloane vertebrale. Menținerea unei TA medii adecvate pentru a susține o PPC adecvată este, de asemenea, importantă. Nu s-a ajuns la un consens cu privire la tipul de lichide care ar trebui administrate acestor pacienți, dar majoritatea profesioniștilor din domeniul sănătății administrează inițial coloizi.
Examinarea unui pacient cu un traumatism cranian trebuie să fie la fel de amănunțită ca pentru orice alt pacient și trebuie să ia în considerare starea clinică a pacientului și aspectele particulare ale accidentului. Căutați în special caracteristicile care indică o fractură a bazei craniului, după cum urmează:
-
Ochi de raton
-
Semnul de bătaie (după 8-12 h)
-
CSF rinoree sau otorree
-
Hemotympanum
Cu fracturi faciale, auscultați carotidele pentru zgomot, indicând o posibilă disecție carotidiană.
Ar trebui să urmeze un examen neurologic complet. Căutați în special următoarele:
-
Acuitatea vizuală la un pacient în stare de alertă
-
Reflexe ușoareupilare, atât directe, cât și consensuale
-
Dezlipire de retină sau hemoragii sau papilodem
-
Sensibilitate spinală și, dacă pacientul este cooperant, mișcările membrelor
-
Slăbiciuni motorii, dacă este posibil, și deficite senzoriale grosiere
-
Reflexe, răspuns plantar
Nu uitați să reevaluați pacienții la intervale frecvente, deoarece starea lor neurologică se poate schimba rapid.
Traumatisme craniene minore
După realizarea anamnezei și a examinării inițiale a pacienților cu traumatisme craniene minore (de exemplu, scor GCS ≥14), evaluați dacă este indicată o radiografie craniană. Indicațiile pentru radiografia craniană sunt următoarele:
-
Historie de pierdere a cunoștinței sau amnezie
-
Lacerație a scalpului (până la os sau > 5 cm)
-
Mecanism violent de rănire
.
-
Cefalee persistentă și/sau vărsături
-
Leziuni maxilo-faciale semnificative
Dacă rezultatele radiografice nu sunt remarcabile, pacientul poate fi externat acasă cu instrucțiuni privind traumatismele craniene. Cu toate acestea, pacientul trebuie să fie internat dacă apar dificultăți în evaluare, ca în cazul următor:
-
Posibil consum de droguri sau alcool
-
Epilepsie
-
Tentativă de suicid
-
Afecțiuni neurologice preexistente (de ex, boala Parkinson, boala Alzheimer)
-
Pacient tratat cu warfarină sau care are tulburări de coagulare
.Fără un adult responsabil care să supravegheze
Careva incertitudini în diagnostic
Dacă x-filmul cu raze X relevă leziuni ale SNC, așa cum se arată în imaginile de mai jos, internați pacientul în spital și, în mod ideal, solicitați efectuarea unei tomografii computerizate a capului.
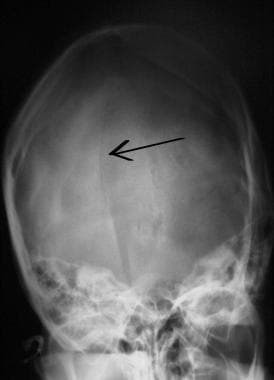 Evaluarea inițială și managementul leziunilor SNC. Fractura craniană occipitală liniară (săgeată).
Evaluarea inițială și managementul leziunilor SNC. Fractura craniană occipitală liniară (săgeată). 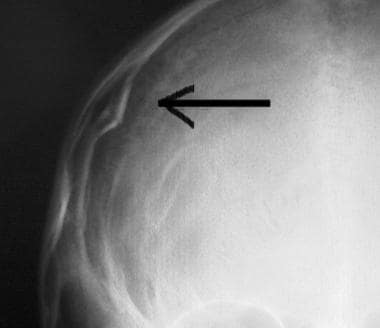 Evaluarea inițială și managementul leziunilor SNC. Fractură craniană deprimată (săgeată).
Evaluarea inițială și managementul leziunilor SNC. Fractură craniană deprimată (săgeată). 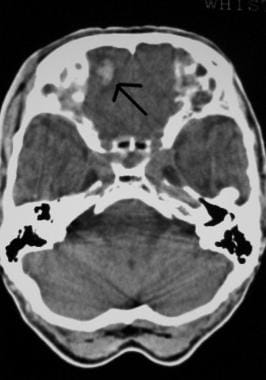 Evaluarea inițială și managementul leziunilor SNC. Contuzii frontale pe imaginea tomografiei computerizate a capului (săgeată).
Evaluarea inițială și managementul leziunilor SNC. Contuzii frontale pe imaginea tomografiei computerizate a capului (săgeată). Probabilitatea unei patologii intracraniene după un traumatism cranian crește considerabil odată cu afectarea stării de conștiență și cu prezența unei fracturi craniene. A se vedea imaginea de mai jos.
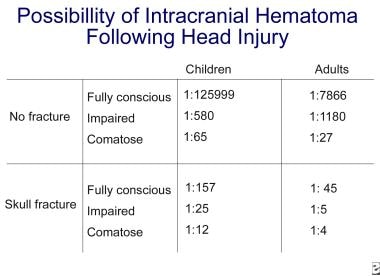 Evaluarea inițială și managementul leziunilor SNC. Probabilitatea unui hematom intracranian în urma unui traumatism cranian.
Evaluarea inițială și managementul leziunilor SNC. Probabilitatea unui hematom intracranian în urma unui traumatism cranian. Traumatisme craniene moderate
Toți pacienții cu traumatisme craniene moderate (scor GCS ≤13 și ≥9) trebuie să fie supuși unei tomografii computerizate a capului și trebuie să fie internați în spital. În cazul în care rezultatele tomografiei computerizate evidențiază leziuni ale SNC, este imperativă trimiterea la unitatea de neurochirurgie. În cazul în care rezultatele tomografiei computerizate nu prezintă semne particulare, pacientul trebuie să fie internat pentru observație. Un pacient cu un traumatism cranian moderat și cu rezultate normale la tomografia computerizată ar trebui să se amelioreze în câteva ore de la internare. Dacă nu se observă nicio ameliorare, tomografia computerizată trebuie repetată.
Când se internează pacienți cu traumatisme craniene minore sau moderate fără patologie intracraniană, se aplică următoarele orientări:
-
Observațiile neurologice trebuie efectuate la fiecare 2 ore. Pacientul nu trebuie să ia nimic pe gură până când este în stare de alertă.
-
Începeți administrarea intravenoasă de soluție de clorură de sodiu 0,9% (plus 20 mmol de clorură de potasiu dacă pacientul vomită).
-
Se pot prescrie analgezice ușoare (de exemplu, paracetamol, fosfat de codeină) și antiemetice, dacă este necesar. Evitați fenotiazinele, deoarece acestea pot scădea pragul crizelor.
Traumatisme craniene severe
După stabilizare, pacienții cu traumatisme craniene severe (scor GCS ≤8) trebuie să fie supuși unei tomografii computerizate a capului. Trimiterea la neurochirurgie este imperativă pentru gestionarea patologiei intracraniene și a PIC. Luați măsuri imediate pentru a reduce PIC. Dacă rezultatele tomografiei computerizate indică leziuni cerebrale difuze și/sau patologie intracraniană, se pot lua măsuri simple pentru a scădea PIC până la transferul la unitatea neurochirurgicală, după cum urmează :
-
Capul trebuie să fie ridicat (30-45°). Păstrați gâtul drept și evitați constricția returului venos.
-
Mențineți normovolemia și TA normală (TA medie >90 mm Hg).
-
Ventilați până la normocapnie și evitați hipocapnia (PCO2 >3,5 kPa).
-
Utilizați sedare ușoară și analgezie (de exemplu, fosfat de codeină la 30-60 mg IM q4h).
-
Considerați administrarea de manitol (1 g/kg IV imediat), dar contactați mai întâi registratorul de neurochirurgie.
Tratament chirurgical de urgență
Tratamentul chirurgical de urgență în departamentul de urgență nu ar trebui să fie necesar în zonele cu îngrijire neurochirurgicală bine stabilită. Cu toate acestea, în cazul în care îngrijirea neurochirurgicală imediată nu este disponibilă, efectuarea de freze exploratorii poate fi necesară. Este puțin probabil ca facilitățile de scanare CT să fie disponibile; prin urmare, perspicacitatea clinică este foarte importantă în aceste circumstanțe. Găurile de burghiu se fac în primul rând în scopuri diagnostice, deoarece majoritatea hematoamelor acute sunt prea închegate pentru a fi îndepărtate prin gaură, iar cel mai frecvent hematom intracranian este subdural și nu extradural. Cu toate acestea, realizarea unor găuri de burghiu poate ajuta la obținerea unei decompresii modeste și, în mod ideal, medicul ar trebui să fie pregătit să treacă la o craniotomie traumatică completă. În orice caz, o astfel de procedură nu ar trebui întreprinsă decât dacă a fost autorizată de unitatea neurochirurgicală de trimitere.
Criteriile pentru efectuarea de burgheri exploratorii sunt următoarele:
-
Nu sunt disponibile imediat facilități de tomografie computerizată.
-
Nu este disponibil imediat un centru de trimitere neurochirurgical.
-
Pacientul se deteriorează rapid, cu o singură pupilă fixă și dilatată, iar pacientul nu răspunde la manitol.
-
Pacientul este pe moarte din cauza herniei trunchiului cerebral.
Puneți orificii de freză de-a lungul liniei posibile a unei craniotomii traumatice și pe partea pupilei care se dilată sau a pupilei care s-a dilatat prima (dacă se cunoaște). Începeți chiar în fața urechii (1-1,5 cm) și deasupra arcului zigomatic. Dacă nu se întâlnește niciun hematom, luați în considerare deschiderea durei dura, mai ales dacă o decolorare albăstruie sugerează un hematom subdural.
Leziuni ale coloanei vertebrale
Marea majoritate (>70% la adulți și >60% la copii) a leziunilor coloanei vertebrale implică coloana cervicală, cea mai mobilă parte a coloanei vertebrale. La copii, coloana cervicală superioară (între C2 și occiput) este mai frecvent rănită, în timp ce la adulți, coloana cervicală medie-inferioară este cea mai frecventă victimă. Din cauza probabilității de leziune a coloanei vertebrale, orice pacient care suferă un traumatism trebuie tratat ca având o potențială leziune a coloanei vertebrale până când dovezile radiografice și clinice indică contrariul. Este adecvată imobilizarea imediată a coloanei cervicale în gulerul corespunzător și imobilizarea imediată a restului coloanei vertebrale pe o placă vertebrală.
Imagistica coloanei vertebrale trebuie să includă cel puțin radiografii simple ale coloanei cervicale (anteroposterior și lateral, o vedere în cuier și cu joncțiunea C7-T1 vizibilă). Atunci când o leziune a coloanei vertebrale este puternic sugerată, adică din cauza modului de leziune sau din cauza constatărilor indicative de pe filmul radiografic, ar trebui efectuată în continuare o tomografie computerizată a coloanei vertebrale.
Management
La sosirea la serviciul de urgență, pacientul ar fi trebuit să fi fost așezat pe o placă vertebrală de protecție. Examinarea și evaluarea clinică completă trebuie să urmeze stabilizării inițiale. Atenție la extensia gâtului dacă este necesară intubarea. Verificați treptele palpabile pe întreaga coloană vertebrală în timpul examinării secundare. Verificați dacă există semne clinice de leziune medulară. Nu uitați de vezica urinară (poate fi necesară cateterizarea). Fiți atenți la posibilitatea șocului spinal, adică hipotensiunea datorată pierderii tonusului simpatic care este asociat cu bradicardia. Administrarea de lichide pentru a corecta dezechilibrele, cu sau fără adaos de agenți presori, este necesară pentru a menține o presiune arterială medie mai mare de 90 mm Hg (dopamina este agentul de alegere), dar nu suprasolicitați, deoarece aceasta poate duce la insuficiență cardiacă. De asemenea, fiți conștienți de faptul că lipsa tahicardiei poate masca o adevărată pierdere de lichide.
Filmele radiografice laterale simple ale coloanei cervicale, așa cum se arată mai jos, ar trebui să fie cea mai mică dintre investigațiile efectuate. Examinați pentru aliniere, umflături ale țesuturilor moi, trepte sau fracturi. Dacă sunt prezente dovezi clinice sau radiologice ale unei leziuni ale coloanei vertebrale, managementul imediat al pacientului, după stabilizare, include analgezie, imagistică completă și consultarea chirurgilor coloanei vertebrale.
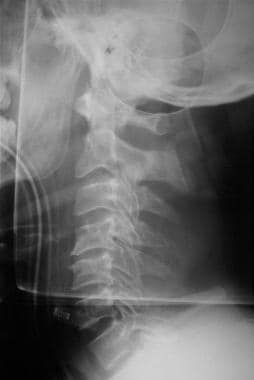 Evaluarea inițială și managementul leziunilor SNC. Film radiografic lateral al coloanei vertebrale.
Evaluarea inițială și managementul leziunilor SNC. Film radiografic lateral al coloanei vertebrale. Absența dovezilor radiologice care să confirme o leziune a coloanei vertebrale nu ar trebui să conducă la o relaxare a precauțiilor până când pacientul nu este suficient de lucid și cooperant pentru a mișca toate membrele și a raporta orice zonă de sensibilitate excesivă. Leziunile măduvei spinării fără anomalii radiografice (adică SCIWORA) apar în aproximativ 2-4% din leziunile coloanei vertebrale.
Tipuri comune de leziuni
-
Dislocarea atloanto-occipitală: Acestea sunt aproape în mod universal fatale, dar recunoașterea și stabilizarea promptă pot fi foarte importante.
-
Fracturi de atlas: În funcție de tip, majoritatea sunt tratate conservator.
-
Fracturi ale axei: Acestea sunt dificil de tratat din cauza ratelor ridicate de neuniune, dar majoritatea necesită o anumită formă de fixare internă.
-
Leziuni C3-T1: Reducerea precoce și alinierea sunt importante. Decompresia măduvei spinării este recomandată pentru pacienții cu leziuni incomplete.
Utilizarea steroizilor în leziunile măduvei spinării (metilprednisolon)
Studiile National Acute Spinal Cord Injury Studies (NASCIS) I și II publicate în anii 1990 au demonstrat un beneficiu semnificativ în administrarea de doze mari de metilprednisolon la timp după o leziune a măduvei spinării (în decurs de 8 h). Doza este de 30 mg/kg IV în 15 minute, urmată de 5,4 mg/kg/h prin perfuzie intravenoasă continuă timp de 24 de ore.
Studiile NASCIS I și II au primit critici semnificative atât în ceea ce privește designul lor, cât și posibilul raport beneficiu/risc. Majoritatea experților și autorităților în domeniul leziunilor spinale nu ar recomanda utilizarea de rutină a steroizilor în leziunile medulare. Dovezile recente din studiul CRASH în cazul traumatismelor craniene au întărit și mai mult acest punct de vedere. Cu toate acestea, managementul leziunilor coloanei vertebrale ar trebui să fie întotdeauna ghidat de orientările locale.
Steroizii nu sunt recomandați de rutină pentru pacienții cu traumatisme craniene grave. Entuziasmul inițial din anii 1960, generat de rezultatele pozitive ale studiilor de laborator, nu s-a tradus niciodată printr-o îmbunătățire semnificativă a rezultatelor. În consecință, ghidurile nu recomandă utilizarea steroizilor la pacienții cu traumatisme craniene grave. Cu toate acestea, validitatea dovezilor utilizate pentru a ajunge la aceste concluzii a fost pusă sub semnul întrebării, iar utilizarea corticosteroizilor în toate gradele de gravitate ale traumatismelor craniene a fost recent explorată în cadrul unui studiu internațional de amploare, randomizat (de exemplu, studiul CRASH) susținut de Consiliul de Cercetare Medicală. Acest studiu a fost întrerupt cu 6 luni mai devreme, deoarece nu s-a observat niciun beneficiu specific la pacienții care au primit steroizi, în timp ce s-a observat o ușoară creștere a comorbidității.
Înlocuirea fluidelor
Înlocuirea intravenoasă a fluidelor este o parte integrantă în procesul de resuscitare. Vârsta pacientului și prezența altor leziuni care pot duce la hipovolemie severă, cum ar fi leziunile vasculare, hemoragiile intraabdominale sau fracturile pelviene, sunt de o importanță vitală. De asemenea, trebuie să se acorde o atenție deosebită în prezența unei leziuni spinale severe (paraplegie sau tetraplegie), care poate duce la un șoc spinal din cauza lipsei de flux simpatic. Aceasta poate dura 8-12 ore și se manifestă prin hipotensiune arterială severă care nu este asociată cu tahicardie, transpirație sau vasoconstricție periferică. Încercarea de a susține tensiunea arterială cu volume mari de lichide poate duce la probleme semnificative atunci când șocul spinal se retrage și tonusul simpatic revine. Sarcina excesivă de lichide poate duce la insuficiență cardiacă și, în cazul leziunilor cerebrale, poate agrava edemul cerebral.
Nu există dovezi cu privire la cel mai bun lichid de substituție pentru pacienții cu leziuni cerebrale. Ghidurile publicate nu susțin niciun fluid specific, dar soluțiile cristaloide izotonice (de exemplu, clorura de sodiu) sunt în general recomandate. Soluțiile hipotone (de exemplu, Lactat Ringers sau dextroză/salină) ar trebui totuși evitate, cu excepția copiilor, la care dextroza/salina este utilizată în mod obișnuit. În cazurile de hipovolemie severă datorată unui traumatism, nu este contraindicată înlocuirea rapidă a volumului cu coloizi sau albumină umană. În general, resuscitarea fluidelor trebuie să fie ghidată de traumatismul coexistent și să urmărească menținerea pacientului cu traumatism cerebral într-o stare euvolemică. Conceptul de „secare a pacienților” este considerat învechit. O astfel de abordare poate compromite fluxul sanguin cerebral și poate afecta negativ rezultatul.
Există o controversă continuă cu privire la valoarea administrării precoce a manitolului în cazul suspiciunii de traumatism cranio-cerebral. Percepția inițială conform căreia manitolul acționează prin „deshidratarea” creierului și, astfel, prin reducerea presiunii intracraniene (PIC) a fost infirmată și acum se știe că principalul său efect este reologic. Prin scăderea vâscozității sângelui, manitolul crește fluxul sanguin cerebral, ceea ce duce la vasoconstricția reactivă parțială a arteriolelor și la reducerea PIC. Chiar și atunci când nu se obține o reducere semnificativă a PIC, manitolul poate crește fluxul sanguin cerebral cu aproape 30%. Mai mult, momentul și ritmul de administrare a manitolului, precum și indicațiile specifice pentru administrarea acestuia nu au fost niciodată supuse unui studiu randomizat.
În Statele Unite, toți pacienții cu traumatism cranian sever cu semne pupilare anormale primesc în mod obișnuit 100 ml de manitol 20% la sosirea în departamentul de urgență. În mod tradițional, majoritatea neurochirurgilor din Regatul Unit ar recomanda administrarea a 1 g/kg de manitol 20% sub formă de perfuzie în bolus. Ghidurile publicate indică, de asemenea, că osmolalitatea plasmatică trebuie menținută la mai puțin de 320 mOsm. În situația acută, acest lucru reprezintă o preocupare mai puțin importantă, dar ar trebui să fie întotdeauna ținut în vedere, deoarece, ocazional, acești pacienți rămân în zona de resuscitare pentru perioade lungi de timp. Dacă se administrează manitol unui pacient, acesta trebuie să fie cateterizat.
Este probabil, totuși, că sunt necesare de fapt doze mult mai mari decât cele recomandate mai sus. Dovezile recente din 2 studii randomizate ale aceluiași grup au demonstrat rate de recuperare semnificativ îmbunătățite ale pacienților cu traumatisme craniene severe care au primit la sosire și înainte de scanarea CT o perfuzie inițială în bolus de manitol 20% la 0,6-0,7 g/kg. După ce tomografia computerizată a confirmat prezența unui hematom subdural acut sau a unor contuzii intracerebrale, acei pacienți care aveau pupilele normale au primit încă 0,6-0,7 g/kg, în timp ce cei cu pupile inegale au primit încă 1-1,4 g/kg. La ambele grupuri de pacienți, administrarea concomitentă de soluție salină a fost utilizată pentru a corecta efectul diuretic al manitolului și pentru a menține euvolemia. Deși nu toate întrebările au fost rezolvate de aceste studii, ele susțin utilizarea precoce și agresivă a manitolului la pacienții cu leziuni cerebrale.
Soluțiile hipertonice au câștigat recent popularitate în tratamentul pacienților cu traumatisme. Există unele dovezi că soluția salină hipertonică poate fi utilizată ca alternativă la manitol, în special la copii. S-a demonstrat că perfuziile de soluție de clorură de sodiu 3% reduc PIC și îmbunătățesc rezultatele la copii, dar nu și la adulți. Într-o meta-analiză recentă a 5 studii clinice randomizate, soluțiile hipertonice de sodiu s-au dovedit a fi mai eficiente decât manitolul în controlul episoadelor de PIC ridicată. În prezent, nu sunt disponibile dovezi care să susțină un rezultat clinic mai bun și este justificat un studiu randomizat de mare amploare.
Terapie cu anticonvulsivante
De asemenea, anticonvulsivantele nu sunt recomandate de rutină la pacienții cu leziuni cerebrale care nu au convulsii. Activitatea convulsivă imediată (la impact) este frecvent raportată, în special la copii. Aceasta poate dura de la câteva secunde până la un minut și nu este considerată epilepsie adevărată. În prezent, se crede că este vorba de o scurtă decerebrare funcțională care rezultă din pierderea inhibiției corticale. Faza de recuperare este de obicei scurtă și riscul de crize ulterioare nu este crescut. Nu sunt indicate anticonvulsivante în acest caz.
Certe tipuri de traumatisme craniene severe pot duce la un risc crescut (>60%) de epilepsie precoce (primele 7 d), după cum urmează:
-
Subdurală acută
-
Leziuni penetrante
-
Contuzii corticale
.
-
Istoric de abuz semnificativ de alcool
-
Epilepsie în primele 24 de ore
La acești pacienți, studiile randomizate de control au demonstrat beneficiul administrării profilactice de anticonvulsivante (fenitoină sau carbamazepină) timp de 1 săptămână. După această perioadă, dacă nu au mai apărut alte crize, anticonvulsivantele trebuie reduse treptat, deoarece nu există niciun avantaj semnificativ dacă se continuă și nu se previne epilepsia tardivă.
Dacă pacientul are convulsii la sosire sau imediat după sosire, anticonvulsivantele trebuie administrate după ce s-a obținut un control imediat cu diazepam sau lorazepam (de preferință). O meta-analiză recentă a 47 de studii controlate privind prevenirea convulsiilor a susținut utilizarea fenitoinei ca agent de elecție în cazul traumatismelor cranio-cerebrale. De asemenea, este foarte important să realizăm că convulsiile compromit în mod negativ oxigenarea oricărui pacient cu traumatism cranian sever. Prin urmare, susținerea imediată a căilor respiratorii și controlul precoce sunt imperative.
Este crucială obținerea și menținerea unor niveluri plasmatice adecvate de anticonvulsivante la un pacient cu traumatism cranio-cerebral. Pentru fenitoină, se recomandă o doză de încărcare intravenoasă de 18 mg/kg pentru adulți și 20 mg/kg pentru copii. Se recomandă administrarea lentă (timp de 30 min), de preferință cu o pompă intravenoasă. Cu toate acestea, este, de asemenea, important de reținut că, după ce controlul crizelor a fost obținut macroscopic, o stare postictală neobișnuit de prelungită poate fi, de fapt, crize slab controlate (adică status epilepticus). Dacă s-au administrat anticonvulsivante adecvate (în mod ideal, dacă electroencefalografia a exclus statusul epileptic), atunci trebuie explorate alte cauze.
Hiperoxia și leziunile cerebrale
Câteva dovezi emergente indică faptul că aplicarea timpurie a unor concentrații ridicate de oxigen inspirat poate fi benefică în leziunile cerebrale la adulți. Gestionarea traumatismelor craniene grave cu un accent mai mare pe monitorizarea oxigenului din țesutul cerebral a demonstrat, de asemenea, unele rezultate încurajatoare, care pot avea aceeași bază fiziologică.
 Evaluarea inițială și managementul leziunilor SNC. Fractura craniană occipitală liniară (săgeată).
Evaluarea inițială și managementul leziunilor SNC. Fractura craniană occipitală liniară (săgeată).  Evaluarea inițială și managementul leziunilor SNC. Fractură craniană deprimată (săgeată).
Evaluarea inițială și managementul leziunilor SNC. Fractură craniană deprimată (săgeată).  Evaluarea inițială și managementul leziunilor SNC. Contuzii frontale pe imaginea tomografiei computerizate a capului (săgeată).
Evaluarea inițială și managementul leziunilor SNC. Contuzii frontale pe imaginea tomografiei computerizate a capului (săgeată).  Evaluarea inițială și managementul leziunilor SNC. Probabilitatea unui hematom intracranian în urma unui traumatism cranian.
Evaluarea inițială și managementul leziunilor SNC. Probabilitatea unui hematom intracranian în urma unui traumatism cranian.  Evaluarea inițială și managementul leziunilor SNC. Film radiografic lateral al coloanei vertebrale.
Evaluarea inițială și managementul leziunilor SNC. Film radiografic lateral al coloanei vertebrale.