Computerized Dynamic Posturography (CDP) on hyvin dokumentoitu kliinisessä ja tieteellisessä kirjallisuudessa objektiivisena menetelmänä, jolla voidaan erottaa toisistaan sensoriset, motoriset ja keskeiset adaptiiviset toiminnalliset tasapainohäiriöt. Koska tasapaino on useiden vuorovaikutuksessa olevien osatekijöiden muodostaman erittäin mukautuvan järjestelmän toiminnallinen ilmentymä, CDP:n antamat tiedot toiminnallisista häiriöistä täydentävät tasapainohäiriöpotilaiden perinteisiä diagnostisia lähestymistapoja (ENG, pyörivä tuoli, magneettikuvaus jne.), joissa keskitytään yksittäisiin, eristettyihin anatomisiin osatekijöihin.
Arviolta 50 prosentilla potilaista, joilla on krooninen tasapainohäiriö, erityisesti iäkkäillä, ei ole yksittäistä paikallista syytä, ja perinteiset diagnostiset testit ovat epäselviä. Näillä monitahoisilla potilailla CDP:n antamat spesifiset häiriötiedot vähentävät epäselvyyksiä ja ovat ainoa objektiivinen tieto, jonka perusteella voidaan valita parempiin tuloksiin johtavat hoitopolut.
CDP käsittää kolme toiminnallista testiprotokollaa. Sensory Organization Test (SOT) -testi on suunniteltu tutkimaan, kuinka hyvin potilas käyttää vestibulaarisen, visuaalisen ja proprioseptisen järjestelmän tietoja tasapainon hallintaan. Motorisen kontrollin testillä (MCT) arvioidaan potilaan motoristen automaattisten refleksireaktioiden tehokkuutta tasapainon palauttamisessa äkillisten, odottamattomien eteen- ja taaksepäin suuntautuvien tukipinnan häiriöiden jälkeen. Sopeutumistestissä (ADT) arvioidaan potilaan kykyä sopeutua odottamattomiin tukipinnan epätasaisuuksiin varpaat ylös- ja varpaat alaspäin -kierrosten avulla. Kunkin testiprotokollan tulokset esitetään yhteenvetona helposti tulkittavissa kuvaajissa, joissa potilaan tuloksia verrataan ikäkorjattuihin normiarvoihin. Koska aistien, automaattisen motoriikan ja keskeisten sopeutumisvaikeuksien välillä voi olla vuorovaikutusta, sekä aistien että motoriikan testiprotokollat on suoritettava, jotta tasapainon eri häiriöt voidaan erottaa toisistaan tarkasti.
CDP:n vammatietoja käytetään yhdessä potilaan anamneesista, fyysisestä tutkimuksesta ja muista diagnostisista testeistä saatujen tulosten ja löydösten kanssa, jotta voidaan asettaa hoitoa varten tärkeysjärjestykseen ne erityiset vammat, joilla on suurin haitallinen vaikutus toimintaan ja jotka todennäköisimmin reagoivat hoitoon. Kun anamneesi, fyysinen tutkimus ja muut testitulokset eivät ole yksiselitteisiä, hoitopäätökset voidaan tehdä pelkästään CDP-tietojen perusteella. On tärkeää, että kun kliiniset tulokset ja löydökset ovat ristiriidassa kliinisen kuvauksen tai anamneesin kanssa, CDP voi varoittaa lääkäriä ongelmista, kuten muutoin epäilemättömistä patologioista ja/tai potilaan tiedostamattomista tai tarkoituksellisista yrityksistä liioitella oireita.
Seuraavat tapaukset havainnollistavat CDP:n osuutta kokonaisvaltaisessa tasapainon arvioinnissa ja tehokkaassa hoidon suunnittelussa.
TAPAUS YKSI:
Tämä 35-vuotias nainen, jonka päävaivana oli kuukauden kestänyt ”häiritseväksi” kuvattu huimaus, on tyypillinen esimerkki tapauksesta, jossa anamneesi, lääkärintarkastus ja muut diagnostiset testit eivät ole yksiselitteisiä eivätkä anna viitteitä lopputulokseen johtavasta polusta. Hän kiistää todellisen huimauksen, asento-oireet tai tasapainottomuuden tunteen. Hän kuvailee huimauksen tunnetta ja ajoittaista pahoinvointia erityisesti autolla ajamisen jälkeen. Antiverttiä ja valiumia määrättiin ilman vaikutusta. Audiogrammi osoitti normaalia kuuloa molemmin puolin. Fyysinen tutkimus korva- ja korvalääkärin vastaanotolla osoitti normaaleja tasapainotestejä (Rhomberg ja Hallpike). Videonystagmografian tulokset olivat normaaleissa rajoissa kaloristen, okulomotoristen, asento- ja asentotestien osalta. CDP-tulokset on esitetty alla: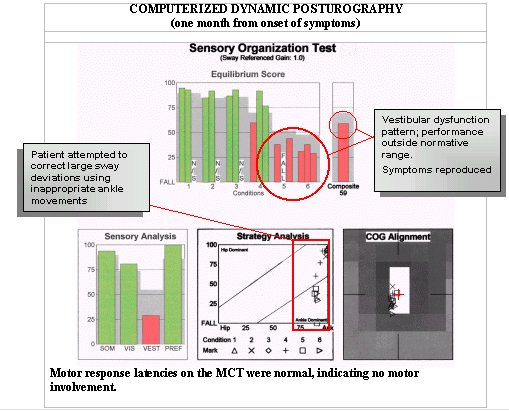
Vaikka luudutuspaikkatutkimukset osoittivat tässä tapauksessa normaalia kuulo- ja vestibulaaritoimintaa, CDP-tiedot viittaavat vestibulaariseen vajaatoimintaan, mikä viittaa siihen, että potilas ei joko saa tietoa perifeeriseltä vestibulaariselta systeemiltä tai että hän ei käytä tätä tietoa tehokkaasti asentovakauden ylläpitämiseen ja että nilkkanivelen liikkeitä käytetään epätarkoituksenmukaisesti tasapainon palauttamiseksi. Normaalit videonystagmografian tulokset sulkevat yleensä pois perifeerisen vestibulaarijärjestelmän toimintahäiriön. CDP-tietojen perusteella potilas ohjattiin fysioterapiaan, ja hänelle laadittiin suunnitelma, jonka tavoitteena oli haastatella vestibulaarijärjestelmän toimintaa tarpeen mukaan ja tehostaa nilkan ja lonkan liikemallien käyttöä vaikeutuvilla harjoitteilla. PT:n tavoitteena oli saavuttaa vakaampi tasapaino ja lievittää subjektiivisia oireita.
Monien PT-istuntojen jälkeen, joita täydennettiin yksilöllisellä kotiharjoitusohjelmalla, potilas arvioitiin uudelleen CDP:llä, ja tulokset esitetään alla. Tämän arvioinnin aikaan potilas ei ilmoittanut, että huimaus- tai pyörrytysoireet olisivat palanneet, ja CDP-tulokset osoittivat tasapainon toiminnallisen hallinnan olevan normaalin rajoissa.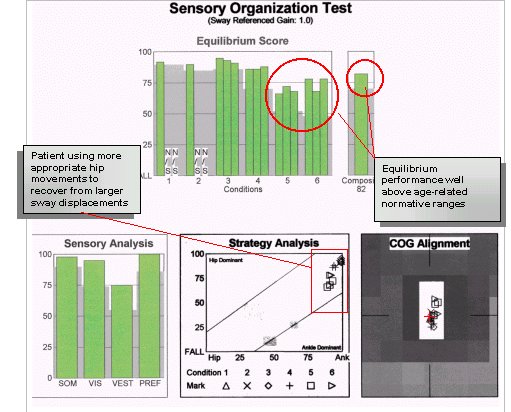
TAPAUS KAKSI:
Tämä 75-vuotias mies, jolla oli valituksia ajoittaisesta huimauksesta ja epävakaudesta, on esimerkki iäkkäästä henkilöstä, jolla muut kliiniset löydökset eivät viittaa potilaan oireidensa ja valitustensa hoitopolkuun. Potilas kiisti todellisen huimauksen oireet ja oli eniten huolissaan etenevästä epävakaudesta, joka haittasi hänen lasketteluaan. Puhdasääniaudiogrammi osoitti symmetristä lievää korkeataajuista sensorineuraalista kuulonalenemaa, jossa puheen erottelukyky on molemmin puolin hyvä. ENG-tulokset olivat normaaleissa rajoissa kaloristen, okulomotoristen, asento- ja asentotestien osalta. CDP-tulokset osoittivat seuraavaa: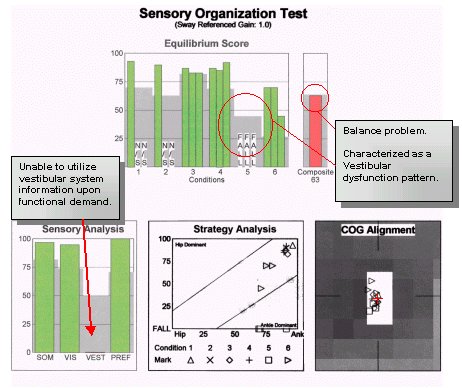
Tässä tapauksessa perinteiset kuulo- ja vestibulaaritestit osoittivat, että perifeerisen järjestelmän toiminta oli potilaan iässä odotetulla alueella. Vaikka tavanomaisen luudutuspaikkatestauksen avulla voitiin sulkea pois merkittävät kuuloradan ongelmat, se ei antanut tietoa potilaan valituksen luonteesta eikä ehdottanut hoito-ohjelmaa toiminnan lisäämiseksi ja haittojen vähentämiseksi. Potilas on ”huippusuorittaja”, joka asetti suuria vaatimuksia tasapainotoiminnalleen. Vaikka tämä voi olla epätavallista hänen ikäiselleen potilaalle, se ei ole epätavallinen tilanne muille potilaille. CDP-tulokset paljastivat tasapaino-ongelman, joka ilmeni vestibulaarijärjestelmää voimakkaasti kuormittavissa toiminnoissa. Fyysisessä tutkimuksessa käytettyjen kvalitatiivisten mittausten lisäksi CDP oli ainoa objektiivinen mittari, jolla mitattiin potilaan visuaalisen ja proprioseptiikan käyttöä, ja se oli ainoa testi, joka ehdotti hoitosuunnitelmaa. Kun vakavat perifeeriset kuulo- ja tasapainojärjestelmän poikkeavuudet oli voitu tehokkaasti sulkea pois, potilaalle suunniteltiin hoitosuunnitelma, jolla pakotettiin hänet käyttämään tasapainojärjestelmää pyydettäessä.
Potilaalle opetettiin vestibulaarijärjestelmään kohdistuva kotiohjelma. Ohjelman päätyttyä potilas testattiin uudelleen CDP:llä, ja tulokset olivat seuraavat: 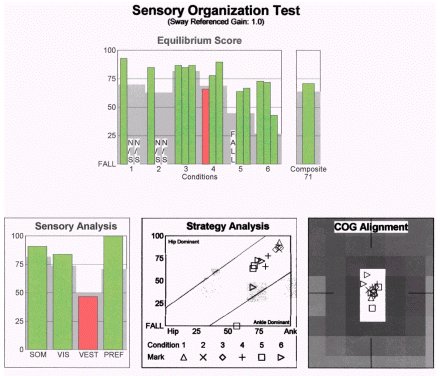
Huomaa, että vestibulaarinen kuvio SOT:ssa parani huomattavasti fysioterapiaintervention jälkeen, vaikka hienoinen vaje säilyi. Tämä viittaa siihen, että vestibulaarinen mekanismi antoi tietoa keskushermostolle, mutta tietoa ei käytetty tehokkaasti. Merkittävien poikkeavuuksien puuttuminen ENG:stä tukisi tätä käsitystä. Potilas pystyi parantamaan toimintaansa, kun häiriö oli mitattu ja ymmärretty paremmin. Jos SOT-tietoja ei olisi ollut saatavilla, lääkärillä ei olisi ollut tietoja hoitosuunnitelman laatimiseen.
Tämän herrasmiehen aktiivinen elämäntapa huomioon ottaen tavoitteena oli normaali vestibulaaritoiminta, ja kotiohjelmaa muokattiin sen mukaisesti lisäämällä tasapainohaasteiden intensiteettiä.
TAPAUS KOLME:
69-vuotias kirjastonhoitaja sai alun perin akuutin BPPV:n, ja häntä hoidettiin kanyylin uudelleenasennuksella. Asento-oireet korjaantuivat, mutta potilas valitti edelleen huimausta ja epätasapainoa.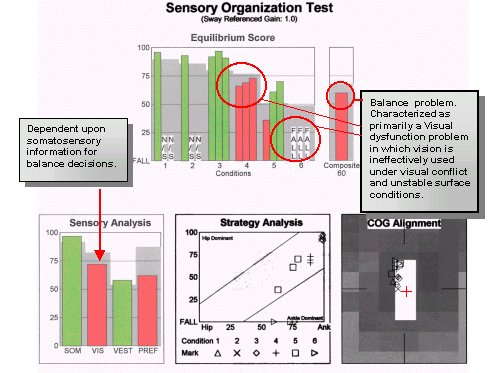
Testitulokset paljastivat taustalla olevan visuaalisen/vestibulaarisen toiminnallisen vajeen yhdessä BPPV:n asento-oireiden kanssa. Tuore väestötutkimus on osoittanut, että ongelmat näön käyttämisessä tasapainon ylläpitämiseen olivat yleisiä sen jälkeen, kun BPPV-potilaita oli hoidettu asentoharjoituksilla.
Tälle potilaalle hoito suunniteltiin siten, että se haastoi visuaalisen ja vestibulaarisen järjestelmän reagoimaan muuttuneissa somatosensorisissa tai tukipinnan ja visuaalisten konfliktitilanteiden olosuhteissa. Tällä kohdennetulla interventiolla saavutettiin seuraavat tulokset kolmessakymmenessä päivässä.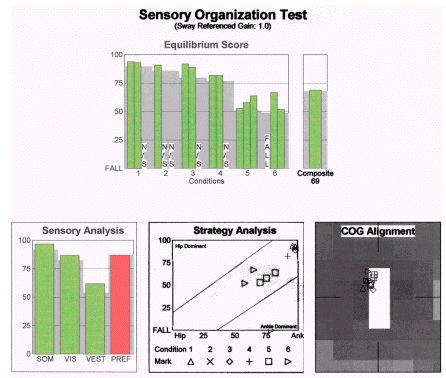
Huomaa, että tässä tapauksessa tavanomainen arviointi ja hoito olisivat todennäköisesti johtaneet siihen, että hoito olisi lopetettu kanavien uudelleenasennustoimenpiteen jälkeen. SOT osoitti kuitenkin, että tasapainoon liittyvän visuaalisen informaation käytössä oli jäännöshaittoja, joita ei korjattu repositiointimanöövereillä. Kun häiriö oli osoitettu ja ymmärretty paremmin, hoitosuunnitelma suunniteltiin uudelleen tehokkaammaksi ja kattavammaksi.
YHTEENVETO
Huimaus- tai tasapainohäiriöisten potilaiden kliiniseen arviointiin tulisi sisältyä sekä tavanomaisia luudutuspaikkatestejä että objektiivisia tasapainomittauksia. Kahdessa ensimmäisessä edellä tarkastellussa tapauksessa on tärkeää huomata, että potilaat lähetettiin itse. Oletettavasti nämä potilaat etsivät muutakin kuin diagnoosia; nämä potilaat etsivät ammattimaista arviointia ja hoitosuunnitelmaa tasapainohäiriön vaikutusten vähentämiseksi.
Klinikkalääkärin tehtävänä on tutkia ja sulkea pois tiettyihin kuulo-/vestibulaarisiin ratoihin ja rakenteisiin liittyvät ongelmat ja tutkia mahdollisia tehokkaita hoitokeinoja. Kattavan arvioinnin avulla kliinikko voi myös luoda perustason hoitosuunnitelman tulosten arviointia varten. Vaikka tasapaino- ja vestibulaarinen kuntoutus voivat olla tehokkaita ratkaisuja toimintakyvyn parantamiseksi ja haittojen vähentämiseksi, ohjelman on perustuttava objektiiviseen toiminnalliseen arviointiin.
1.Black F, Angel C, Pesznecker S, Gianna C. Yksilöllisten vestibulaarisen kuntoutuksen protokollien tulosanalyysi. The American Journal of Otology. 2000;21:543-551.
2.Black F. Computerized Dynamic Posturography Clinical Status in Neurotology. Current Opinion in Otolaryngology and Head and Neck Surgery. 2001;9:314-318.
3.Stewart M, Chen A, Wyatt R, et al. Cost-effectiveness of the diagnostic evaluation of vertigo. Laryngoscope. 1999;108:600-605.
4.Shepard N, Telian S. Practical Management of the Balance Disorder Patient. San Diego, CA: Singular Publishing Group, Inc; 1996.
5.Fife T, Baloh, RW. Tuntemattomasta syystä johtuva tasapainohäiriö iäkkäillä ihmisillä. Ann Neurol. 1993 1994;34:694-702.
6.Tinetti M, Doucette J, Claus E, Marottoli R. Vakavien vammojen riskitekijät ikääntyneiden henkilöiden kaatuessa yhteisössä. Journal of American Geriatrics Society. 1995;43:1214-1221.
7.Di Girolamo S, Paludetti G, Briglia G, Cosenza A, Santarelli R, Di Nardo W. Postural control in benign paroxysmal positional vertigo before and after recovery. Acta Otolaryngol (Stockh). 1998;118:289-293.
8.Blatt P, Georgakakis G, Herdman S, Clendaniel R, Tusa R. The effects of the Canalith Repositioning Maneuver on resolving postural instability in patients with Benign Paroxysmal Positional Vertigo. The American Journal of Otology. 2000;21:356-363.