Hätäpoliklinikalle saavuttaessa on noudatettava huolellisesti samoja siirto- ja potilaan käsittelykäytäntöjä. Potilaan luokittelu potilaan saapuessa on olennainen osa ensiarviota, erityisesti moniongelmaisessa tilanteessa. Pään vammat voidaan luokitella GCS-pistemäärän perusteella lieviin (GCS-pistemäärä ≥14), keskivaikeisiin (GCS-pistemäärä ≤13 ja ≥9) ja vakaviin (GCS-pistemäärä ≤8). Kaikkien potilaiden, joilla on vakavia päävammoja, tulisi saapua päivystysosastolle intuboituna ja ventiloituna. Jos potilas, jolla on vakava tai keskivaikea päävamma, saapuu paikalle ilman suojattuja hengitysteitä, on ryhdyttävä välittömiin toimenpiteisiin elvytysalueelle siirtämiseksi. Potilas, jonka tila heikkenee, on myös hoidettava elvytysalueella.
ATLS-protokollia on noudatettava kuten minkä tahansa traumapotilaan kohdalla. Hengitysteiden hallinta ja hengityksen tukeminen koko selkärangan suojaamiseksi olisi aloitettava tai sitä olisi jatkettava. Riittävän keskimääräisen verenpaineen ylläpitäminen riittävän CPP:n ylläpitämiseksi on myös tärkeää. Tällaisille potilaille annettavista nesteistä ei ole päästy yksimielisyyteen, mutta suurin osa terveydenhuollon ammattilaisista antaa aluksi kolloidia.
Päävammapotilaan tutkimisen on oltava yhtä perusteellista kuin minkä tahansa muunkin potilaan, ja siinä on otettava huomioon potilaan kliininen tila ja tapaturman erityispiirteet. Etsitään erityisesti kallonpohjan murtumaan viittaavia piirteitä seuraavasti:
-
Karhunsilmät
-
Kamppailun merkki (kun 8-12 h)
-
CSF nenä- tai korvatulehdus
-
Hemotympanum
Kasvomurtumilla, auskultoidaan kaulavaltimot, jotta voidaan todeta mahdollinen kaulavaltimon dissekaatio.
Täydellisen neurologisen tutkimuksen tulisi seurata. Tarkkaile erityisesti seuraavia seikkoja:
-
Visuaalisuus valppaalla potilaalla
-
Pupillaariset valorefleksit, sekä suorat että konsensukselliset
-
Retinaaliset irtaumat tai verenvuodot tai papillödeema
-
Selkärangan arkuus ja, jos potilas on yhteistyöhaluinen, raajojen liikkeet
-
Motoriset heikkoudet, jos mahdollista, ja karkeat aistivajeet
-
refleksit, plantaarinen vaste
Älä unohda arvioida potilasta uudelleen tihein aikavälein, koska hänen neurologinen tilansa voi muuttua nopeasti.
Pään vähäiset vammat
Katsottuasi anamneesin ja suoritettuasi alkututkimuksen potilaille, joilla on vähäisiä päävammoja (eli GCS-pisteet ≥14), arvioi, onko kallon röntgenkuvaus aiheellinen. Kallon röntgenkuvauksen indikaatiot ovat seuraavat:
-
Tajunnan menetys tai muistinmenetys
-
Kallonpohjan repeämä (luuhun tai > 5 cm:iin)
-
Väkivaltainen vammamekanismi
.
-
Päänsärky ja/tai oksentelu
-
Merkittävät leukojen ja leukojen vammat
Jos röntgenlöydökset ovat merkitsemättömiä, potilas voidaan kotiuttaa kotiin päävammoja koskevien ohjeiden kanssa. Potilas on kuitenkin otettava hoitoon, jos arvioinnissa ilmenee vaikeuksia, kuten seuraavassa:
-
Mahdollinen huumeiden tai alkoholin käyttö
-
Epilepsia
-
itsemurhayritys
-
Esiintyviä neurologisia sairauksia (esim, Parkinsonin tauti, Alzheimerin tauti)
-
Potilas, jota hoidetaan varfariinilla tai jolla on hyytymishäiriö
-
Vastuullisen aikuisen puuttuminen valvonnasta
-
Mahdollinen epävarmuus diagnoosissa
Jos x-…Jos röntgenkuvassa havaitaan keskushermoston vaurio, kuten alla olevissa kuvissa, ota potilas sairaalaan ja teetä mieluiten pään TT-kuvaus.
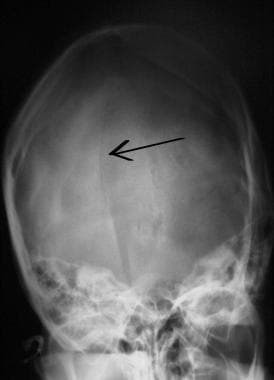 Keskushermoston vamman ensiarviointi ja hoito. Lineaarinen takaraivon kallonmurtuma (nuoli).
Keskushermoston vamman ensiarviointi ja hoito. Lineaarinen takaraivon kallonmurtuma (nuoli). 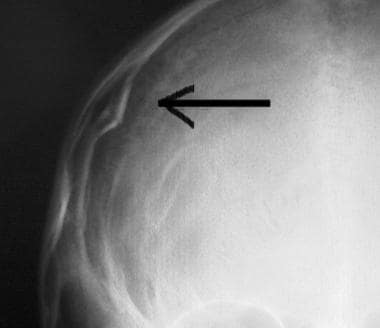 CNS-vamman ensiarviointi ja hoito. Painunut kallonmurtuma (nuoli).
CNS-vamman ensiarviointi ja hoito. Painunut kallonmurtuma (nuoli). 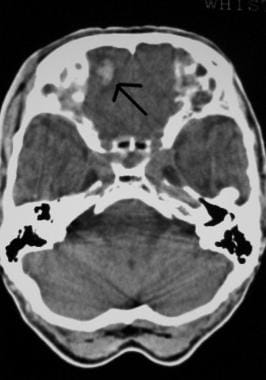 CNS-vamman ensiarviointi ja hoito. Otsan ruhjeet pään tietokonetomografiakuvassa (nuoli).
CNS-vamman ensiarviointi ja hoito. Otsan ruhjeet pään tietokonetomografiakuvassa (nuoli). Kallonsisäisen patologian todennäköisyys päävamman jälkeen kasvaa huomattavasti tajunnan heikkenemisen ja kallonmurtuman myötä. Katso alla oleva kuva.
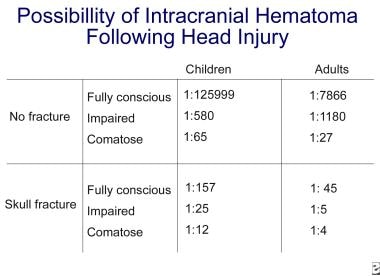 CNS-vamman ensiarviointi ja hoito. Kallonsisäisen hematooman todennäköisyys päävamman jälkeen.
CNS-vamman ensiarviointi ja hoito. Kallonsisäisen hematooman todennäköisyys päävamman jälkeen. Keskivaikeat päävammat
Kaikki potilaat, joilla on keskivaikea päävamma (GCS-pisteet ≤13 ja ≥9), olisi tutkittava pään tietokonetomografialla ja heidät olisi otettava sairaalaan. Jos TT-kuvauslöydökset paljastavat keskushermoston vamman, neurokirurgiseen yksikköön lähettäminen on välttämätöntä. Jos CT-kuvauslöydökset ovat merkitsemättömiä, potilas on otettava tarkkailuun. Potilaan, jolla on keskivaikea päävamma ja jonka TT-kuvauslöydökset ovat normaalit, pitäisi parantua muutamassa tunnissa sairaalaan pääsyn jälkeen. Jos paranemista ei havaita, TT-kuvaus on uusittava.
Hoitoon otettaessa potilaita, joilla on lieviä tai keskivaikeita päävammoja ilman kallonsisäistä patologiaa, sovelletaan seuraavia ohjeita:
-
Neurologiset havainnot on tehtävä kahden tunnin välein. Potilas ei saa ottaa mitään suun kautta, kunnes hän on hereillä.
-
Aloitetaan 0,9-prosenttisen natriumkloridiliuoksen laskimonsisäinen anto (ja lisäksi 20 mmol kaliumkloridia, jos potilas oksentaa).
-
Maitoja kipulääkkeitä (esim. parasetamolia, kodeiinifosfaattia) ja antiemeettisiä lääkkeitä voidaan määrätä tarvittaessa. Vältä fenotiatsiineja, koska ne voivat alentaa kouristuskynnystä.
Pään vakavat vammat
Potilaille, joilla on vakavia päävammoja (GCS-pisteet ≤8), on vakauttamisen jälkeen tehtävä pään tietokonetomografia. Neurokirurginen lähete on välttämätön kallonsisäisen patologian ja ICP:n hoidon kannalta. Ryhdytään välittömästi toimenpiteisiin ICP:n alentamiseksi. Jos TT-kuvauslöydökset viittaavat diffuusiin aivovammaan ja/tai kallonsisäiseen patologiaan, ICP:tä voidaan alentaa yksinkertaisilla toimenpiteillä neurokirurgiseen yksikköön siirtoon saakka seuraavasti :
-
Päätä on nostettava (30-45°). Pidä niska suorana ja vältä laskimopaluun supistumista.
-
Pidä yllä normovolemia ja normaali verenpaine (keskiverenpaine >90 mmHg).
-
Ventiloi normokapniaan ja vältä hypokapniaa (PCO2 >3,5 kPa).
-
Käytä kevyttä sedaatiota ja analgesiaa (esim. kodeiinifosfaattia 30-60 mg IM q4h).
-
Harkitse mannitolin antamista (1 g/kg laskimoon välittömästi), mutta ota ensin yhteyttä neurokirurgian kirjaajaan.
Hätätapauksessa annettava kirurginen hoito
Hätätapauksessa annettava kirurginen hoito päivystyspoliklinikalla ei liene tarpeellista alueilla, joilla neurokirurginen hoitotyö on vakiintunut. Jos välitöntä neurokirurgista hoitoa ei kuitenkaan ole saatavilla, tutkimusreikien tekeminen voi olla tarpeen. CT-tutkimusmahdollisuuksia ei todennäköisesti ole saatavilla, joten kliininen taito on näissä olosuhteissa erittäin tärkeää. Porareikiä tehdään ensisijaisesti diagnostisiin tarkoituksiin, koska useimmat akuutit hematoomat ovat liian hyytyneitä, jotta ne voitaisiin poistaa reiän kautta, ja yleisin kallonsisäinen hematooma on pikemminkin subduraalinen kuin ekstraduraalinen. Reikien tekeminen voi kuitenkin auttaa saavuttamaan vaatimatonta dekompressiota, ja ihanteellisessa tapauksessa lääkärin olisi oltava valmis suorittamaan täydellinen traumakraniotomia. Joka tapauksessa tällaiseen toimenpiteeseen ei pidä ryhtyä, ellei lähettävä neurokirurginen yksikkö ole antanut siihen lupaa.
Kriteerit eksploratiivisten porareikien tekemiselle ovat seuraavat:
-
Tietokonetomografiatutkimuslaitteita ei ole välittömästi saatavilla.
-
Neurokirurgista lähetteen tekevää neurokirurgista keskusta ei ole välittömästi saatavilla.
-
Potilaan tila heikkenee nopeasti, toinen pupilli on kiinteä ja laajentunut, eikä potilas reagoi mannitoliin.
-
Potilas kuolee aivorungon tyrästä.
Aseta porareiät mahdollisen traumakraniotomian linjaa pitkin ja laajentuvan pupillin tai ensin laajentuneen pupillin puolelle (jos tiedossa). Aloita juuri korvan edestä (1-1,5 cm) ja poskihammaskaaren yläpuolelta. Jos hematoomaa ei esiinny, harkitse kovakalvon avaamista, erityisesti jos sinertävä värimuutos viittaa subduraaliseen hematoomaan.
Vammat selkärangassa
Valtaosa (>70 % aikuisilla ja >60 % lapsilla) selkärangan vammoista kohdistuu kaularankaan, joka on selkärangan liikkuvin osa. Lapsilla ylempi kaularanka (C2:n ja takaraivon välissä) on yleisimmin vammautunut, kun taas aikuisilla keskimmäinen ja alempi kaularanka on yleisin vammautunut. Koska selkärangan vammautumisen todennäköisyys on suuri, kaikkia trauman saaneita potilaita on kohdeltava mahdollisina selkärangan vammoina, kunnes röntgenkuvaus ja kliiniset todisteet osoittavat muuta. Kaularangan välitön immobilisointi asianmukaiseen kaulapantaan ja muun selkärangan välitön immobilisointi selkärankalaudalle on asianmukaista.
Selkärangan kuvantamiseen on sisällyttävä vähintään tavalliset röntgenkuvat kaularangasta (anteroposteriorinen ja lateraalinen, peg-näkymä ja siten, että C7:n ja T1:n yhtymäkohta on näkyvissä). Kun selkärangan vammasta on vahva viitteitä eli vammatyypin tai röntgenkuvassa olevien viitteellisten löydösten vuoksi, seuraavaksi olisi tehtävä selkärangan tietokonetomografia.
Hoito
Potilaan saapuessa ensiapupoliklinikalle hänet olisi pitänyt asettaa selkärankaa suojaavalle laudalle. Täydellisen kliinisen tutkimuksen ja arvioinnin tulisi seurata alustavaa stabilointia. Varo kaulan ojentamista, jos intubaatio on tarpeen. Tarkista tunnusteltavat askeleet koko selkärangan alueelta toissijaisen tutkimuksen aikana. Tarkista, onko selkäydinvamman kliinisiä merkkejä. Älä unohda virtsarakkoa (katetrointi voi olla tarpeen). Ole tietoinen selkäydinsokin mahdollisuudesta eli hypotensiosta, joka johtuu sympaattisen tonuksen menetyksestä, johon liittyy bradykardia. Nesteen antaminen epätasapainon korjaamiseksi, lisättynä painetta lisäävillä aineilla tai ilman, on tarpeen, jotta valtimon keskipaine pysyy yli 90 mmHg:n tasolla (dopamiini on suositeltava aine), mutta älä ylikuormita, koska se voi johtaa sydämen vajaatoimintaan. Huomaa myös, että takykardian puuttuminen voi peittää todellisen nestehukan.
Kaularangan sivuröntgenfilmien, kuten alla on esitetty, pitäisi olla vähiten tehtyjä tutkimuksia. Tutkitaan linjaus, pehmytkudosturvotus, askeleet tai murtumat. Jos selkärangan vammasta on kliinistä tai radiologista näyttöä, potilaan välittömään hoitoon stabiloinnin jälkeen kuuluu analgesia, täydellinen kuvantaminen ja konsultaatio selkäkirurgin kanssa.
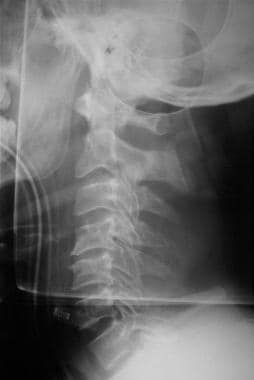 CNS-vamman ensiarviointi ja hoito. Selkärangan lateraalinen röntgenfilmi.
CNS-vamman ensiarviointi ja hoito. Selkärangan lateraalinen röntgenfilmi. Radiologisen näytön puuttuminen, joka vahvistaisi selkärankavamman, ei saisi johtaa varotoimien lieventämiseen ennen kuin potilas on riittävän selväjärkinen ja yhteistyökykyinen liikuttaakseen kaikkia raajoja ja ilmoittaakseen mahdollisista alueista, joilla on liiallinen arkuus. Selkäydinvamma ilman radiologista poikkeavuutta (ts. SCIWORA) esiintyy noin 2-4 %:ssa selkäydinvammoista.
Yleisimmät vammatyypit
-
Atlantooccipitaalinen sijoiltaanmeno: Nämä ovat lähes poikkeuksetta kuolemaan johtavia, mutta nopea tunnistaminen ja stabilointi voi olla erittäin tärkeää.
-
Atlasmurtumat: Tyypistä riippuen useimmat hoidetaan konservatiivisesti.
-
Akselimurtumat: Nämä ovat vaikeasti hoidettavia, koska ne eivät yhdisty, mutta useimmat vaativat jonkinlaista sisäistä kiinnitystä.
-
C3-T1-vammat: Varhainen repositio ja linjaus ovat tärkeitä. Selkäytimen dekompressiota suositellaan potilaille, joilla on epätäydellisiä vammoja.
Steroidien käyttö selkäydinvammoissa (metyyliprednisoloni)
1990-luvulla julkaistut kansalliset akuutit selkäydinvammatutkimukset (National Acute Spinal Cord Injury Studies, NASCIS) I ja II osoittivat merkittävän hyödyn, joka saavutetaan, jos metyyliprednisolonia annetaan suurina annoksina varhaisessa vaiheessa selkäydinvaurion saamisen jälkeen (8 tunnin sisällä). Annos on 30 mg/kg laskimoon 15 minuutin kuluessa, minkä jälkeen annos on 5,4 mg/kg/h jatkuvana suonensisäisenä infuusiona 24 tunnin ajan.
NASCIS I- ja II-tutkimukset ovat saaneet osakseen merkittävää kritiikkiä sekä niiden suunnittelun että mahdollisen hyöty-riskisuhteen osalta. Useimmat selkäydinvamma-alan asiantuntijat ja viranomaiset eivät suosittele steroidien rutiininomaista käyttöä selkäydinvammoissa. CRASH-tutkimuksesta hiljattain saatu näyttö päävammoissa vahvisti tätä näkemystä entisestään. Selkäydinvammojen hoidossa olisi kuitenkin aina noudatettava paikallisia ohjeita.
Steroideja ei rutiininomaisesti suositella vakaville päävammapotilaille. Alkuperäinen innostus 1960-luvulla, joka syntyi positiivisten laboratoriotutkimustulosten perusteella, ei koskaan johtanut tulosten merkittävään paranemiseen. Tämän vuoksi ohjeissa ei suositella steroidien käyttöä vaikean päävamman saaneille potilaille. Näiden johtopäätösten tekemiseen käytetyn näytön paikkansapitävyys on kuitenkin kyseenalaistettu, ja kortikosteroidien käyttöä kaikissa päävamman vaikeusasteissa on hiljattain tutkittu Medical Research Councilin tukemassa laajassa satunnaistetussa kansainvälisessä tutkimuksessa (eli CRASH-tutkimuksessa). Tutkimus keskeytettiin 6 kuukautta etuajassa, koska steroidia saaneilla potilailla ei havaittu mitään erityistä hyötyä, kun taas liitännäissairauksien todettiin hieman lisääntyneen.
Nesteen korvaaminen
Intravenoosinen nesteen korvaaminen on olennainen osa elvytysprosessia. Potilaan ikä ja muut vammat, jotka voivat johtaa vakavaan hypovolemiaan, kuten verisuonivammat, vatsaontelon sisäiset verenvuodot tai lantion murtumat, ovat ratkaisevan tärkeitä. Erityistä varovaisuutta on noudatettava myös silloin, kun kyseessä on vakava selkäydinvamma (halvaantuminen tai neliraajahalvaantuminen), joka voi johtaa selkäydinsokkiin sympaattisen ulosvirtauksen puutteen vuoksi. Tämä voi kestää 8-12 tuntia, ja se ilmenee vakavana hypotensiona, johon ei liity takykardiaa, hikoilua tai perifeeristä vasokonstriktiota. Yritys tukea verenpainetta suurilla nestemäärillä voi johtaa merkittäviin ongelmiin, kun selkäydinsokki väistyy ja sympaattinen tonus palautuu. Liiallinen nestekuormitus voi johtaa sydämen vajaatoimintaan ja aivovamman yhteydessä pahentaa aivojen turvotusta.
Aivovammapotilaiden parhaasta korvausnesteestä ei ole näyttöä. Julkaistut ohjeet eivät tue mitään tiettyä nestettä, mutta isotonisia kristalloidiliuoksia (esim. natriumkloridia) suositellaan yleisesti. Hypotonisia liuoksia (esim. Ringersin laktaatti tai dekstroosi/suolaliuos) tulisi kuitenkin välttää, paitsi lapsilla, joilla dekstroosia/suolaliuosta käytetään rutiininomaisesti. Jos kyseessä on traumasta johtuva vakava hypovolemia, nopea tilavuuden korvaaminen kolloidilla tai ihmisalbumiinilla ei ole vasta-aiheista. Yleisesti ottaen nesteenpuhdistusta olisi ohjattava samanaikaisen trauman perusteella ja pyrittävä pitämään aivovammapotilas euvolemisessa tilassa. Käsitettä ”potilaan juoksuttaminen kuiviin” pidetään vanhentuneena. Tällainen lähestymistapa voi vaarantaa aivoverenkierron ja vaikuttaa haitallisesti lopputulokseen.
Mannitolin varhaisen antamisen arvosta aivovammaepäilyssä käydään jatkuvasti kiistaa. Alkuperäinen käsitys, jonka mukaan mannitoli toimii ”kuivattamalla” aivoja ja siten alentamalla kallonsisäistä painetta (ICP), on kumottu, ja nyt tiedetään, että sen pääasiallinen vaikutus on reologinen. Pienentämällä veren viskositeettia mannitoli lisää aivoverenkiertoa, mikä johtaa valtimoiden osittaiseen reaktiiviseen vasokonstriktioon ja ICP:n alenemiseen. Vaikka sillä ei saavutettaisikaan merkittävää ICP:n alenemista, mannitoli voi silti lisätä aivoverenkiertoa lähes 30 prosenttia. Lisäksi mannitolin antoajankohdasta ja -nopeudesta sekä sen antamisen erityisistä indikaatioista ei ole koskaan tehty satunnaistettua tutkimusta.
Yhdysvalloissa kaikki vakavat päävammapotilaat, joilla on epänormaalit pupillaariset oireet, saavat rutiininomaisesti 100 ml 20-prosenttista 20-prosenttista mannitolia saapuessaan ensihoito-osastolle. Perinteisesti useimmat neurokirurgit Yhdistyneessä kuningaskunnassa suosittelevat 1 g/kg 20-prosenttisen mannitolin antamista bolusinfuusiona. Julkaistujen ohjeiden mukaan plasman osmolaliteetti olisi pidettävä alle 320 mOsm:ssä. Akuutissa tilanteessa tämä ei ole niin suuri huolenaihe, mutta se on pidettävä aina mielessä, sillä toisinaan nämä potilaat ovat elvytysalueella pitkiä aikoja. Jos potilaalle annetaan mannitolia, hänet on katetroitava.
On kuitenkin todennäköistä, että todellisuudessa tarvitaan paljon suurempia annoksia kuin edellä suositellut. Saman ryhmän kahdesta satunnaistetusta tutkimuksesta saatu viimeaikainen näyttö on osoittanut, että toipumisnopeus parani merkittävästi niillä vaikean päävamman saaneilla potilailla, jotka saivat potilaan saapuessa ja ennen tietokonetomografiaa 20-prosenttisen mannitolin 20-prosenttisen bolusinfuusion annoksella 0,6-0,7 g/kg. Kun CT-kuvaus oli vahvistanut akuutin subduraalihematooman tai intrakerebraalisen ruhjeen olemassaolon, potilaat, joiden pupillit olivat normaalit, saivat vielä 0,6-0,7 g/kg, kun taas potilaat, joiden pupillit olivat epätasaiset, saivat vielä 1-1,4 g/kg. Molemmissa potilasryhmissä annettiin samanaikaisesti suolaliuosta mannitolin diureettisen vaikutuksen korjaamiseksi ja euvolemian ylläpitämiseksi. Vaikka näissä tutkimuksissa ei ole ratkaistu kaikkia kysymyksiä, ne tukevat mannitolin varhaista ja aggressiivista käyttöä aivovammapotilailla.
Hypertoniset liuokset ovat viime aikoina saavuttaneet suosiota traumapotilaiden hoidossa. On jonkin verran näyttöä siitä, että hypertonista suolaliuosta voidaan käyttää vaihtoehtona mannitolille, erityisesti lapsilla. 3-prosenttisen natriumkloridiliuoksen infuusioiden on osoitettu alentavan ICP:tä ja parantavan tuloksia lapsilla mutta ei aikuisilla. Hiljattain tehdyssä viiden satunnaistetun kliinisen tutkimuksen meta-analyysissä hypertoniset natriumhydroksidiliuokset todettiin mannitolia tehokkaammiksi kohonneen ICP:n episodien hallinnassa. Parempia kliinisiä tuloksia tukevaa näyttöä ei tällä hetkellä ole saatavilla, ja laaja satunnaistettu tutkimus on aiheellinen.
Kouristuskipulääkehoito
Kouristuskipulääkkeitä ei myöskään suositella rutiininomaisesti aivovammapotilaille, joilla ei ole kouristuksia. Välitöntä (iskun yhteydessä tapahtuvaa) kouristustoimintaa raportoidaan yleisesti, erityisesti lapsilla. Se voi kestää muutamasta sekunnista minuuttiin, eikä sitä pidetä todellisena epilepsiana. Nykyään ajatellaan, että kyse on lyhytaikaisesta toiminnallisesta häiriöstä, joka johtuu aivokuoren eston heikkenemisestä. Toipumisvaihe on yleensä lyhyt, eikä myöhempien kohtausten riski lisäänny. Tässä tapauksessa ei ole syytä käyttää kouristuslääkkeitä.
Tietyntyyppiset vakavat päävammat voivat johtaa varhaisen epilepsian (ensimmäiset 7 d) lisääntyneeseen riskiin (>60 %) seuraavasti:
-
Akuutit subduraalivammat
-
Penetraatiovammat
-
Kortikaaliset ruhjeet
.
-
Historiaa merkittävästä alkoholin väärinkäytöstä
-
Epilepsia ensimmäisten 24 tunnin aikana
Näillä potilailla, satunnaistetuissa kontrolloiduissa tutkimuksissa on osoitettu hyöty kouristuslääkkeiden (fenytoiini tai karbamatsepiini) ennaltaehkäisevästä annostelusta 1 viikon ajan. Tämän ajanjakson jälkeen, jos uusia kohtauksia ei ole ilmennyt, kouristuslääkitys on lopetettava, koska sen jatkamisesta ei ole merkittävää hyötyä eikä myöhäistä epilepsiaa ehkäistä.
Jos potilaalla on kouristuskohtauksia saapuessaan tai heti saapumisen jälkeen, kouristuslääkkeitä on annettava sen jälkeen, kun välitön kontrolli diatsepaamilla tai loratsepaamilla (mieluiten) on saavutettu. Tuore meta-analyysi 47:stä kouristuskohtausten ehkäisyyn liittyvästä kontrolloidusta tutkimuksesta tukee fenytoiinin käyttöä ensisijaisena lääkkeenä traumaattisen aivovamman yhteydessä. On myös hyvin tärkeää ymmärtää, että kouristuskohtaukset heikentävät kaikkien vakavaa päävammaa saaneiden potilaiden hapensaantia. Välitön hengitysteiden tukeminen ja varhainen hallinta on siksi välttämätöntä.
Aivovammapotilaan riittävien plasman kouristuslääkepitoisuuksien saavuttaminen ja ylläpitäminen on ratkaisevan tärkeää. Fenytoiinin osalta suositellaan suonensisäistä latausannosta 18 mg/kg aikuisille ja 20 mg/kg lapsille. Suositellaan hidasta antoa (30 minuutin aikana), mieluiten suonensisäisen pumpun avulla. On kuitenkin myös tärkeää muistaa, että sen jälkeen, kun kouristukset on makroskooppisesti saatu hallintaan, epätavallisen pitkittynyt postictal-tila voi itse asiassa olla huonosti hallittu kouristuskohtaus (eli status epilepticus). Jos riittäviä kouristuslääkkeitä on annettu (ihanteellisesti, jos elektroenkefalografia on sulkenut pois status epilepticuksen), muut syyt on tutkittava.
Hyperoksia ja aivovamma
Joitakin uusia todisteita on saatu siitä, että korkeiden hengitetyn hapen pitoisuuksien varhaisesta käytöstä voi olla hyötyä aikuisten aivovammoissa. Vaikeiden päävammojen hoito, jossa painotetaan enemmän aivokudoksen hapen seurantaa, on myös osoittanut joitakin rohkaisevia tuloksia, joilla saattaa olla sama fysiologinen perusta.