A sürgősségi osztályra érkezéskor ugyanazokat az átszállítási és betegkezelési protokollokat kell gondosan követni. A beteg beosztása érkezéskor a kezdeti értékelés szerves részét képezi, különösen több balesetből álló helyzetekben. A fejsérülések a GCS-pontszám alapján a következők szerint osztályozhatók: könnyű (GCS-pontszám ≥14), közepes (GCS-pontszám ≤13 és ≥9) és súlyos (GCS-pontszám ≤8). Minden súlyos fejsérüléses betegnek intubálva és lélegeztetve kell megérkeznie a sürgősségi osztályra. Ha egy súlyos vagy közepesen súlyos fejsérült beteg védtelen légutakkal érkezik, azonnal intézkedjen az újraélesztési területre történő átszállításról. Azt a beteget, akinek az állapota romlik, szintén az újraélesztési területen kell ellátni.
ATLS protokollokat kell követni, mint bármely traumás beteg esetében. El kell kezdeni vagy folytatni kell a légutak kezelését és a légzés támogatását a teljes gerinc védelmével. A megfelelő átlagos vérnyomás fenntartása a megfelelő CPP fenntartása érdekében szintén fontos. Nincs konszenzus az ilyen betegeknek adandó folyadékok típusát illetően, de az egészségügyi szakemberek többsége kezdetben kolloidot ad.
A fejsérült beteg kivizsgálásának ugyanolyan alaposnak kell lennie, mint bármely más beteg esetében, és figyelembe kell vennie a beteg klinikai állapotát és a baleset sajátos szempontjait. Különösen a koponyaalapi törésre utaló jellegzetességekre kell figyelni, az alábbiak szerint:
-
Raccoon eyes
-
Battle sign (8- után…12 óra után)
-
CSF rhinorrhoea vagy otorrhoea
-
Hemotympanum
Az arctörésekkel, auskultáljuk a nyaki verőereket, a nyaki verőerek esetleges disszekciójára utalva.
Ezt követően teljes neurológiai vizsgálatot kell végezni. Különösen a következőkre kell figyelni:
-
Vizuális éleslátás az éber betegnél
-
Pupilláris fényreflexek, közvetlen és konszenzusos
-
Retinalis leválás vagy vérzés vagy papillödéma
-
gerincérzékenység és, ha a beteg együttműködő, végtagmozgások
-
Motoros gyengeségek, ha lehetséges, és durva érzékszervi hiányosságok
-
reflexek, talpi válasz
Ne felejtsük el gyakori időközönként újraértékelni a beteget, mert neurológiai állapota gyorsan változhat.
Kisebb fejsérülések
A kórelőzmény felvétele és a kisebb fejsérüléssel (azaz GCS-pontszám ≥14) rendelkező betegek első vizsgálata után értékelje, hogy indokolt-e koponyaröntgenfelvétel készítése. A koponyaröntgenfelvételek indikációi a következők:
-
Tudatvesztés vagy amnézia története
-
Koponyarepedés (csontig vagy > 5 cm-ig)
-
A sérülés erőszakos mechanizmusa
.
-
Tartózkodó fejfájás és/vagy hányás
-
Szignifikáns maxillofaciális sérülések
Ha a röntgenlelet nem feltűnő, a beteg hazaengedhető a fejsérüléssel kapcsolatos utasításokkal. A beteget azonban fel kell venni, ha az értékelés során nehézségek merülnek fel, mint a következőkben:
-
Elképzelhető kábítószer- vagy alkoholfogyasztás
-
Epilepszia
-
Öngyilkossági kísérlet
-
Előre fennálló neurológiai betegségek (pl, Parkinson-kór, Alzheimer-kór)
-
Várfarinnal kezelt vagy véralvadási zavarban szenvedő beteg
-
Felelős felnőtt hiánya a felügyelethez
-
Minden bizonytalanság a diagnózisban
Ha az x-…Röntgenfelvétel CNS-sérülést mutat, mint az alábbi képeken látható, a beteget kórházba kell szállítani, és ideális esetben el kell végezni a fej CT-vizsgálatát.
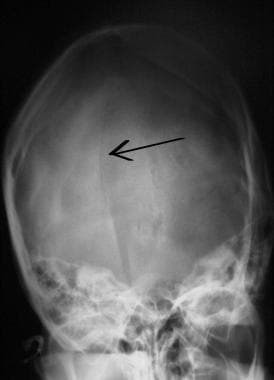 A CNS-sérülés kezdeti értékelése és kezelése. Lineáris nyakszirtcsont koponyatörés (nyíl).
A CNS-sérülés kezdeti értékelése és kezelése. Lineáris nyakszirtcsont koponyatörés (nyíl). 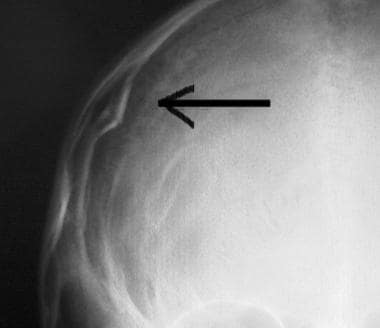 A CNS-sérülés kezdeti értékelése és kezelése. Nyomott koponyatörés (nyíl).
A CNS-sérülés kezdeti értékelése és kezelése. Nyomott koponyatörés (nyíl). 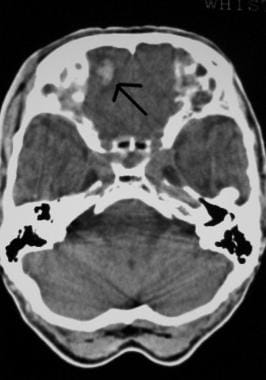 A CNS-sérülés kezdeti értékelése és kezelése. Frontális zúzódások a fej CT felvételén (nyíl).
A CNS-sérülés kezdeti értékelése és kezelése. Frontális zúzódások a fej CT felvételén (nyíl). A koponyasérülést követően az intrakraniális patológia valószínűsége jelentősen megnő a tudatzavarral és a koponyatörés jelenlétével. Lásd az alábbi képet.
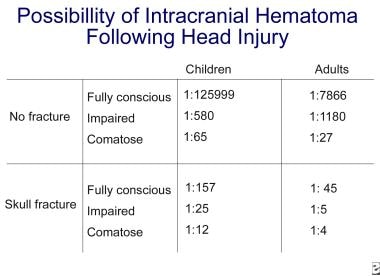 A CNS-sérülés kezdeti értékelése és kezelése. Koponyasérülést követő intrakraniális hematóma valószínűsége.
A CNS-sérülés kezdeti értékelése és kezelése. Koponyasérülést követő intrakraniális hematóma valószínűsége. Mérsékelt fejsérülés
Minden mérsékelt fejsérüléssel (GCS pontszám ≤13 és ≥9) rendelkező betegnél a fej CT-vizsgálatát kell elvégezni, és be kell szállítani a kórházba. Ha a CT-vizsgálat eredményei CNS-sérülést mutatnak, feltétlenül be kell utalni az idegsebészeti osztályra. Ha a CT-vizsgálat eredménye nem feltűnő, a beteget megfigyelésre kell felvenni. A mérsékelt fejsérüléssel és normális CT-leletekkel rendelkező betegnek a felvételt követő órákon belül javulnia kell. Ha nem észlel javulást, a CT-vizsgálatot meg kell ismételni.
Kisebb vagy közepes súlyosságú, intrakraniális patológia nélküli fejsérüléses beteg felvételekor a következő irányelvek érvényesek:
-
Neurológiai megfigyeléseket 2 óránként kell végezni. A betegnek semmit sem szabad szájon át bevennie, amíg nem ébred fel.
-
Szükség esetén 0,9%-os nátrium-klorid oldat (plusz 20 mmol kálium-klorid, ha a beteg hány) intravénás adását kell megkezdeni.
-
Enyhe fájdalomcsillapítók (pl. paracetamol, kodein-foszfát) és hányáscsillapítók adhatók. Kerülni kell a fenotiazinokat, mert ezek csökkenthetik a görcsküszöböt.
Súlyos fejsérülések
Súlyos fejsérüléseknél (GCS pontszám ≤8) a stabilizálás után a fej CT-vizsgálatát kell elvégezni. Az intrakraniális patológia és az ICP kezeléséhez elengedhetetlen az idegsebészeti beutalás. Tegyen azonnali intézkedéseket az ICP csökkentésére. Ha a CT-vizsgálat leletei diffúz agysérülésre és/vagy intrakraniális patológiára utalnak, az ICP csökkentésére az idegsebészeti osztályra történő átszállításig egyszerű intézkedéseket lehet tenni az alábbiak szerint :
-
A fejet meg kell emelni (30-45°). Tartsa egyenesen a nyakat, és kerülje a vénás visszaáramlás szűkítését.
-
Fenntartani a normovolémiát és a normális vérnyomást (átlagos vérnyomás >90 mm Hg).
-
Ventiláljon normokapniára és kerülje a hipokapniát (PCO2 >3,5 kPa).
-
Könnyű szedációt és fájdalomcsillapítást alkalmazzon (pl. kodeinfoszfát 30-60 mg IM q4h).
-
Mannitol (1 g/kg vénásan azonnal) adását fontolja meg, de előbb vegye fel a kapcsolatot az idegsebész rezidenssel.
Sürgősségi sebészeti ellátás
A sürgősségi sebészeti ellátás a sürgősségi osztályon nem lehet szükséges a jól bevált idegsebészeti ellátással rendelkező területeken. Ha azonban azonnali idegsebészeti ellátás nem áll rendelkezésre, feltáró fúrások készítése szükséges lehet. CT-vizsgálati lehetőség valószínűleg nem áll rendelkezésre; ezért ilyen körülmények között nagyon fontos a klinikai érzék. A fúrólyukak elsősorban diagnosztikai céllal készülnek, mivel a legtöbb akut hematóma túlságosan megalvadt ahhoz, hogy a lyukon keresztül eltávolítható legyen, és a leggyakoribb intrakraniális hematóma inkább szubdurális, mint extradurális. A fúrólyukak készítése azonban segíthet szerény dekompressziót elérni, és ideális esetben az orvosnak fel kell készülnie a teljes traumás kraniotómiára. Mindenesetre ilyen beavatkozásra csak akkor kerülhet sor, ha azt a beutaló idegsebészeti egység engedélyezte.
A feltáró fúrások kritériumai a következők:
-
Nincs azonnal elérhető CT-vizsgálati lehetőség.
-
Nincs azonnal elérhető idegsebészeti beutalóközpont.
-
A beteg állapota gyorsan romlik, egyik pupillája fixált és kitágult, és a beteg nem reagál a mannitolra.
-
A beteg agytörzsi sérv miatt haldoklik.
A traumás kraniotómia lehetséges vonala mentén és a táguló pupilla vagy az először táguló pupilla oldalán (ha ismert) fúrólyukakat helyezzen el. Kezdje közvetlenül a fül előtt (1-1,5 cm) és a járomív felett. Ha nem találkozunk vérömlennyel, fontoljuk meg a dura megnyitását, különösen, ha a kékes elszíneződés szubdurális vérömlenyre utal.
gerincsérülések
A gerincsérülések túlnyomó többsége (>70% felnőtteknél és >60% gyermekeknél) a nyaki gerincet, a gerincoszlop legmozgékonyabb részét érinti. Gyermekeknél gyakrabban sérül a felső nyaki gerinc (a C2 és a nyakszirt között), míg felnőtteknél a középső-alsó nyaki gerinc a leggyakoribb sérült. A gerincsérülés valószínűsége miatt minden traumát szenvedett beteget úgy kell kezelni, mintha lehetséges gerincsérülése lenne, amíg a röntgenfelvételek és a klinikai bizonyítékok mást nem mutatnak. A nyaki gerinc azonnali immobilizálása a megfelelő gallérban és a gerinc többi részének azonnali immobilizálása gerinctáblán megfelelő.
A gerinc képalkotásának legalább a nyaki gerinc sima röntgenfelvételeit kell tartalmaznia (anteroposzterior és laterális, peg nézet és a C7-T1 csomópont látható). Ha a sérülés módja vagy a röntgenfelvételen látható indikatív leletek miatt határozottan gerincsérülésre utal, a gerinc CT-vizsgálatát kell elvégezni.
KEZELÉS
A sürgősségi osztályra érkezéskor a beteget gerincvédő deszkára kell helyezni. A kezdeti stabilizálást teljes klinikai vizsgálatnak és értékelésnek kell követnie. Óvakodjunk a nyaknyújtástól, ha intubációra van szükség. A másodlagos felmérés során ellenőrizze a tapintható lépéseket az egész gerincoszlopon. Ellenőrizze a gerincvelő sérülésének klinikai jeleit. Ne feledkezzen meg a hólyagról (katéterezésre lehet szükség). Legyen tisztában a gerincvelői sokk lehetőségével, azaz a szimpatikus tónus csökkenése miatti hipotenzióval, amely bradikardiával jár. Az egyensúlyhiányt korrigáló folyadékadagolás, hozzáadott presszorokkal vagy anélkül, szükséges a 90 mm Hg feletti artériás középnyomás fenntartásához (a dopamin a megfelelő szer), de ne terheljük túl, mert ez szívelégtelenséghez vezethet. Arra is figyelni kell, hogy a tachycardia hiánya elfedheti a valódi folyadékveszteséget.
A nyaki gerinc oldalirányú röntgenfelvételei közül az alábbiakban bemutatottak szerint a legkevesebb vizsgálatot kell elvégezni. Vizsgálja meg az összehangoltságot, lágyrészduzzanatot, lépéseket vagy töréseket. Ha klinikai vagy radiológiai bizonyíték van gerincsérülésre, a stabilizációt követően a beteg azonnali kezelése magában foglalja a fájdalomcsillapítást, a teljes képalkotást és a gerincsebészettel való konzultációt.
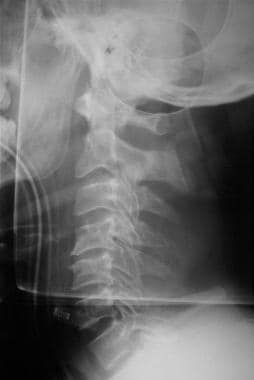 A CNS-sérülés kezdeti értékelése és kezelése. Oldalsó gerinc röntgenfelvétel.
A CNS-sérülés kezdeti értékelése és kezelése. Oldalsó gerinc röntgenfelvétel. A gerincsérülést megerősítő radiológiai bizonyíték hiánya nem vezethet az óvintézkedések lazításához mindaddig, amíg a beteg nem elég világos és együttműködő ahhoz, hogy minden végtagját mozgassa, és ne jelentsen minden túlzottan érzékeny területet. A gerincvelő sérülése radiológiai eltérés nélkül (azaz SCIWORA) a gerincsérülések körülbelül 2-4%-ában fordul elő.
A sérülések gyakori típusai
-
Atlantooccipitális ficam:
-
Atlasz törések:
-
A tengelytörések:
-
C3-T1 sérülések: Fontos a korai reponálás és igazítás. A gerincvelő dekompressziója az inkomplett sérülésű betegeknél javasolt.
Szteroidok alkalmazása gerincvelő-sérülésben (metilprednizolon)
A 90-es években publikált National Acute Spinal Cord Injury Studies (NASCIS) I. és II. tanulmányok jelentős előnyöket mutattak ki a nagy dózisú metilprednizolon korai (8 órán belüli) beadásából a gerincvelő-sérülés után. A dózis 30 mg/kg intravénásan 15 perc alatt, majd 5,4 mg/kg/h folyamatos intravénás infúzióval 24 órán keresztül.
A NASCIS I és II vizsgálatokat jelentős kritika érte mind felépítésük, mind a lehetséges előny-kockázat arány tekintetében. A gerincsérüléssel foglalkozó legtöbb szakértő és szaktekintély nem tanácsolja a szteroidok rutinszerű alkalmazását gerincvelő-sérülés esetén. A CRASH vizsgálat fejsérülésekkel kapcsolatos legújabb bizonyítékai tovább erősítették ezt a nézetet. A gerincsérülések kezelését azonban mindig a helyi irányelveknek kell irányítaniuk.
A szteroidokat nem ajánlják rutinszerűen súlyos fejsérült betegeknél. Az 1960-as években a pozitív laboratóriumi vizsgálati eredmények által kiváltott kezdeti lelkesedés soha nem vezetett az eredmények érdemi javulásához. Következésképpen az irányelvek nem javasolják a szteroidok alkalmazását súlyos fejsérüléses betegeknél. Az e következtetések levonásához használt bizonyítékok érvényességét azonban megkérdőjelezték, és a kortikoszteroidok alkalmazását a fejsérülés minden súlyossági fokán a közelmúltban egy nagy, randomizált nemzetközi vizsgálatban (azaz a CRASH vizsgálatban) vizsgálták, amelyet az Orvosi Kutatási Tanács támogatott. Ezt a vizsgálatot 6 hónappal korábban leállították, mivel a szteroidokat kapó betegeknél nem észleltek különösebb előnyöket, ugyanakkor a komorbiditás enyhe növekedését észlelték.
Folyadékpótlás
Az intravénás folyadékpótlás az újraélesztési folyamat szerves része. A beteg életkora és a súlyos hipovolémiát eredményező egyéb sérülések, például érsérülések, intraabdominális vérzések vagy medencecsonttörések jelenléte alapvető fontosságú. Különös figyelmet kell fordítani súlyos gerincsérülés (paraplegia vagy tetraplegia) esetén is, amely a szimpatikus kiáramlás hiánya miatt gerincvelői sokkot eredményezhet. Ez 8-12 órán át tarthat, és súlyos hipotenzióval jelentkezik, amelyhez nem társul tachycardia, izzadás vagy perifériás vazokonstrikció. A vérnyomás nagy mennyiségű folyadékkal való támogatásának kísérlete jelentős problémákhoz vezethet, amikor a gerincvelői sokk visszahúzódik és a szimpatikus tónus visszatér. A túlzott folyadékterhelés szívelégtelenséghez vezethet, agysérülés esetén pedig súlyosbíthatja az agyödémát.
Az agysérült betegek számára a legjobb helyettesítő folyadékkal kapcsolatban nincs bizonyíték. A közzétett irányelvek nem támogatnak egyetlen konkrét folyadékot sem, de az izotóniás kristalloid oldatok (pl. nátrium-klorid) általában javasoltak. A hipotóniás oldatokat (pl. Ringers-laktát vagy dextróz/sóoldat) azonban kerülni kell, kivéve a gyermekeket, akiknél a dextróz/sóoldatot rutinszerűen alkalmazzák. Traumából eredő súlyos hipovolémiában a gyors térfogatpótlás kolloidokkal vagy humán albuminnal nem ellenjavallt. Általánosságban elmondható, hogy a folyadék-újraélesztést az egyidejűleg fennálló traumának kell irányítania, és az agysérült beteg euvolémiás állapotban tartására kell törekednie. A “betegek szárazra futtatásának” koncepciója elavultnak tekinthető. Az ilyen megközelítés veszélyeztetheti az agyi véráramlást és kedvezőtlenül befolyásolhatja a kimenetelét.
Az agysérülés gyanúja esetén a korai mannit beadásának értékéről folyamatos vita folyik. Az eredeti felfogást, miszerint a mannit az agy “dehidratálásával” és ezáltal a koponyaűri nyomás (ICP) csökkentésével hat, megcáfolták, és ma már ismert, hogy fő hatása reológiai. A vér viszkozitásának csökkentésével a mannit növeli az agyi véráramlást, ami az arteriolák részleges reaktív vazokonstrikcióját és az ICP csökkenését eredményezi. Még ha nem is ér el jelentős ICP-csökkenést, a mannit mégis közel 30%-kal növelheti az agyi véráramlást. Ráadásul a mannit beadásának időzítését és ütemét, valamint a beadásának konkrét indikációit még soha nem vizsgálták randomizált vizsgálatban.
Az Egyesült Államokban minden súlyos fejsérült, kóros pupillajelekkel rendelkező beteg rutinszerűen 100 mL 20% mannitolt kap a sürgősségi osztályra érkezéskor. Az Egyesült Királyságban az idegsebészek többsége hagyományosan 1 g/kg mannitol 20% bólusinfúzió formájában történő beadását javasolja. A közzétett irányelvek azt is jelzik, hogy a plazma ozmolalitását 320 mOsm alatt kell tartani. Akut helyzetben ez kevésbé aggályos, de mindig szem előtt kell tartani, mivel ezek a betegek esetenként hosszú ideig az újraélesztési területen maradnak. Ha mannitolt adunk a betegnek, katéterezni kell.
Valószínű azonban, hogy a fent ajánlottnál jóval nagyobb adagokra van ténylegesen szükség. Az ugyanattól a csoporttól származó 2 randomizált vizsgálatból származó legújabb bizonyítékok azt mutatták, hogy jelentősen javult a súlyos fejsérült betegek felépülési aránya, akik a megérkezéskor és a CT-vizsgálat előtt kezdeti bolus infúzióban kaptak 20%-os mannitolt 0,6-0,7 g/kg-ban. Miután a CT-vizsgálat megerősítette az akut szubdurális hematóma vagy intracerebrális kontúzió jelenlétét, azok a betegek, akiknek normális pupillájuk volt, további 0,6-0,7 g/kg, míg azok, akiknek nem volt normális pupillájuk, további 1-1,4 g/kg mannitolt kaptak. Mindkét betegcsoportban egyidejűleg sóoldatot adtak a mannit diuretikus hatásának korrigálására és az euvolémia fenntartására. Bár ezek a vizsgálatok nem oldottak meg minden kérdést, alátámasztják a mannit korai és agresszív alkalmazását agysérült betegeknél.
A hipertóniás oldatok az utóbbi időben egyre népszerűbbek a traumás betegek kezelésében. Van némi bizonyíték arra, hogy a hipertóniás sóoldat a mannitol alternatívájaként használható, különösen gyermekeknél. A 3%-os nátrium-klorid oldat infúziójáról kimutatták, hogy csökkenti az ICP-t és javítja az eredményeket gyermekeknél, de felnőtteknél nem. Egy nemrégiben végzett, 5 randomizált klinikai vizsgálat metaanalízisében a hipertóniás nátriumoldatok hatékonyabbnak bizonyultak a mannitonnál az emelkedett ICP epizódok ellenőrzésében. Jelenleg nem áll rendelkezésre bizonyíték a jobb klinikai eredmények alátámasztására, és egy nagy randomizált vizsgálat indokolt.
Az antikonvulzív terápia
Az antikonvulzív kezelés szintén nem javasolt rutinszerűen olyan agysérült betegeknél, akiknek nincsenek rohamaik. Azonnali (ütközéskor jelentkező) rohamtevékenységről gyakran számolnak be, különösen gyermekeknél. Ez néhány másodperctől egy percig tarthat, és nem tekinthető valódi epilepsziának. Ma úgy gondolják, hogy ez egy rövid funkcionális dekerebráció, amely az agykérgi gátlás elvesztéséből ered. A gyógyulási fázis általában rövid, és a későbbi rohamok kockázata nem emelkedik. Ebben az esetben nem javallott a görcsoldó szerek alkalmazása.
A súlyos fejsérülések bizonyos típusai a korai epilepszia (első 7 d) fokozott (>60%) kockázatát eredményezhetik, az alábbiak szerint:
-
Akut szubdurális
-
Penetráló sérülések
-
Corticalis contusions
-
.
Szignifikáns alkoholfogyasztás a kórtörténetben
Epilepszia az első 24 órában
Egy ilyen betegnél, randomizált kontrollvizsgálatok kimutatták az antikonvulzívumok (fenitoin vagy karbamazepin) 1 héten át történő profilaktikus adásának előnyeit. Ezen időszak után, ha nem jelentkeztek további rohamok, az antikonvulzánsokat le kell állítani, mivel a folytatásnak nincs jelentős előnye, és a késői epilepszia nem kerül megelőzésre.
Ha a betegnek az érkezéskor vagy közvetlenül az érkezés után rohama van, a görcsoldókat a diazepámmal vagy lorazepámmal (lehetőleg) történő azonnali kontroll elérése után kell beadni. A rohammegelőzéssel kapcsolatos 47 kontrollált vizsgálat közelmúltbeli metaanalízise a fenitoin alkalmazását támogatta, mint a traumás agysérülések esetén választandó szert. Nagyon fontos annak felismerése is, hogy a rohamok hátrányosan befolyásolják bármely súlyos fejsérült beteg oxigénellátását. Azonnali légúti támogatás és korai kontroll ezért elengedhetetlen.
Az agysérült betegnél döntő fontosságú a megfelelő plazmaszintű görcsoldók elérése és fenntartása. Fenitoin esetében felnőtteknél 18 mg/kg, gyermekeknél 20 mg/kg intravénás betöltő dózis ajánlott. Lassú adagolás (30 perc alatt), lehetőleg intravénás pumpával ajánlott. Fontos azonban azt is szem előtt tartani, hogy a rohamok makroszkópikusan elért kontrollja után a szokatlanul elhúzódó posztiktális állapot valójában rosszul kontrollált roham (azaz status epilepticus) lehet. Ha megfelelő antikonvulzívumokat adtak (ideális esetben, ha az elektroenkefalográfia kizárta a status epilepticust), akkor más okokat is fel kell tárni.
Hyperoxia és agysérülés
Egyre több bizonyíték utal arra, hogy a magas belélegzett oxigénkoncentráció korai alkalmazása előnyös lehet felnőttkori agysérülés esetén. A súlyos fejsérülések kezelése az agyszöveti oxigénmonitorozás nagyobb hangsúlyozásával szintén mutatott néhány biztató eredményt, amelyeknek ugyanilyen fiziológiai alapja lehet.