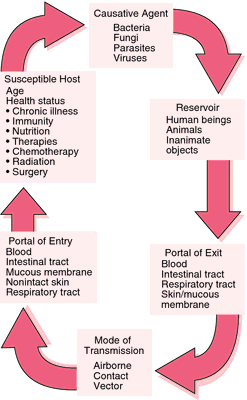
invazie și înmulțire a microorganismelor în țesuturile corpului, ca într-o boală infecțioasă. Procesul infecțios este similar unui lanț circular în care fiecare verigă reprezintă unul dintre factorii implicați în proces. O boală infecțioasă apare numai dacă fiecare verigă este prezentă și în succesiunea corectă. Aceste verigi sunt: (1) agentul cauzal, care trebuie să fie suficient de numeros și virulent pentru a distruge țesuturile normale; (2) rezervoarele în care organismul se poate dezvolta și reproduce; de exemplu, țesuturile corporale și deșeurile oamenilor, animalelor și insectelor, precum și alimentele și apa contaminate; (3) un portal prin care agentul patogen poate părăsi gazda, cum ar fi tractul respirator sau tractul intestinal; (4) un mod de transfer, cum ar fi mâinile, curenții de aer, vectorii, fomitele sau alte mijloace prin care agenții patogeni pot fi mutați dintr-un loc sau persoană în alta; și (5) un portal de intrare prin care agenții patogeni pot intra în corpul (6) unei gazde sensibile. Rănile deschise și căile respiratorii, intestinale și de reproducere sunt exemple de portaluri de intrare. Gazda trebuie să fie sensibilă la boală, să nu aibă imunitate la aceasta sau să nu aibă o rezistență adecvată pentru a depăși invazia agenților patogeni. Organismul răspunde la invazia organismelor cauzatoare prin formarea de anticorpi și printr-o serie de modificări fiziologice cunoscute sub numele de inflamație.
Spectrul agenților infecțioși se schimbă odată cu trecerea timpului și cu introducerea medicamentelor și substanțelor chimice concepute pentru a-i distruge. Apariția antibioticelor și dezvoltarea rezultată a tulpinilor rezistente de bacterii au introdus noi tipuri de agenți patogeni puțin cunoscuți sau despre care nu se credea anterior că sunt semnificativ periculoși pentru om. În urmă cu câteva decenii, organismele gram-pozitive erau cei mai comuni agenți infecțioși. În prezent, microorganismele gram-negative și Proteus, Pseudomonas și Serratia sunt deosebit de problematice, în special în dezvoltarea infecțiilor nosocomiale. Se preconizează că, în deceniile viitoare, alți agenți patogeni mai puțin cunoscuți și noi tulpini de bacterii și virusuri vor apărea ca fiind cauze frecvente de infecții.
Dezvoltarea tulpinilor rezistente de agenți patogeni poate fi limitată prin utilizarea judicioasă a antibioticelor. Acest lucru necesită cultivarea și testarea sensibilității pentru un antibiotic specific la care organismul cauzal identificat s-a dovedit a fi sensibil. În cazul în care pacientul a primit un antibiotic cu spectru larg înainte de efectuarea culturii și a testului de sensibilitate, acesta trebuie întrerupt imediat ce a fost găsit antibioticul specific pentru organismul respectiv. Ar fi util, de asemenea, dacă publicul larg ar înțelege că antibioticele nu sunt soluții de vindecare și că există pericolul de a le utiliza fără discernământ. În unele cazuri, un antibiotic poate perturba flora normală a organismului, compromițând astfel rezistența naturală a organismului și făcându-l mai susceptibil la o a doua infecție (suprainfecție) cu un microorganism rezistent la antibiotic.
Deși antibacteriile au redus foarte mult ratele de mortalitate și morbiditate pentru multe boli infecțioase, rezultatul final al unui proces infecțios depinde de eficiența răspunsurilor imunitare ale gazdei. Medicamentele antibacteriene asigură o acțiune de menținere, menținând sub control creșterea și reproducerea agentului infecțios până când interacțiunea dintre organism și organismele imunitare ale gazdei poate supune invadatorii.
Agenții infecțioși intracelulari includ virusurile, micobacteriile, Brucella, Salmonella și multe altele. Infecțiile de acest tip sunt înfrânte în primul rând de limfocitele T și de produsele lor, care sunt componentele imunității mediate celular. Agenții infecțioși extracelulari trăiesc în afara celulei; aceștia includ specii de Streptococcus și Haemophilus. Aceste microorganisme au o capsulă de carbohidrați care acționează ca un antigen pentru a stimula producția de anticorpi, o componentă esențială a imunității umorale.
Infecția poate fi transmisă prin contact direct, indirect sau prin vectori. Contactul direct poate fi cu excrementele corpului, cum ar fi urina, fecalele sau mucusul, sau cu drenajul de la o rană deschisă, ulcer sau rană. Contactul indirect se referă la transmiterea prin intermediul obiectelor neînsuflețite, cum ar fi lenjeria de pat, tigaia de pat, paharele de băut sau ustensilele de mâncare. Vectorii sunt muștele, țânțarii sau alte insecte capabile să adăpostească și să răspândească agentul infecțios.
Precauțiunile speciale pentru prevenirea răspândirii infecției pot varia de la izolarea strictă a pacientului și măsuri precum purtarea mănușilor, a măștii sau a halatului până la simpla folosire a atenției la manipularea materialului infecțios. Indiferent de diagnosticul sau de starea pacientului, spălarea mâinilor înainte și după fiecare contact este imperativă.
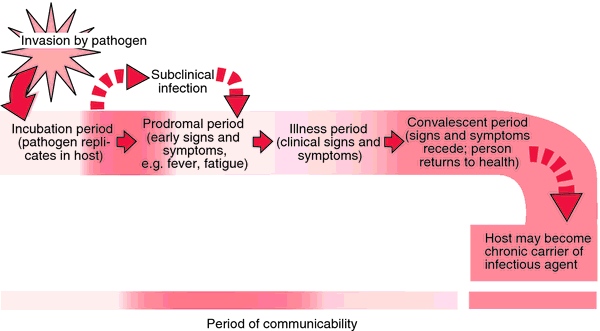
Infecțiile nerecunoscute sau subclinice reprezintă o amenințare, deoarece mulți agenți infecțioși se pot transmite atunci când simptomele sunt fie ușoare, fie total absente.
În îngrijirea pacienților pentru care nu au fost alocate precauții speciale, mănușile sunt indicate ori de câte ori există un contact direct cu sânge, drenaj de plagă sau de leziune, urină, scaun sau secreții orale. Halatele se poartă peste îmbrăcăminte ori de câte ori există drenaj abundent și posibilitatea ca hainele proprii să fie murdare de material infecțios.
Când s-a pus diagnosticul definitiv al unei boli infecțioase și s-au ordonat precauții speciale, este imperativ ca toți cei care au contact cu pacientul să respecte regulile. Membrii familiei și vizitatorii vor avea nevoie de instruire cu privire la tehnicile adecvate și la motivul pentru care acestea sunt necesare.
Sprijinul fiziologic presupune consolidarea mecanismelor de apărare externe și interne ale pacientului. Integritatea pielii este păstrată. Se evită îmbăierea zilnică dacă usucă pielea și o predispune la iritații și crăpături. Spălarea delicată și uscarea temeinică sunt necesare în zonele în care două suprafețe ale pielii se ating, de exemplu, în zona inghinală și genitală, sub sânii grei și în axile. Loțiunile și emolientele sunt folosite nu numai pentru a menține pielea moale, ci și pentru a stimula circulația. Se iau măsuri pentru a preveni apariția ulcerelor de presiune din cauza presiunii prelungite și a ischemiei. Îngrijirea gurii se face în mod sistematic pentru a asigura o mucoasă orală sănătoasă.
Aportul total de lichide nu trebuie să fie mai mic de 2000 ml la fiecare 24 de ore. Deshidratarea celulară poate acționa împotriva transportului adecvat de nutrienți și a eliminării deșeurilor. Menținerea unei urini acide este importantă atunci când infecțiile tractului urinar sunt probabile, ca atunci când pacientul este imobilizat sau are un cateter urinar permanent. Acest lucru poate fi realizat prin administrarea zilnică de vitamina C. Nevoile nutriționale sunt satisfăcute prin orice mijloace necesare și pot necesita alimentație orală suplimentară sau nutriție parenterală totală. Pacientul va avea nevoie, de asemenea, de odihnă adecvată și de libertate față de disconfort. Acest lucru poate necesita învățarea tehnicilor de relaxare, planificarea unor perioade de odihnă neîntreruptă și utilizarea adecvată a măsurilor de confort neinvazive, precum și utilizarea judicioasă a medicamentelor analgezice.
Având o boală infecțioasă poate altera imaginea de sine a pacienților, făcându-i să se simtă stânjeniți de stigmatul de a fi infecțioși sau „murdari” sau făcându-i să se simtă vinovați de pericolul pe care l-ar putea reprezenta pentru ceilalți. Izolarea socială și singurătatea sunt, de asemenea, probleme potențiale pentru pacientul cu o boală infecțioasă.
Pacienții pot deveni, de asemenea, descurajați, deoarece unele infecții tind să recidiveze sau să implice alte părți ale corpului dacă nu sunt eradicate în mod eficient. Este important ca ei să cunoască natura bolii lor, scopurile și rezultatele testelor de diagnosticare și efectul așteptat al medicamentelor și tratamentelor.
Educația pacientului ar trebui să includă, de asemenea, informații despre modurile în care o anumită infecție poate fi transmisă, despre tehnicile adecvate de spălare a mâinilor, despre dezinfectanții aprobați pentru a fi utilizați la domiciliu, despre metodele de manipulare și eliminare a articolelor contaminate și despre orice alte precauții speciale care sunt indicate. Dacă pacienții trebuie să continue să ia antibacteriene la domiciliu, ei sunt avertizați să nu întrerupă administrarea medicamentelor prescrise, chiar dacă simptomele se reduc și se simt mai bine.
.