| Autor | Affiliation |
|---|---|
| Terri Davis, MSHS, PA-C | West Virginia University School of Medicine, Morgantown, Zachodnia Wirginia |
| Joseph Minardi, MD | West Virginia University, Wydział Medycyny Ratunkowej, Morgantown, Zachodnia Wirginia |
| Jennifer Knight, MD | West Virginia University, Wydział Chirurgii, Morgantown, West Virginia |
| Hollynn Larrabee, MD | West Virginia University, Department of Emergency Medicine, Morgantown, West Virginia |
| Gregory Schaefer, DO | West Virginia University, Department of Surgery, Morgantown, West Virginia |
Wprowadzenie
Raport przypadku
Dyskusja
Wnioski
ABSTRACT
Pęknięcie tętniaka tętnicy śledzionowej jest rzadkie i potencjalnie śmiertelne. Dotychczas opisywano je głównie u pacjentek w ciąży i zwykle nie są rozpoznawane aż do laparotomii. Prezentowany przypadek opisuje zespół objawów klinicznych i sonograficznych, które mogą skłonić klinicystów do szybkiego rozpoznania pękniętego tętniaka tętnicy śledzionowej przy łóżku chorego. Proponujemy również szybkie, ale systematyczne podejście sonograficzne do pacjentów z atraumatyczną hemoperitoneum będącą przyczyną wstrząsu. Jest to kolejna demonstracja przydatności przyłóżkowej ultrasonografii u krytycznie chorych pacjentów, zwłaszcza z niezróżnicowanym wstrząsem.
INTRODUCTION
Ruptured splenic artery aneurysm (SAA) is a rare condition that is challenging to diagnose given the nonspecific presentation. Nieswoiste bóle brzucha są częstym zjawiskiem na oddziale ratunkowym (ED) i stanowią 4-5% skarg.1 Częstość występowania SAA jest niska, obserwuje się je przypadkowo jedynie u 0,78% pacjentów poddawanych angiografii.2 Spośród nich tylko u około 10% dochodzi do pęknięcia.3 Przedstawiamy przypadek pęknięcia tętniaka tętnicy śledzionowej, który podkreśla wartość badania ultrasonograficznego wykonywanego w ED w skróceniu diagnostyki różnicowej, skróceniu czasu do postawienia diagnozy i zmianie planu postępowania z korzyścią dla pacjenta. Badanie to nie wymagało zatwierdzenia przez instytucjonalną komisję rewizyjną naszego uniwersytetu, ponieważ opisy przypadków nie są uważane przez naszą instytucję za „badania z udziałem ludzi”.”
Raport przypadku
41-letnia kobieta zgłosiła się do izby przyjęć z ostrym, kłującym bólem w klatce piersiowej, promieniującym do brzucha i pleców, z nudnościami i nadmierną potliwością. Zgłaszała rozlane bóle brzucha od kilku miesięcy i przyznała się do sporadycznego spożywania alkoholu. Cholecystektomia była jej jedyną historią chirurgiczną.
Wstępne parametry życiowe to BP 82/60 i puls 110. Badanie fizykalne wykazało rozlaną tkliwość brzucha z nasilonym bólem w lewym górnym kwadrancie i nadbrzuszu. Parametry życiowe poprawiły się początkowo po podaniu dożylnej (IV) dawki płynów.
Wstępne badania różnicowe obejmowały krwawienie z górnego odcinka przewodu pokarmowego, posocznicę, zawał mięśnia sercowego, nagłe zatrzymanie krążenia w aorcie, powikłania ciąży, w tym pozamacicznej, oraz perforację trzewi.
Radiogram klatki piersiowej i elektrokardiogram były prawidłowe. Pomimo początkowej stabilizacji, pacjent ponownie stał się hipotensyjny z objawami głębokiego wstrząsu, w tym popielatym wyglądem, obniżonym stanem psychicznym i słabym, nitkowatym pulsem.
Przyłóżkowe badanie ultrasonograficzne zostało wykonane w celu oceny fizjologii pacjenta i potencjalnej etiologii wstrząsu. Widoki serca były ograniczone, ale nie wykazywały wysięku ani oczywistego poszerzenia prawej komory, a czynność lewej komory wydawała się energiczna (ryc. 1, ramka 1). Uwidocznione fragmenty aorty brzusznej miały prawidłowy kaliber, jak widać na rycinie 1, ramka 2. Rozległy wolny płyn otrzewnowy z obszarami o zwiększonej i mieszanej echogeniczności zauważono w worku Morisona (rysunek 1, ramka 3 i nagranie wideo), rynienkach paracolowych i miednicy (rysunek 1, ramka 4 i nagranie wideo). Występowało rozległe tworzenie się skrzepów w nadbrzuszu i lewym górnym kwadrancie (rysunek 2, klatki 1-3), ale nie wokół śledziony, która wydawała się normalna (rysunek 2, klatka 4). Nie było żadnych widocznych mas w przydatkach (ryciny niedostępne z powodu usterki w pamięci maszyny technicznej), a zlecone wcześniej badanie ludzkiej gonadotropiny kosmówkowej (HCG) dało wynik ujemny.
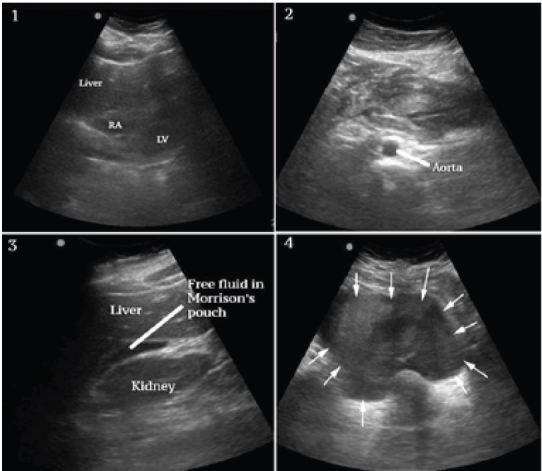
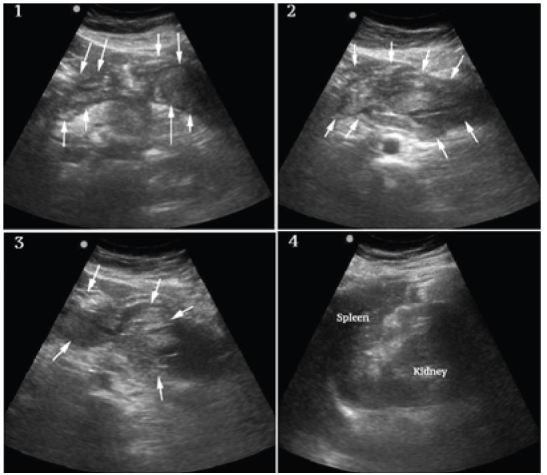
W tym momencie zmodyfikowano kryteria różnicowania i włączono spontaniczne pęknięcie śledziony, ale na podstawie wcześniejszych doświadczeń klinicystów uznano to za mniej prawdopodobne ze względu na normalny wygląd śledziony w badaniu ultrasonograficznym. Rozważano krwotoczne zapalenie trzustki, ale zakres krwotoku wewnątrzotrzewnowego i obraz kliniczny nie wydawały się spójne. Pęknięta ciąża pozamaciczna i krwotoczna torbiel jajnika również uznano za mało prawdopodobne, biorąc pod uwagę brak masy przydatków i ujemny wynik HCG. SAA uznano za najbardziej prawdopodobną diagnozę, biorąc pod uwagę ogólne wyniki kliniczne i sonograficzne, zwłaszcza rozlaną atraumatyczną hemoperitoneum, zlokalizowane tworzenie się skrzepu w nadbrzuszu i lewym górnym kwadrancie oraz brak wyników potwierdzających inne rozważania różnicowe.
Zapewniono odpowiedni dostęp dożylny i rozpoczęto resuscytację krwią, a pacjentkę natychmiast przewieziono na radiologię w celu wykonania angiografii tomografii komputerowej (CT), która wykazała liczne SAA i trwający krwotok. Skonsultowano się z radiologiem interwencyjnym i chirurgiem. Pacjent został przewieziony do pracowni angiografii i sali operacyjnej, gdzie wykonano embolizację tętnicy śledzionowej, a następnie otwartą ewakuację krwiaka, splenektomię, dystalną pankreatektomię i dalszą kontrolę krwawienia. Resuscytacja przebiegała zgodnie z protokołem masywnej transfuzji, w wyniku której podano łącznie siedem jednostek koncentratu krwinek czerwonych, cztery jednostki świeżo mrożonego osocza, po jednej jednostce płytek krwi i krioprecypitatu, a także zastosowano autotransfuzję podczas operacji. Jej stan pooperacyjny był dobry.
Rozpoznanie
Pęknięte tętniaki tętnicy śledzionowej są rzadką przyczyną wstrząsu krwotocznego, ale tętnica śledzionowa stanowi 60% tętniaków trzewnych.2 Tętniaki tętnicy śledzionowej występują w stosunku 4:1 u kobiet do mężczyzn, co statystycznie wiąże się z wielopłodowością, ze średnią liczbą 3,5 ciąż.2 Uważa się, że jest to związane z wpływami hormonalnymi i zwiększonym napięciem ściany tętnicy śledzionowej spowodowanym nadciśnieniem wrotnym w czasie ciąży. Uważa się, że nadciśnienie wrotne z innych przyczyn również może być czynnikiem przyczyniającym się do tego zjawiska.2 Nasza pacjentka nie miała żadnych znanych czynników ryzyka pęknięcia SAA poza płcią żeńską, co czyniło ją mało prawdopodobną w przypadku tej diagnozy.
Po pęknięciu SAA powodują znaczną utratę krwi z niestabilnością hemodynamiczną występującą zwykle w ciągu 6-96 godzin, co daje czas na naprawę, jeśli została rozpoznana. Śmiertelność waha się od 10-36% u pacjentów nieciężarnych3-4 , ale podwaja się u pacjentów w ciąży i z istniejącym wcześniej nadciśnieniem wrotnym.4 Szybka diagnoza i interwencja są kluczowe.
Początkowym objawem pęknięcia jest ból w klatce piersiowej, a następnie niestabilność hemodynamiczna 6-96 godzin później. Opóźniona utrata krwi jest spowodowana zjawiskiem „podwójnego pęknięcia”, w którym krew jest początkowo zamknięta w mniejszym worku osierdziowym, co opóźnia wystąpienie krwotoku wewnątrzotrzewnowego.5 Daje to możliwość postawienia diagnozy i podjęcia leczenia, które może zmniejszyć obecną śmiertelność.
Pęknięty SAA jest najczęściej opisywany u kobiet w ciąży. Tylko w kilku przypadkach opisano zastosowanie ultrasonografii przyłóżkowej do identyfikacji hemoperitoneum przed wykonaniem otwartej laparotomii. Jackson i wsp.4 opisali dwa przypadki kobiet z zapaścią hemodynamiczną: jeden u pacjentki w 35 tygodniu ciąży, a drugi u kobiety z objawami wstrząsu i podejrzeniem etiologii położniczej. Grousolles i wsp.5 opisują przypadek kobiety w 6 tygodniu ciąży z objawami wstrząsu i wstępnym podejrzeniem pęknięcia ciąży pozamacicznej. Heitkamp i wsp.6 opisują kobietę w 31 tygodniu ciąży skarżącą się na nagły silny ból brzucha i hipotensję, z hemoperitoneum w badaniu ultrasonograficznym, która została poddana laparotomii, gdzie zidentyfikowano i leczono chirurgicznie podejrzany pęknięty SAA.
Diagnoza SAA pojawia się przede wszystkim wtedy, gdy zleca się tomografię komputerową z kontrastem jako część badania bólu brzucha lub podczas operacji zwiadowczej z powodu nieurazowego hemoperitoneum.
Etiologie nieurazowej hemoperitoneum z niestabilnością hemodynamiczną obejmują pęknięcie nowotworu naczyniowego w narządzie litym, samoistne pęknięcie śledziony, pęknięcie ciąży pozamacicznej, pęknięcie macicy w czasie ciąży, pęknięcie tętnicy macicznej lub pęknięcie tętniaka aorty brzusznej wewnątrzotrzewnowej. Pęknięta krwotoczna torbiel jajnika może powodować hemoperitoneum, ale hipotensja jest zjawiskiem nietypowym.7 Kiedy SAA występuje w czasie ciąży, 70% z nich jest początkowo rozpoznawanych jako pęknięcia macicy.8
Przy zastosowaniu ultrasonografii do oceny przypadków wstrząsu nieurazowego z hemoperitoneum, staranne rozważenie diagnostyki różnicowej z szybką, ale systematyczną oceną sonograficzną może zasugerować najbardziej prawdopodobną etiologię. W tym przypadku brak skrzepu lub płynu wokół śledziony sugerował, że spontaniczne pęknięcie śledziony było mało prawdopodobne. Przekonanie to opierało się głównie na doświadczeniu klinicysty, ale istnieją również doniesienia o spontanicznym pęknięciu śledziony, w których jako częste wyniki badań sonograficznych podawano powiększenie śledziony, krwiak okołośledzionowy i/lub kolekcje płynów.9 Brak mas w przydatkach i ujemny wynik badania HCG sprawiły, że etiologia pozamaciczna lub inna etiologia związana z przydatkami wydawała się mało prawdopodobna. Prawidłowa średnica aorty sprawiła, że wewnątrzotrzewnowe pęknięcie aorty brzusznej było mało prawdopodobne. Inne patologie macicy wydawały się mało prawdopodobne, biorąc pod uwagę rażąco normalny rozmiar macicy i fakt, że są to typowe powikłania późniejszej ciąży. Wreszcie, zlokalizowane, rozległe tworzenie się skrzepów w nadbrzuszu i lewym górnym kwadrancie silnie sugerowało pęknięcie SAA. W podobnych przypadkach można rozważyć dodatkową analizę z użyciem metod kolorowych i dopplerowskich, ale w tym przypadku nie były one wykonywane. Wstępne rozpoznanie postawione przy użyciu zmodyfikowanego protokołu szybkiego badania ultrasonograficznego we wstrząsie10 u pacjentów z niestabilnością hemodynamiczną silnie koreluje z ostatecznym rozpoznaniem,11 co sugeruje, że badanie ultrasonograficzne ma potencjał w kierowaniu pierwszoliniowym postępowaniem terapeutycznym, tak jak miało to miejsce w tym przypadku.
Podsumowanie
Przedstawiamy przypadek pacjenta, który zgłosił się z niespecyficznymi dolegliwościami i niezróżnicowaną hipotensją, u którego przyłóżkowe badanie ultrasonograficzne pomogło w drastycznej zmianie rozpoznania różnicowego. Wczesna identyfikacja rzadkiego rozpoznania pękniętego tętniaka tętnicy śledzionowej doprowadziła do szybkiej interwencji i bardziej korzystnego wyniku dla pacjenta. Przypadek ten ilustruje przydatność przyłóżkowego badania ultrasonograficznego w ocenie krytycznie chorych pacjentów, zwłaszcza w niezróżnicowanym wstrząsie. Sugerujemy szybką, ale systematyczną ocenę sonograficzną, aby pomóc w ustaleniu etiologii nieurazowej hemoperitoneum powodującej wstrząs. Brak sonograficznych objawów innych etiologii w połączeniu ze stwierdzeniem rozległego tworzenia się skrzepów w nadbrzuszu i lewym górnym kwadrancie może sugerować pęknięcie tętniaka tętnicy śledzionowej wcześniej w przebiegu choroby, przyspieszając diagnozę i postępowanie oraz potencjalnie poprawiając wyniki.
Przypisy
Redaktor sekcji: Rick A. McPheeters, DO
Pełny tekst dostępny poprzez otwarty dostęp na stronie http://escholarship.org/uc/uciem_westjem
Adres do korespondencji: Joseph Minardi, MD, West Virginia University, Department of Emergency Medicine, RCBHSC PO Box 9149, Morgantown, WV 26506. Email: [email protected]. 9 / 2015; 16:762 – 765
Historia przedkładania: Revision received March 12, 2015; Submitted June 6, 2015; Accepted July 24, 2015
Conflicts of Interest: Zgodnie z umową składania artykułów WestJEM, wszyscy autorzy są zobowiązani do ujawnienia wszystkich afiliacji, źródeł finansowania i relacji finansowych lub zarządczych, które mogłyby być postrzegane jako potencjalne źródła stronniczości. Autorzy nie ujawnili żadnych.
1. Powers RD, Guertler AT. Abdominal pain in the ED: stability and change over 20 years. Am J Emerg Med. 1995;13(3):301.
2. Berceli SA. Hepatic and splenic artery aneurysms. Semin Vasc Surg. 2005;18:196-201.
3. Abdulrahman A, Shabkah A, Hassanain M, et al. Ruptured spontaneous splenic artery aneurysm: A case report and review of the literature. Int J Surg Case Rep. 2014;5(10):754-757.
4. Jackson HT, Diaconu SC, Maluso PJ, et al. Ruptured splenic artery aneurysms and the use of an adapted FAST protocol in reproductive age women with hemodynamic collapse: a case series. Case Reports in Emergency Medicine. 2014.
5. Groussolles M, Merveille M, Alacoque X, et al. Pęknięcie tętniaka tętnicy śledzionowej w I trymestrze ciąży. JEM. 2011;41(1):e13-e16.
6. Heitkamp A, Dickhoff C, Nederhoed J, et al. Saved from a fatal flight: Pęknięty tętniak tętnicy śledzionowej u kobiety w ciąży. Int J Surg Case Rep. 2015(8):32-34.
7. Lucey BC, Varghese JC, Anderson SW, et al. Spontaneous hemoperitoneum: a bloody mess. Emerg Radiol. 2007;14(2):65-75.
8. Barrett JM, van Hooydonk JE, Boehm FH. Pregnancy-related rupture of arterial aneurysms. Obstetrical and Gynecological Survey. 1982;37(9):557-566.
9. Gedik E, Girgin S, Aldemir M, et al. Non-traumatic splenic rupture: report of seven cases and review of the literature. World J Gastroenterol. 2008;14(43):6711-6.
10. Perera P, Mailhot T, Riley D, et al. The RUSH exam: Rapid ultrasound in SHock in the evaluation of the critically ill. Emerg Med Clin North Am. 2010;28(1):29-56.
11. Volpicelli G1, Lamorte A, Tullio M, et al. Point-of-care multiorgan ultrasonography for the evaluation of undifferentiated hypotension in the emergency department. Intensive Care Med. 2013;39(7):1290-8.