. Třídění pacienta po příjezdu je nedílnou součástí počátečního posouzení, zejména v situaci s více oběťmi. Poranění hlavy lze klasifikovat podle skóre GCS na lehká (skóre GCS ≥14), středně těžká (skóre GCS ≤13 a ≥9) a těžká (skóre GCS ≤8). Všichni pacienti s těžkým poraněním hlavy by se měli na oddělení urgentního příjmu dostavit intubovaní a ventilovaní. Pokud pacient s těžkým nebo středně těžkým poraněním hlavy dorazí s nezajištěnými dýchacími cestami, zaveďte okamžitá opatření pro převoz do resuscitační oblasti. Pacientovi, jehož stav se zhoršuje, by měla být rovněž poskytnuta péče v resuscitačním prostoru.
Protokoly ATLS by měly být dodržovány jako u každého pacienta s úrazem. Mělo by být zahájeno nebo pokračováno v zajištění dýchacích cest a podpoře dýchání s ochranou celé páteře. Důležité je také udržování přiměřeného středního tlaku za účelem udržení adekvátní CPP. Nebylo dosaženo shody ohledně typu tekutin, které by měly být těmto pacientům podávány, ale většina zdravotníků zpočátku podává koloidy.
Vyšetření pacienta s poraněním hlavy by mělo být stejně důkladné jako u každého jiného pacienta a mělo by zohledňovat klinický stav pacienta a konkrétní aspekty nehody. Hledejte zejména znaky svědčící pro zlomeninu baze lební, a to následující:
-
Tabákovité oči
-
Příznak bití (po 8.12 h)
-
CSF rhinorrhea nebo otorrhea
-
Hemotympanum
S frakturami obličeje, auskultujte krkavice, zda se v nich neobjeví brity, které ukazují na možnou disekci krkavice.
Následovat by mělo kompletní neurologické vyšetření. Pátrejte zejména po následujícím:
-
Zraková ostrost u bdělého pacienta
-
Světelné zornicové reflexy, přímé i konsenzuální
-
Odloučení sítnice nebo krvácení či edém papily
-
Citlivost páteře, a pokud pacient spolupracuje, pohyby končetin
-
Motorické oslabení, je-li to možné, a hrubý senzorický deficit
-
Reflexy, plantární reakce
Nezapomínejte pacienty v častých intervalech přehodnocovat, protože jejich neurologický stav se může rychle měnit.
Menší poranění hlavy
Po odebrání anamnézy a provedení vstupního vyšetření pacientů s menším poraněním hlavy (tj. skóre GCS ≥14) zhodnoťte, zda je indikován rentgenový snímek lebky. Indikace k rentgenovému vyšetření lebky jsou následující:
-
Ztráta vědomí nebo amnézie v anamnéze
-
Tržná rána skalpu (na kost nebo > 5 cm)
-
Násilný mechanismus poranění
-
.
-
Přetrvávající bolest hlavy a/nebo zvracení
-
Významné poranění čelistí
Pokud je rentgenový nález bez pozoruhodností, může být pacient propuštěn domů s poučením o poranění hlavy. Pacient by však měl být přijat, pokud se vyskytnou jakékoli obtíže při hodnocení, jako v následujícím případě:
-
Možné užívání drog nebo alkoholu
-
Epilepsie
-
Pokus o sebevraždu
-
Předchozí neurologická onemocnění (např, Parkinsonova choroba, Alzheimerova choroba)
-
Pacient léčený warfarinem nebo který má poruchu koagulace
-
Nedostatek odpovědné dospělé osoby, která by dohlížela
-
Jakákoli nejistota v diagnóze
Pokud x-rentgenový snímek odhalí poranění CNS, jak je znázorněno na obrázcích níže, přijměte pacienta do nemocnice a v ideálním případě nechte provést CT hlavy.
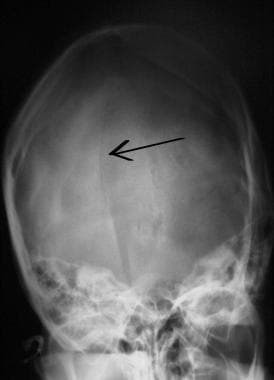 Počáteční zhodnocení a léčba poranění CNS. Lineární okcipitální fraktura lebky (šipka).
Počáteční zhodnocení a léčba poranění CNS. Lineární okcipitální fraktura lebky (šipka). 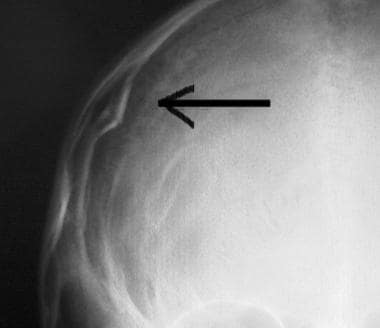 Počáteční zhodnocení a léčba poranění CNS. Depresivní zlomenina lebky (šipka).
Počáteční zhodnocení a léčba poranění CNS. Depresivní zlomenina lebky (šipka). 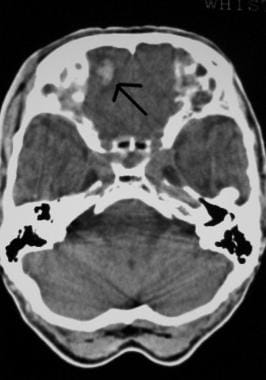 Počáteční zhodnocení a léčba poranění CNS. Čelní pohmožděniny na snímku z CT vyšetření hlavy (šipka).
Počáteční zhodnocení a léčba poranění CNS. Čelní pohmožděniny na snímku z CT vyšetření hlavy (šipka). Pravděpodobnost intrakraniální patologie po poranění hlavy se výrazně zvyšuje s poruchou vědomí a přítomností fraktury lebky. Viz obrázek níže.
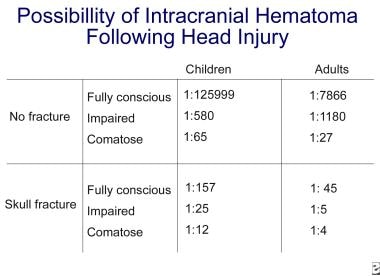 Počáteční hodnocení a léčba poranění CNS. Pravděpodobnost intrakraniálního hematomu po poranění hlavy.
Počáteční hodnocení a léčba poranění CNS. Pravděpodobnost intrakraniálního hematomu po poranění hlavy. Středně těžká poranění hlavy
Všichni pacienti se středně těžkým poraněním hlavy (GCS skóre ≤13 a ≥9) by měli podstoupit CT vyšetření hlavy a měli by být přijati do nemocnice. Pokud nález na CT odhalí poranění CNS, je nezbytné odeslání na neurochirurgické oddělení. Pokud je nález na CT vyšetření bez pozoruhodností, musí být pacient přijat na pozorování. Stav pacienta se středně těžkým poraněním hlavy a normálním nálezem na CT vyšetření by se měl zlepšit během několika hodin po přijetí. Pokud nedojde ke zlepšení, je třeba CT vyšetření zopakovat.
Při přijímání pacientů s lehkým nebo středně těžkým poraněním hlavy bez intrakraniální patologie platí následující pokyny:
-
Neurologické pozorování je třeba provádět každé 2 hodiny. Pacient by neměl nic přijímat ústy, dokud není v pohotovosti.
-
Začněte intravenózně podávat 0,9% roztok chloridu sodného (plus 20 mmol chloridu draselného, pokud pacient zvrací).
-
V případě potřeby lze předepsat mírná analgetika (např. paracetamol, kodeinfosfát) a antiemetika. Vyhněte se fenothiazinům, protože mohou snižovat práh záchvatů.
Těžká poranění hlavy
Po stabilizaci by pacienti s těžkým poraněním hlavy (GCS skóre ≤8) měli podstoupit CT vyšetření hlavy. Pro řešení intrakraniální patologie a ICP je nezbytné doporučení neurochirurga. Přijměte okamžitá opatření ke snížení ICP. Pokud nálezy na CT vyšetření ukazují na difuzní poranění mozku a/nebo intrakraniální patologii, lze přijmout jednoduchá opatření ke snížení ICP do doby převozu na neurochirurgické oddělení, a to následujícím způsobem :
-
Hlava by měla být elevována (30-45°). Udržujte krk rovně a zabraňte zúžení žilního návratu.
-
Udržujte normovolemii a normální tlak (průměrný tlak >90 mm Hg).
-
Ventilujte na normokapnii a vyhněte se hypokapnii (PCO2 >3,5 kPa).
-
Používejte lehkou sedaci a analgezii (např. kodeinfosfát v dávce 30-60 mg IM q4h).
-
Zvažte podání manitolu (1 g/kg intravenózně ihned), ale nejprve kontaktujte neurochirurgického registrátora.
Náhlá chirurgická léčba
Náhlá chirurgická léčba na pohotovosti by neměla být nutná v oblastech se zavedenou neurochirurgickou péčí. Pokud však není okamžitá neurochirurgická péče dostupná, může být nezbytné provedení explorativních vrtů. Zařízení pro CT vyšetření pravděpodobně nebude k dispozici, proto je za těchto okolností velmi důležitá klinická prozíravost. Burr holes se provádějí především pro diagnostické účely, protože většina akutních hematomů je příliš sražená na to, aby mohla být odstraněna otvorem, a nejčastější intrakraniální hematom je spíše subdurální než extradurální. Provedení burr holes však může pomoci dosáhnout mírné dekomprese a v ideálním případě by měl být lékař připraven přistoupit k úplné traumatické kraniotomii. V každém případě by takový postup neměl být prováděn, pokud nebyl schválen odesílajícím neurochirurgickým pracovištěm.
Kritéria pro explorativní burr holes jsou následující:
-
Není bezprostředně k dispozici CT zařízení.
-
Není bezprostředně k dispozici neurochirurgické referenční centrum.
-
Pacientův stav se rychle zhoršuje, jedna zornice je fixovaná a rozšířená, pacient nereaguje na manitol.
-
Pacient umírá na herniaci mozkového kmene.
Vyvrtejte otvory podél možné linie úrazové kraniotomie a na straně dilatující zornice nebo zornice, která se rozšířila jako první (je-li známa). Začněte těsně před uchem (1-1,5 cm) a nad zygomatickým obloukem. Pokud nenarazíte na hematom, zvažte otevření dury, zejména pokud namodralé zbarvení naznačuje subdurální hematom.
Poranění páteře
Převážná většina (>70 % u dospělých a >60 % u dětí) poranění páteře se týká krční páteře, nejpohyblivější části páteře. U dětí je častěji poraněna horní krční páteř (mezi C2 a týlem), zatímco u dospělých je nejčastějším poškozením střední až dolní krční páteř. Vzhledem k pravděpodobnosti poranění páteře by měl být každý pacient, který utrpí úraz, považován za pacienta s možným poraněním páteře, dokud radiografické a klinické důkazy neprokáží opak. Vhodná je okamžitá imobilizace krční páteře ve vhodném límci a okamžitá imobilizace zbytku páteře na páteřní desce.
Snímkování páteře by mělo zahrnovat alespoň prosté rentgenové snímky krční páteře (předozadní a boční, kolíkový pohled a s viditelným přechodem C7-T1). Pokud je silně naznačeno poranění páteře, tj. vzhledem ke způsobu poranění nebo vzhledem k orientačním nálezům na rentgenovém snímku, mělo by být dále provedeno CT vyšetření páteře.
Management
Po příjezdu na oddělení urgentního příjmu by měl být pacient umístěn na ochrannou desku páteře. Po počáteční stabilizaci by mělo následovat úplné klinické vyšetření a posouzení. Pozor na prodloužení krku, pokud je nutná intubace. Při sekundárním vyšetření zkontrolujte hmatné kroky po celé páteři. Zkontrolujte, zda nejsou přítomny klinické známky poranění míchy. Nezapomeňte na močový měchýř (může být nutná katetrizace). Dávejte pozor na možnost míšního šoku, tj. hypotenze v důsledku ztráty tonu sympatiku, která je spojena s bradykardií. K udržení středního arteriálního tlaku vyššího než 90 mm Hg je nutné podávání tekutin k úpravě nerovnováhy, ať už s přidáním tlakových látek nebo bez nich (prostředkem volby je dopamin), ale nepřetěžujte se, protože to může vést k srdečnímu selhání. Mějte také na paměti, že chybějící tachykardie může maskovat skutečnou ztrátu tekutin.
Plainní boční rentgenové snímky krční páteře, jak je uvedeno níže, by měly být tím nejmenším z prováděných vyšetření. Vyšetřete, zda nedochází k vyrovnání, otoku měkkých tkání, stupňům nebo zlomeninám. Pokud jsou přítomny klinické nebo radiologické známky poranění páteře, okamžitý management pacienta po stabilizaci zahrnuje analgezii, kompletní zobrazovací vyšetření a konzultaci s páteřními chirurgy.
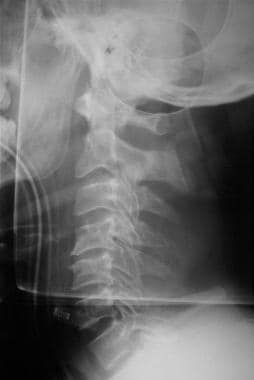 Počáteční hodnocení a léčba poranění CNS. Boční rentgenový snímek páteře.
Počáteční hodnocení a léčba poranění CNS. Boční rentgenový snímek páteře. Přítomnost radiologického důkazu potvrzujícího poranění páteře by neměla vést ke zmírnění bezpečnostních opatření, dokud pacient není dostatečně lucidní a spolupracující, aby mohl hýbat všemi končetinami a hlásit případné oblasti nadměrné citlivosti. Poranění míchy bez radiografických abnormalit (tj. SCIWORA) se vyskytuje přibližně u 2-4 % poranění páteře.
Běžný typ poranění
-
Atlantookcipitální dislokace: Ty jsou téměř vždy smrtelné, ale rychlé rozpoznání a stabilizace mohou být velmi důležité.
-
Zlomeniny kotníku: V závislosti na typu se většina z nich léčí konzervativně.
-
Zlomeniny osy: Jsou obtížně léčitelné kvůli vysokému počtu nespojení, ale většina z nich vyžaduje nějakou formu vnitřní fixace.
-
Zranění C3-T1: Důležitá je včasná redukce a vyrovnání. U pacientů s neúplným poraněním se doporučuje dekomprese míchy.
Použití steroidů při poranění míchy (metylprednisolon)
Studie NASCIS (National Acute Spinal Cord Injury Studies) I a II publikované v 90. letech 20. století prokázaly významný přínos podávání vysokých dávek metylprednisolonu brzy po poranění míchy (do 8 h). Dávka činí 30 mg/kg intravenózně během 15 minut a následně 5,4 mg/kg/h kontinuální intravenózní infuzí po dobu 24 hodin.
Studie NASCIS I a II byly podrobeny významné kritice jak s ohledem na jejich design, tak na možný poměr přínosu a rizika. Většina odborníků a autorit v oblasti poranění míchy by nedoporučovala rutinní používání steroidů u poranění míchy. Nedávné důkazy ze studie CRASH u poranění hlavy tento názor ještě posílily. Léčba poranění míchy by se však vždy měla řídit místními pokyny.
Steroidy se u pacientů s těžkým poraněním hlavy rutinně nedoporučují. Počáteční nadšení v 60. letech 20. století, vyvolané pozitivními výsledky laboratorních studií, se nikdy nepromítlo do významného zlepšení výsledků. V důsledku toho směrnice nedoporučují používání steroidů u pacientů s těžkým poraněním hlavy. Platnost důkazů použitých k těmto závěrům však byla zpochybněna a použití kortikosteroidů u všech stupňů závažnosti poranění hlavy bylo nedávno zkoumáno v rozsáhlé randomizované mezinárodní studii (tj. studii CRASH) podporované Medical Research Council. Tato studie byla zastavena o 6 měsíců dříve, protože u pacientů, kteří dostávali steroidy, nebyl zaznamenán žádný zvláštní přínos, zatímco byl zaznamenán mírný nárůst komorbidity.
Náhrada tekutin
Intravenózní náhrada tekutin je nedílnou součástí procesu resuscitace. Zásadní význam má věk pacienta a přítomnost dalších poranění, která mohou vést k těžké hypovolemii, jako jsou cévní poranění, nitrobřišní krvácení nebo zlomeniny pánve. Zvláštní pozornost je třeba věnovat také těžkému poranění páteře (paraplegie nebo tetraplegie), které může vést k míšnímu šoku v důsledku nedostatečného odtoku sympatiku. Může trvat 8-12 hodin a projevuje se těžkou hypotenzí, která není spojena s tachykardií, pocením nebo periferní vazokonstrikcí. Pokusy o podporu krevního tlaku velkými objemy tekutin mohou vést ke značným problémům, když spinální šok ustoupí a vrátí se tonus sympatiku. Nadměrná zátěž tekutinami může vyústit v srdeční selhání a v případě poranění mozku zhoršit otok mozku.
Neexistují žádné důkazy o nejvhodnější náhradě tekutin pro pacienty s poraněním mozku. Publikované pokyny nepodporují žádnou konkrétní tekutinu, ale obecně se doporučují izotonické krystaloidní roztoky (např. chlorid sodný). Hypotonickým roztokům (např. Ringersův laktát nebo dextróza/salin) je však třeba se vyhnout, s výjimkou dětí, u nichž se dextróza/salin běžně používá. V případech těžké hypovolemie způsobené traumatem není rychlá náhrada objemu koloidy nebo lidským albuminem kontraindikována. Obecně by se resuscitace tekutin měla řídit koexistujícím traumatem a jejím cílem by mělo být udržení pacienta s poraněním mozku v euvolemickém stavu. Koncept „vyčerpání pacientů“ je považován za zastaralý. Takový přístup může ohrozit průtok krve mozkem a nepříznivě ovlivnit výsledek.
Přetrvává polemika o významu časného podání manitolu při podezření na poranění mozku. Původní názor, že mannitol působí tak, že „dehydratuje“ mozek a tím snižuje intrakraniální tlak (ICP), byl vyvrácen a nyní je známo, že jeho hlavní účinek je reologický. Snížením viskozity krve mannitol zvyšuje průtok krve mozkem, což vede k částečné reaktivní vazokonstrikci arteriol a snížení ICP. I když nedosáhne významného snížení ICP, může manitol přesto zvýšit průtok krve mozkem téměř o 30 %. Navíc načasování a rychlost podávání manitolu ani specifické indikace pro jeho podávání nebyly nikdy podrobeny randomizované studii.
Ve Spojených státech amerických dostávají všichni pacienti s těžkým poraněním hlavy s abnormálními zornicovými příznaky po příjezdu na oddělení urgentního příjmu rutinně 100 ml 20% manitolu. Tradičně by většina neurochirurgů ve Spojeném království doporučovala podání 1 g/kg manitolu 20% jako bolusovou infuzi. Publikované pokyny rovněž uvádějí, že osmolalita plazmy by měla být udržována na hodnotě nižší než 320 mOsm. V akutní situaci je to menší problém, ale je třeba na to vždy pamatovat, protože občas tito pacienti zůstávají v resuscitačním prostoru po dlouhou dobu. Pokud je pacientovi podáván manitol, měl by být katetrizován.
Je však pravděpodobné, že ve skutečnosti jsou nutné mnohem vyšší dávky, než jsou výše doporučené. Nedávné důkazy ze 2 randomizovaných studií od stejné skupiny prokázaly významně lepší míru zotavení pacientů s těžkým poraněním hlavy, kteří dostali po příjezdu a před CT vyšetřením úvodní bolusovou infuzi manitolu 20% v dávce 0,6-0,7 g/kg. Poté, co CT vyšetření potvrdilo přítomnost akutního subdurálního hematomu nebo intracerebrální kontuze, dostali pacienti, kteří měli normální zornice, dalších 0,6-0,7 g/kg, zatímco pacienti s nerovnými zornicemi dostali dalších 1-1,4 g/kg. U obou skupin pacientů bylo ke korekci diuretického účinku manitolu a udržení euvolemie použito současné podávání fyziologického roztoku. Přestože tyto studie nevyřešily všechny otázky, podporují včasné a agresivní použití manitolu u pacientů s poraněním mozku.
Hypertonické roztoky si v poslední době získaly oblibu při léčbě pacientů s traumatem. Existují určité důkazy, že hypertonický fyziologický roztok lze použít jako alternativu k manitolu, zejména u dětí. Bylo prokázáno, že infuze 3% roztoku chloridu sodného snižují ICP a zlepšují výsledky u dětí, ale ne u dospělých. V nedávné metaanalýze 5 randomizovaných klinických studií bylo zjištěno, že hypertonické roztoky sodíku jsou při kontrole epizod zvýšeného ICP účinnější než manitol. V současné době nejsou k dispozici žádné důkazy, které by potvrzovaly lepší klinické výsledky, a je třeba provést rozsáhlou randomizovanou studii.
Léčba antikonvulzivy
Antikonvulziva se rovněž rutinně nedoporučují u pacientů s poraněním mozku, kteří nemají záchvaty. Běžně je hlášena okamžitá (při nárazu) záchvatová aktivita, zejména u dětí. Může trvat několik sekund až minut a není považována za skutečnou epilepsii. V současné době se má za to, že se jedná o krátkou funkční dekerebraci, která je důsledkem ztráty korové inhibice. Fáze zotavení je obvykle krátká a riziko pozdějších záchvatů není zvýšené. V tomto případě nejsou indikována žádná antikonvulziva.
Některé typy těžkých poranění hlavy mohou mít za následek zvýšené riziko (>60 %) časné epilepsie (prvních 7 d), a to následující:
-
Akutní subdurální
-
Penetrující poranění
-
Kortikální kontuze
.
-
Významné zneužívání alkoholu v minulosti
-
Epilepsie v prvních 24 hodinách
U těchto pacientů, randomizované kontrolní studie prokázaly přínos profylaktického podávání antikonvulziv (fenytoinu nebo karbamazepinu) po dobu 1 týdne. Po uplynutí této doby, pokud se neobjeví žádné další záchvaty, by měla být antikonvulziva vysazena, protože pokračování v podávání nemá žádný významný přínos a pozdní epilepsii nezabrání.
Pokud má pacient záchvaty při příjezdu nebo bezprostředně po něm, antikonvulziva by měla být podávána po dosažení okamžité kontroly diazepamem nebo lorazepamem (nejlépe). Nedávná metaanalýza 47 kontrolovaných studií o prevenci záchvatů podpořila použití fenytoinu jako léku volby při traumatickém poranění mozku. Je také velmi důležité si uvědomit, že záchvaty nepříznivě zhoršují oxygenaci každého pacienta s těžkým poraněním hlavy. Okamžitá podpora dýchacích cest a včasná kontrola je proto nezbytná.
U pacienta s poraněním mozku je zásadní dosáhnout a udržovat adekvátní plazmatické hladiny antikonvulziv. U fenytoinu se doporučuje intravenózní nasycovací dávka 18 mg/kg u dospělých a 20 mg/kg u dětí. Doporučuje se pomalé podávání (po dobu 30 minut), nejlépe pomocí intravenózní pumpy. Je však také důležité mít na paměti, že po makroskopicky dosažené kontrole záchvatů může být neobvykle prodloužený postiktální stav ve skutečnosti špatně kontrolovaným záchvatem (tj. status epilepticus). Pokud byla podána adekvátní antikonvulziva (ideálně pokud elektroencefalografie vyloučila status epilepticus), je třeba zkoumat jiné příčiny.
Hyperoxie a poranění mozku
Některé objevující se důkazy naznačují, že časná aplikace vysokých koncentrací inspirovaného kyslíku může být u poranění mozku dospělých přínosem. Léčba těžkých poranění hlavy s větším důrazem na monitorování kyslíku v mozkové tkáni rovněž prokázala některé povzbudivé výsledky, které mohou mít stejný fyziologický základ.