Descargar este número Volver al resumen
Catherine PONS-HIMBERT*,
y Elisabeth LAEMMEL**
**Universidad de París 7
París, Francia
Resumen
El sistema linfático fue considerado durante años un sistema «accesorio» y se descuidó en comparación con el sistema vascular, que parecía mucho más crucial. En la última década, los investigadores se han interesado por la función linfática, ya que muchas enfermedades parecen interactuar con ella (cáncer, inflamación, infección, autoinmunidad). El sistema linfático es más difícil de estudiar que su homólogo vascular, ya que sus vasos son poco definidos, casi invisibles. Sólo la microscopía intravital permite visualizar correctamente estas estructuras, arrojando luz sobre su función y cuantificando sus movimientos. Este artículo se centra en la anatomía y fisiología de la linfa, resume las tendencias de la investigación y considera las enfermedades de la linfa y los últimos tratamientos, en particular del cáncer.
INTRODUCCIÓN
Las circulaciones tanto de la sangre como de la linfa están implicadas en la función cardiovascular. La circulación sanguínea es un circuito cerrado, pero se producen muchos intercambios a nivel venular y capilar entre el tejido sanguíneo y los órganos perfundidos. Los fluidos y las proteínas pueden pasar de un compartimento a otro. La circulación linfática devuelve el líquido perdido a la circulación general.
Se pueden distinguir dos etiologías en la enfermedad linfática: el exceso de líquido en el intersticio debido a cambios en la permeabilidad, y la alteración del drenaje del líquido por los linfáticos.
El linfedema resulta de la acumulación de líquido en el compartimento intersticial del espacio extravascular.1 Aunque se encuentra con frecuencia en la práctica médica, su prevalencia no está bien establecida, ya que carecemos de una definición precisa, el tratamiento varía y las poblaciones afectadas están mal definidas.2 La tasa de prevalencia del linfedema en mujeres tratadas por cáncer de mama se ha comunicado como un 11%3 y un 25%.4 El linfedema no se conoce bien, ya que los mecanismos responsables del flujo linfático normal aún no están claros. A pesar de la importancia del sistema linfático en el intercambio de fluidos y macromoléculas, nuestra comprensión del mismo está muy por detrás de la del sistema vascular, en parte porque es difícil estudiar unos vasos tan diminutos y finos.
Los vasos linfáticos se encuentran en todos los tejidos, salvo en aquellos con un bajo nivel de intercambios, como el hueso y el cartílago y el caso particular del sistema nervioso central. El sistema linfático desempeña un papel importante en la absorción de los lípidos, como en el tracto intestinal, donde está particularmente desarrollado. También participa en las reacciones inmunitarias. Los vasos linfáticos transportan factores y células inmunitarias (linfocitos) a los tejidos y a los ganglios linfáticos, y actúan como filtros y depósitos de glóbulos blancos y células tumorales.5 Sin embargo, la función más importante de los vasos linfáticos es mantener el equilibrio de fluidos y macromoléculas y la presión oncótica. El plasma se filtra al espacio intersticial desde la sangre a través de los capilares. Gran parte es reabsorbido por las células tisulares o la sangre, pero no todo debido a las fuerzas osmóticas resultantes de la extravasación de proteínas. Los vasos linfáticos drenan este exceso de líquido a la sangre venosa para evitar el edema. Las proteínas que se escapan de los capilares al espacio intersticial vuelven a la sangre a través de los vasos linfáticos permeables, asegurando así la homeostasis. De lo contrario, si la presión osmótica de la sangre disminuye, se producirá un desequilibrio de líquidos y sus consecuencias. Debido a la función de los vasos linfáticos, el linfedema suele estar asociado a las enfermedades venosas y al cáncer. La acumulación de líquido en los tejidos también provoca fibrosis, inflamación crónica y cambios en los tejidos.
El sistema linfático puede considerarse un órgano por derecho propio, ya que recientes trabajos de investigación han demostrado la existencia de factores linfangiogénicos, marcadores linfáticos específicos y células endoteliales linfáticas (que difieren de las células endoteliales vasculares). La idea de un órgano específico se confirma por el hecho de que los sacos linfáticos ya están presentes en embriones humanos de 6 a 7 semanas, brotando de las venas embrionarias.6
FISIOLOGÍA DEL SISTEMA LINFÁTICO
Anatomía funcional
El sistema linfático está compuesto por capilares, vasos colectores, ganglios linfáticos, troncos y conductos, cada parte con una anatomía y un papel específicos. Los vasos linfáticos pueden dividirse anatómicamente en 2 partes, los linfáticos iniciales y los linfáticos colectores. Los linfáticos iniciales se encuentran en los tejidos cerca de los microvasos sanguíneos. Incluso la microscopía intravital, que revela los microvasos y los glóbulos rojos, no puede distinguir los linfáticos iniciales, cuyo tamaño (10 µm a 60 µm de diámetro) ha dificultado las investigaciones. Mediante la inyección de microesferas en las arteriolas, combinada con técnicas histológicas, Schmid-Schönbein7 ha descubierto recientemente que los linfáticos iniciales tienen una pared de células endoteliales sueltas, aplanadas y superpuestas que están desprovistas de moléculas de adhesión como las VE-catherinas. Los filamentos de anclaje unen fuertemente las células endoteliales a los tejidos circundantes. La discontinuidad de la lámina basal permite que las macromoléculas y las células lleguen a la linfa.8 Schmid- Schönbein sugirió que los linfáticos iniciales contienen microválvulas endoteliales (Figura 1),9 que permiten que el líquido entre pero no salga del intersticio.7 Los linfáticos iniciales no son contráctiles, pero la formación de linfa en ellos requiere la expansión y compresión periódica de los tejidos circundantes.
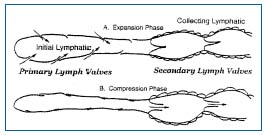
Figura 1. Sistema de dos válvulas en los linfáticos: válvula primaria en el linfático inicial y válvula secundaria en el linfático colector.
Durante la expansión, el líquido intersticial puede entrar en los linfáticos a través de las microválvulas endoteliales, porque la presión intralinfática es menor que la del líquido intersticial. La compresión de los tejidos circundantes obliga a la linfa a dirigirse hacia los linfáticos colectores, cuyo músculo liso puede contraerse espontáneamente. La parte que contiene la válvula de un vaso linfático y la porción adyacente del vaso antes de la siguiente válvula forman una unidad funcional denominada linfangión, que es capaz de contraerse o expandirse. Los linfangiones se ven claramente por microscopía intravital de la circulación del mesenterio de la rata, cerca del sistema microvascular y alrededor de las células lipídicas (Figura 2). Muestran contracciones espontáneas y sus válvulas pueden verse fácilmente en la Figura 3.
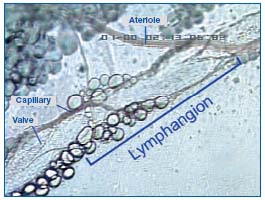
Figura 2. Un linfangión de los linfáticos mesentéricos de rata visto por microscopía intravital.
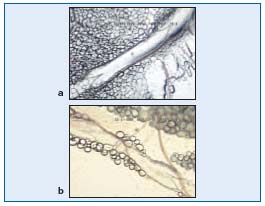
Figura 3. Una válvula (abierta y cerrada) de los linfáticos mesentéricos de rata vista por icroscopía intravital.
Los linfáticos colectores drenan los linfáticos iniciales hacia los ganglios. Se pueden distinguir los linfáticos pre y postnodales. Los ganglios linfáticos atravesados por los linfáticos colectores se organizan en racimos y desempeñan un papel importante en el intercambio entre la linfa y la sangre. Los glóbulos blancos, pero también las células tumorales, pueden proliferar en los ganglios linfáticos y llegar a la sangre y a los órganos. Los glóbulos blancos de los ganglios fagocitan las proteínas y luego las eliminan de la linfa.
Los linfáticos colectores se ensanchan en troncos que entran en los conductos torácicos donde la linfa vuelve al torrente sanguíneo. Los conductos linfáticos derechos reciben la linfa del cuadrante superior derecho y drenan en la vena subclavia derecha. Aparte de esto, toda la linfa drena en el conducto torácico, que drena en la vena yugular interna izquierda. Las excepciones son los linfáticos intestinales, hepáticos y lumbares, que drenan a la cisterna chyli en la cavidad abdominal.
Como los vasos linfáticos no están repletos de líquido, están protegidos de los problemas hidrostáticos durante el estrés gravitacional, a diferencia de las venas. El sistema linfático incluye la linfa (fluido circulante), los vasos (paralelos a las venas), los ganglios a lo largo de los vasos colectores y los nódulos aislados en la pared intestinal y en órganos especializados (como las amígdalas, el timo y el bazo). A diferencia del sistema vascular, el sistema linfático no es un circuito cerrado.
Actividad de bombeo
El sistema linfático tiene todos los componentes anatómicos necesarios para el bombeo activo del líquido intersticial. Durante años, el sistema linfático se consideró una bomba pasiva y suscitó un interés limitado. En las últimas décadas, los estudios han demostrado la actividad de bombeo de los linfáticos. Para funcionar, una bomba necesita una diferencia de presión y volumen, y ésta puede ser generada por la contractilidad de los vasos o por cambios en la presión externa. Los linfáticos iniciales tienen dos sistemas de válvulas: las microválvulas endoteliales y las válvulas intralinfáticas clásicas. Este sistema de dos válvulas proporciona un mecanismo de flujo unidireccional durante la compresión y expansión de los linfáticos iniciales. Estos movimientos de compresión y expansión dependen de la contracción muscular, los movimientos respiratorios (especialmente la inspiración), las pulsaciones arteriales, los cambios posturales y la tensión de la piel.10 La linfa fluye a unos 125 mL/h, y esta velocidad puede multiplicarse por 10 durante el ejercicio.
Los linfangiones pueden actuar como una bomba cuando transportan activamente la linfa contra un gradiente de presión, o como un conducto cuando transportan pasivamente la linfa por un gradiente de presión, tal como describen Quick11 y Gashev.12 Estos autores comparan el linfangión con un ventrículo. La presión transmural es un factor hidrodinámico importante para la contractilidad de los linfangiones. Modula la fuerza y la frecuencia de las contracciones. Zhang et al13 describieron la propagación de una onda de movimiento de un linfangión al siguiente debido a un sitio de marcapasos en el lado de entrada en la válvula de cada linfangión. El flujo está relacionado con los cambios de presión entre dos linfangiones y estimula una nueva contracción. Quick y Gashev sugieren que la respuesta del endotelio a la tensión de la pared y al esfuerzo cortante cerca del sitio de la válvula de entrada podría ser uno de los mecanismos responsables del movimiento linfático.
Los linfáticos conductores contienen músculo liso que se contrae a un ritmo de 1 a 15 ciclos por minuto,14 en oposición de fase: un linfangión se contrae cuando el siguiente se dilata, por lo que uno está vacío cuando el siguiente está lleno.
Los linfáticos tienen una presión interna baja (varios mm Hg), pero son muy sensibles al gradiente de presión, lo que influye en el edema, por ejemplo. Otros factores pueden interferir con la actividad de la bomba. Por ejemplo, la bomba sólo es activa a baja tensión de oxígeno (25-40 mmHg). Por el contrario, un nivel elevado de oxígeno inhibe la frecuencia y la amplitud de las contracciones.
El sistema linfático es activo, pero algunos autores sugieren que el hecho de que sea activo o pasivo depende del entorno. En algunas enfermedades, en las que se necesita un importante drenaje de líquidos, los linfáticos se dilatan y pierden su actividad contráctil. Utilizando modelos matemáticos, Quick et al11 han demostrado la existencia de un gradiente de presión a lo largo de los linfáticos con un exceso de presión en los tejidos circundantes. En este caso, el drenaje es mejor si los vasos se dilatan en lugar de contraerse espontáneamente.
El sistema linfático es muy adaptable y sensible a pequeñas diferencias de presión interna o externa. Embriológicamente, las células endoteliales linfáticas pueden distinguirse de las células endoteliales vasculares, y tienen receptores específicos, lo que sugiere que también tienen un papel farmacológico específico.
FARMACOLOGÍA DEL SISTEMA LINFÁTICO
Al compararse el sistema linfático con el vascular, se han probado fármacos vasoactivos en los linfáticos, pero sabemos que los receptores de las células endoteliales linfáticas difieren de los de las células endoteliales vasculares. Algunos agentes vasoactivos pueden regular la actividad de los linfáticos. Se han probado varios agentes, en particular fármacos cardiovasculares, in vitro (linfáticos aislados bovinos) y en animales (ovejas, ratas). Se ha demostrado que los linfangiones son sensibles a fármacos vasoactivos como los donantes de óxido nítrico (NO),15,16 las prostaglandinas y el tromboxano.17 Los vasodilatadores como el NO tienden a disminuir la fuerza y la frecuencia del bombeo linfático. Los vasoconstrictores, como el tromboxano, parecen tener el efecto contrario.
Usando microscopía intravital en los linfáticos mesentéricos de rata, se probaron los fármacos adrenérgicos sobre la actividad linfática. Los antagonistas de los receptores alfa 1 (prazosina) y alfa 2 (yohimbina) no modifican el diámetro ni la actividad contráctil de los linfáticos, lo que sugiere que no hay tono adrenérgico en los linfáticos. La norepinefrina y la fenilefrina aumentan la frecuencia de las contracciones y disminuyen el diámetro. Estos experimentos indican que la función linfática puede aumentar a través de los adrenorreceptores alfa-1 pero no alfa-2.18
La bradicinina aumenta la frecuencia, la fuerza y la duración de las contracciones de los linfáticos iniciales.19,20 Su efecto sobre los vasos linfáticos mesentéricos de la rata puede visualizarse mediante microscopía intravital (Figura 4).
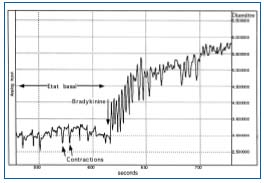
Figura 4. Efecto de la bradicinina en las contracciones linfáticas.
Con el telón de fondo del reciente interés por los linfáticos y la demostración de que el sistema linfático es un sistema aparte y diferente del sistema vascular, con células endoteliales linfáticas específicas, Ohhashi21 ha revisado las nuevas investigaciones farmacológicas sobre los linfáticos. Por ejemplo, se demostró que la generación de NO endógeno y de radicales de oxígeno reactivos (ROR) de las células endoteliales linfáticas, así como la activación de los canales de potasio sensibles al ATP (KATP), desempeñan un papel en la regulación del transporte linfático. El NO liberado por estas células endoteliales (a través de la NO sintasa constitutiva) inhibe el ritmo y la amplitud de la actividad de la bomba. El ATP induce la dilatación y también inhibe la actividad de la bomba linfática. La acetilcolina provoca la relajación de los vasos linfáticos a través de la liberación de NO y tiene efectos cronotrópicos e inotrópicos negativos sobre la bomba. La endotelina aumenta la vasomoción linfática con la participación del calcio.
Debido al papel de los linfáticos en las metástasis tumorales, Ohhashi menciona también sustancias liberadas por las células tumorales, como el NO y derivados, que reducen la actividad de la bomba. Los macrófagos exudados presentes en los vasos o ganglios linfáticos, cuando son activados por lipopolisacáridos bacterianos, liberan NO y prostaglandinas vasodilatadoras, disminuyendo así la actividad de la bomba. El edema es una de las consecuencias de la baja actividad de la bomba.
EL SISTEMA LINFÁTICO EN LA ENFERMEDAD
Los daños en el sistema linfático pueden causar linfedema. El linfedema primario es una condición hereditaria, que puede aparecer en diferentes partes del cuerpo y en diferentes edades. Más común es el linfedema secundario, que puede deberse a una inflamación, a la invasión de bacterias o parásitos, a la oclusión tras una cirugía o a la irradiación de tumores. Es la manifestación clínica de un desequilibrio de fuerzas en la pared capilar. El edema es una acumulación excesiva en el espacio intersticial de líquido que no ha sido reabsorbido por los capilares ni captado por los linfáticos. Puede producirse por obstrucciones, insuficiencia linfática, aumento de la permeabilidad proteica, inflamación y reducción de las proteínas plasmáticas. En los seres humanos, las benzopironas (cumarina, oxerutinas y diosmina), los flavonoides y el extracto de rusco se utilizan para tratar el edema de alto contenido proteico. Reducen la hinchazón y el dolor, y mejoran la cicatrización y la oxigenación. Las benzopironas aumentan el número de macrófagos, que lisan el exceso de proteínas, y mejoran el bombeo por los linfáticos colectores.22
El sistema linfático tiene un papel importante en la defensa inmunitaria.23 Los vasos y los ganglios linfáticos transportan anticuerpos, linfocitos, pero también bacterias. El sistema linfático desempeña un papel importante en todas las enfermedades que implican un proceso inflamatorio (artritis reumatoide, lupus, esclerodermia). En el SIDA, el VIH puede propagarse a través de los vasos linfáticos, lo que podría ser un objetivo para la medicación antiviral. El sistema linfático también interactúa con la digestión, ayudando a la reabsorción de la grasa, y su disfunción puede conducir a la desnutrición, la ascitis y la obesidad.
Como se ha visto anteriormente, el sistema linfático tiene importancia en muchas enfermedades de diferentes órganos (hígado, corazón, riñón, estómago, sangre) y diferentes causas (virus, bacterias, shock hemorrágico, trasplante de órganos, autoinmunidad). En la mayoría de los casos, el signo clínico es el edema.
Papel del sistema linfático en la diseminación del cáncer
Los linfáticos desempeñan un papel crucial en la diseminación de los tumores sólidos, sobre todo de mama, pulmón, colon y próstata.5 Las células tumorales son transportadas a través de los vasos linfáticos a los ganglios linfáticos y luego se diseminan a otros ganglios y órganos. Las propias células tumorales inducen la linfangiogénesis al secretar sustancias que desencadenan la proliferación de los vasos linfáticos. El propio sistema linfático también puede ser el lugar de aparición de un cáncer, como el linfoma, que se debe a la transformación de los linfocitos.
CONCLUSIÓN
Después de años en los que el sistema linfático fue descuidado, nuevos trabajos han demostrado que desempeña un papel central o está implicado en la inflamación, el cáncer, el asma, el rechazo de trasplantes y el linfedema. Este renovado interés por la investigación ya ha dado lugar a avances en la prevención y el tratamiento, como un anticuerpo anti-VEGFR-3, que inhibe la regeneración linfática, y la terapia génica o de productos génicos del linfedema.24

2. Williams AF, Franks PJ, Moffatt CJ. Linfedema: estimación del tamaño del problema. Palliat Med. 2005;19:300-313.
3. Edwards T. Prevalence and aetiology of lymphoedema after breast cancer treatment in southern Tasmania. Aust N Z J Surg. 2000;70:412-418.
4. Logan V. Incidence and prevalence of lymphoedema: a literature review. J Clin Nurs. 1995;4:213-219.
5. Swartz MA. The physiology of the lymphatic system. Adv Drug Del Rev. 2001;50:3-20.
6. Alitalo K, Tammela T, Petrova TV. Lymphangiogenesis in development and human disease. Nature. 2005;438:946-953.
7. Trzewik J, Mallipatu SK, Artmann GM, et al. Evidence for a second valve system in lymphatics: endothelial microvalves. FASEB J. 2001;15:1711-1717.
8. 0’Morchoe CC, 0’Morchoe PJ. Differences in lymphatic and blood capillary permeability: ultrastructural-functional correlations. Lymphology. 1987;20:205-209.
9. Mendoza E, Schmid-Schönbein GW. Un modelo para la mecánica de las válvulas linfáticas primarias y la interacción con las válvulas secundarias. Documento presentado en la Conferencia de Bioingeniería de Verano; 25-29 de junio de 2003; Key Biscayne, Florida, EE.UU.
10. Schmid-Schönbein GW. Microlymphatics and lymph flow. Physiol. Rev. 1990;70:987- 1028.
11. Quick C, Venugopal AM, Gashev AA, et al. Intrinsic pump-conduit behavior of lymphangions. Am J Physiol Regul Integr Comp Physiol. En prensa.
12. Gashev AA. Physiologic aspects of lymphatic contractile function. Ann N Y Acad Sci. 2002;979:178-187.
13. Zhang J, Li H, Xiu R. The role of microlymphatic valve in the propagation of spontaneous rhythmical lymphatic motion in rat. Clin Hemorheol Microcirc. 2000;23:349-353.
14. McHale NG, Meharg MK. Coordinación del bombeo en vasos linfáticos bovinos aislados. J Physiol. 1992;450:513-512.
15. Shirasawa Y, Ikomi F, Ohhashi T. Physiological roles of endogenous nitric oxide in lymphatic pump activity of rat mesentery in vivo. Am J Physiol Gastrointest Liver Physiol. 2000;278:G551-G556.
16. Hagendoorn J, Padera TP, Fukumura D, Jain RK. Molecular regulation of microlymphatic formation and function: role of nitric oxide. Trends Cardiovasc Med. 2005;15:169-173.
17. Johnston MG, Gordon JL. Regulación de la contractilidad linfática por metabolitos de araquidonato. Nature. 1981;293:294-297.
18. Benoit JN. Effects of alpha-adrenergic stimuli on mesenteric collecting lymphatics in the rat. Am J Physiol Regul Integr Comp Physiol. 1997;273:R331-R336.
19. Unthank JL, Hogan RD. El efecto de los agentes vasoactivos en las contracciones de los linfáticos iniciales del ala del murciélago. Blood Vessels. 1987;24:31-34.
20. Yokoyama S, Benoit JN. Effects of bradykinin on lymphatic pumping in rat mesentery. Am J Physiol Gastrointest Liver Physiol. 1996;270:G752-G756.
21. Ohhashi T, Mizuno R, Ikomi F, Kawai Y. Temas actuales de fisiología y farmacología en el sistema linfático. Pharmacol Ther. 2005;105:165-188.
22. Casley-Smith JR. The benzo-pyrone drugs in the treatment of lymphedema (and other protein edemas). Lymphedema Association of Australia, 1998. Disponible en: http://www.lymphedema.org.au/bp.html.
23. Burns R. Importancia del sistema linfático. The Lymphatic Research Foundation. Disponible en: http://www.lymphaticresearch.org.
24. Rockson SG. Therapeutics for lymphatic disease: the role of the pharmaceutical and biotechnology sector. Lymphatic Resaearch and Biology. 2005;3:103-104.