Computerized Dynamic Posturography (CDP) är väldokumenterad i den kliniska och vetenskapliga litteraturen som en objektiv metod för att särskilja sensoriska, motoriska och centrala adaptiva funktionsnedsättningar av balansen. Eftersom balansen är det funktionella uttrycket för ett mycket adaptivt system med flera interagerande komponenter är den information om funktionsnedsättning som CDP ger ett komplement till de traditionella diagnostiska metoderna för patienter med balansstörningar (ENG, roterande stol, MRT osv.) som fokuserar på enskilda, isolerade anatomiska komponenter.
I uppskattningsvis 50 % av patienterna med kroniska balansstörningar, särskilt de som är äldre, finns det ingen enskild lokaliserad orsak och de traditionella diagnostiska testerna är ofullständiga. Hos dessa komplexa patienter minskar den specifika information om funktionsnedsättning som CDP ger tvetydigheten och är den enda objektiva informationen för att välja behandlingsvägar som leder till bättre resultat.
CDP består av tre funktionella testprotokoll. Sensory Organization Test (SOT) är utformat för att undersöka hur väl patienten använder information från de vestibulära, visuella och proprioceptiva systemen för att kontrollera balansen. Testet för motorisk kontroll (MCT) utvärderar effektiviteten hos patientens motoriska automatiska reflexreaktioner för att återställa balansen efter plötsliga, oväntade störningar av stödytan framåt och bakåt. Anpassningstestet (ADT) använder rotationer av stödytan med ”tårna uppåt” och ”tårna nedåt” för att utvärdera patientens förmåga att anpassa sig till oväntade ojämnheter i stödytan. Resultaten av varje testprotokoll sammanfattas i lättolkade diagram där patientens resultat jämförs med ålderskorrigerade normativa värden. På grund av potentiella interaktioner mellan sensoriska, automotoriska och centrala adaptiva funktionsnedsättningar måste både de sensoriska och motoriska testprotokollen utföras för att man på ett korrekt sätt ska kunna skilja mellan de olika funktionsnedsättningarna för balansen.
CDP:s information om funktionsnedsättning används tillsammans med resultaten och fynden från patientens anamnes, fysiska undersökning och andra diagnostiska tester för att för behandling prioritera de specifika funktionsnedsättningar som har störst negativ inverkan på funktionen och som med största sannolikhet kommer att reagera på behandling. När anamnesen, den fysiska undersökningen och andra testresultat inte är entydiga kan behandlingsbeslut fattas enbart på grundval av CDP-informationen. När de kliniska resultaten och fynden inte stämmer överens med den kliniska presentationen eller anamnesen kan CDP varna klinikern för problem, t.ex. oanade patologier och/eller patientens omedvetna eller avsiktliga försök att överdriva symtomen.
De följande fallen illustrerar CDP:s bidrag till en omfattande utvärdering av balansen och effektiv behandlingsplanering.
FALL ETT:
Denna 35-åriga kvinna med ett huvudklagomål om yrsel som beskrivs som ”besvärande” av en månads varaktighet är ett typiskt exempel på ett fall där anamnesen, den fysiska undersökningen och andra diagnostiska tester är ofullständiga och inte visar vägen till ett resultat. Hon förnekar verklig svindel, positionella symtom eller känslor av att vara ur balans. Hon beskriver en känsla av yrsel och ibland illamående, särskilt efter att ha åkt bil. Antivert och valium ordinerades utan effekt. Audiogrammet visade normal hörsel bilateralt. Fysisk undersökning på ÖNH-kontoret visade normala balanstester (Rhomberg och Hallpike). Videonystagmografiresultaten låg inom normala gränser för kaloriska, okulomotoriska, positionella och positionella tester. CDP-resultaten visas nedan: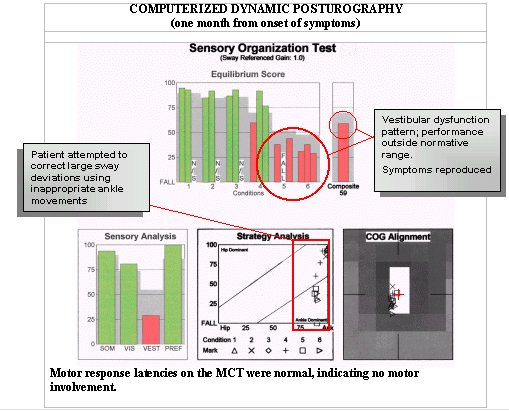
Och även om testning på platsen för lesionen visade på normal auditiv och vestibulär funktion i detta fall, är CDP-data förenliga med vestibulär funktionsnedsättning, vilket tyder på att patienten antingen inte tar emot information från det perifera vestibulära systemet eller att han eller hon inte effektivt använder informationen för att upprätthålla postural stabilitet och att fotledens rörelser används på ett olämpligt sätt för att återfå balansen. Normala videonystagmografiresultat tenderar att utesluta dysfunktion i det perifera vestibulära systemet. På grundval av CDP-data hänvisades patienten till sjukgymnastik (PT) och en plan inriktad på att utmana det vestibulära systemets funktion på begäran och göra effektivare användning av ankel- och höftrörelsemönster med övningar av ökande svårighetsgrad genomfördes. PT-målet var att uppnå stabilare balans och lindra subjektiva symtom.
Efter flera PT-sessioner kompletterade med ett individuellt hemträningsprogram utvärderades patienten på nytt med CDP, med de resultat som visas nedan. Vid tidpunkten för denna utvärdering rapporterade patienten ingen återkomst av symtom på yrsel eller yrsel, och CDP-resultaten visade att den funktionella kontrollen av balansen var inom normala gränser.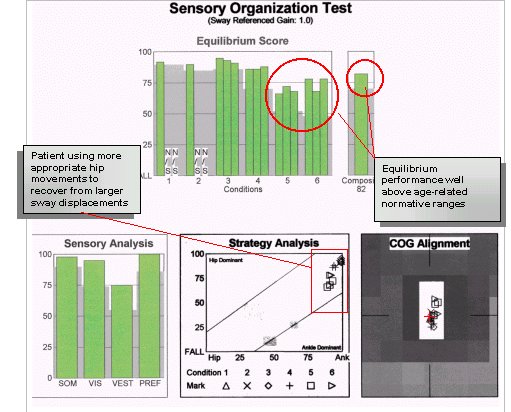
FALL ETT:
Denna 75-åriga man med klagomål på tillfällig yrsel och ostadighet är ett exempel på en äldre individ där andra kliniska fynd inte tyder på en väg för att behandla patientens symtom och klagomål. Patienten förnekade symtom på verklig svindel och var mest bekymrad över en progressiv ostadighet som hindrade honom från att åka skidor i snö. Audiogrammet visade på en symmetrisk mild sensorineural hörselnedsättning vid höga frekvenser med god taldiskriminering bilateralt. ENG-resultaten låg inom normala gränser för kaloriska, okulomotoriska, positionella och positionella tester. CDP-resultaten visade följande: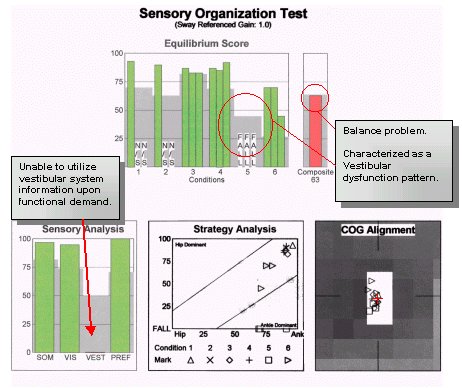
I detta fall visade traditionella auditiva och vestibulära tester på perifera systemfunktioner inom det förväntade intervallet för patientens ålder. Även om den konventionella testningen av lesionsplatsen tjänade till att utesluta större problem med hörselgången gav den ingen insikt om arten av patientens besvär och föreslog inte heller ett behandlingsprogram för att öka funktionen och minska funktionsnedsättningen. Patienten är en ”högpresterande person” som ställde höga krav på sin balansfunktion. Även om detta kan vara ovanligt för en patient i hans ålder är det inte en ovanlig situation för andra patienter. CDP-resultaten visade på ett balansproblem som fanns vid aktiviteter som ställde höga krav på det vestibulära systemet. Förutom de kvalitativa mått som användes under den fysiska undersökningen var CDP det enda objektiva måttet på patientens användning av visuella och proprioceptiva signaler, och det var det enda testet som föreslog en behandlingsplan. Efter att allvarliga avvikelser i det perifera auditiva och vestibulära systemet effektivt kunde uteslutas utformades en behandlingsplan för patienten för att tvinga fram användningen av det vestibulära systemets input på begäran.
Patienten instruerades i ett hemprogram med inriktning på det vestibulära systemet. Efter avslutad behandling testades patienten på nytt med CDP, med följande resultat: 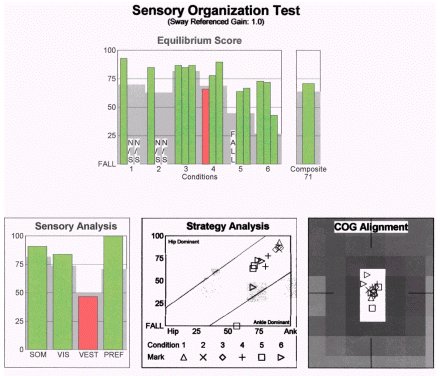
Notera att det vestibulära mönstret på SOT förbättrades avsevärt efter sjukgymnastisk intervention, även om ett subtilt underskott kvarstod. Detta tyder på att den vestibulära mekanismen gav information till det centrala nervsystemet, men att informationen inte användes effektivt. Avsaknaden av betydande avvikelser i ENG skulle stödja detta intryck. Patienten kunde förbättra sin funktion när man väl hade mätt och förstått funktionsnedsättningen bättre. Om SOT-data inte fanns tillgängliga skulle klinikern ha saknat data för att formulera en behandlingsplan.
Med tanke på denna herres aktiva livsstil var normal vestibulär funktion målet och hemprogrammet justerades i enlighet med detta genom att öka intensiteten på balansutmaningarna.
FALL TRE:
En 69-årig bibliotekarie presenterade sig initialt med akut BPPV och behandlades med kanalitrepositionering. De positionella symtomen försvann, men patienten fortsatte att klaga på yrsel och obalans.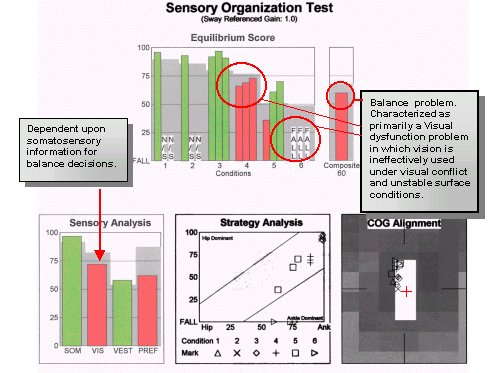
Testresultaten avslöjade ett underliggande visuellt/vestibulärt funktionsunderskott tillsammans med de positionella symtomen på BPPV. En nyligen genomförd befolkningsstudie har visat att problem med att använda synen för balans var vanliga efter behandling av BPPV-patienter med positioneringsmanövrar.
För den här patienten var behandlingen utformad för att utmana de visuella och vestibulära systemen att reagera under förhållanden med förändrade somatosensoriska, eller stödyta, och visuella konfliktförhållanden. Genom denna fokuserade intervention uppnåddes följande resultat på trettio dagar.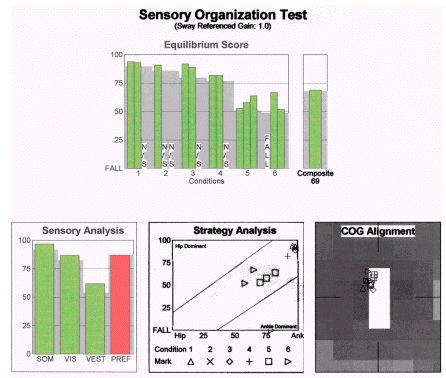
Notera att i detta fall skulle en konventionell bedömning och behandling troligen ha lett till att behandlingen skulle ha avbrutits efter förfarandet för omplacering av kanaliterna. SOT visade dock att det fanns kvarstående funktionsnedsättningar i användningen av visuell information för balansen som inte åtgärdades med repositioneringsmanövrerna. När funktionsnedsättningen väl var påvisad och bättre förstådd omarbetades behandlingsplanen för att bli mer effektiv och heltäckande.
SAMMANFATTNING
Klinisk utvärdering av yrvakna eller balansstörda patienter bör inkludera både konventionella site-of-lesion-tester och objektiva mätningar av balansen. I de två första fallen som granskats ovan är det viktigt att notera att patienterna var självremissade. Förmodligen sökte dessa patienter mer än en diagnos; dessa patienter sökte en professionell bedömning och en behandlingsplan för att minska konsekvenserna av deras balansstörning.
Klinikerns uppgift är att undersöka och utesluta problem relaterade till specifika auditiva/vestibulära vägar och strukturer och att undersöka möjliga sätt för effektiv behandling. Med en omfattande utvärdering kan klinikern också fastställa en baslinje för att utvärdera resultatet av behandlingsplanen. Även om balans- och vestibulär rehabilitering kan vara effektiva lösningar för att öka funktionen och minska funktionsnedsättningen måste programmet baseras på en objektiv funktionsbedömning.
1.Black F, Angel C, Pesznecker S, Gianna C. Resultatanalys av individualiserade vestibulära rehabiliteringsprotokoll. The American Journal of Otology. 2000;21:543-551.
2.Black F. Clinical Status of Computerized Dynamic Posturography in Neurotology. Current Opinion in Otolaryngology and Head and Neck Surgery. 2001;9:314-318.
3.Stewart M, Chen A, Wyatt R, et al. Cost-effectiveness of the diagnostic evaluation of vertigo. Laryngoscope. 1999;108:600-605.
4.Shepard N, Telian S. Practical Management of the Balance Disorder Patient. San Diego, CA: Singular Publishing Group, Inc; 1996.
5.Fife T, Baloh, RW. Balanssvårigheter av okänd orsak hos äldre personer. Ann Neurol. 1993 1994;34:694-702.
6.Tinetti M, Doucette J, Claus E, Marottoli R. Riskfaktorer för allvarliga skador vid fall av äldre personer i samhället. Journal of American Geriatrics Society. 1995;43:1214-1221.
7.Di Girolamo S, Paludetti G, Briglia G, Cosenza A, Santarelli R, Di Nardo W. Postural control in benign paroxysmal positional vertigo before and after recovery. Acta Otolaryngol (Stockh). 1998;118:289-293.
8.Blatt P, Georgakakis G, Herdman S, Clendaniel R, Tusa R. The effects of the Canalith Repositioning Maneuver on resolving postural instability in patients with Benign Paroxysmal Positional Vertigo. The American Journal of Otology. 2000;21:356-363.